三种不同微创手术联合化疗治疗肌层浸润性膀胱癌的疗效及安全性分析
2019-04-22贺金标母健君
贺金标,常 琴,母健君
(1.四川省平昌县人民医院泌尿外科,四川 平昌 636400;2.四川省攀枝花市中心医院泌尿外科,四川 攀枝花 617067)
膀胱癌是一种发生在膀胱黏膜上的泌尿系统恶性肿瘤[1]。据调查统计,在我国所有泌尿系统癌症患者总数中,膀胱癌患者人数占比最高,且有逐年增高的趋势[2]。此外,该病的发生存在一定的性别差异,男性发病率是女性的2~4倍,这可能是男性群体吸烟比例较高原因所致,有研究表明,吸烟是导致膀胱癌的独立危险因素,吸烟群体的膀胱癌发病率是不吸烟群体的2~6倍[3]。临床上根据膀胱肿瘤是否侵入肌层和膀胱外结构,将膀胱癌分为肌层浸润性膀胱癌(MIBC)和非肌层浸润性膀胱癌(NMIBC),其中MIBC对机体其侵犯较大,转移率高,患者的远期生存率较低,但MIBC对化疗较为敏感,因此临床上常通过手术切除肿瘤联合化疗延长患者的生存率[4,5]。微创手术相比于传统开放性膀胱切除术创伤小、利于患者恢复,因此近年来临床应用逐渐增多,但临床手术方式的选择还存在争议,因此本文通过分析经尿道膀胱肿瘤电切术(TURBT)、经尿道膀胱肿瘤绿激光汽化术(PVBT)及腹腔镜根治性膀胱切除术(LRC)这三种不同方式联合化疗,对MIBC的治疗效果和安全性为临床选择方案提供参考。
1 资料与方法
1.1一般资料2015年2月至2016年2月收治的110例MIBC患者,纳入标准:①患者年龄40~65岁,男女不限;②经CT或MRI等影像学首次诊断为膀胱癌患者;③经临床诊断为分期较较低(T2或T3)者;④可耐受所选择的手术方式患者;⑤肿瘤未侵犯膀胱颈及尿道黏膜者;⑥患者病历资料齐全;⑦患者同意参与本研究,自愿将病历资料用于本研究,签署《知情同意书》。排除标准:①其他癌症转移至膀胱者;②患者肿瘤分期过高,或已经发生转移;③患有其他基础性疾病者;④心肝肾功能异常者;⑤不能耐受手术治疗者;⑥不能耐受化疗者;⑦严重腹部感染及腹膜炎患者。根据化疗联合的手术治疗方式不同分为TURBT组(39例)、PVBT组(35例)及LRC组(36例)。TURBT组男31例,女8例,年龄42~65岁[(52.17±3.45)岁],肿瘤直径2~6 cm[(4.10±1.02)cm],TNM分期中T2期23例,T3期16例;PVBT组男28例,女7例,年龄40~63岁[(51.97±3.29)岁]。肿瘤直径2~7 cm[(4.19±1.05)cm],TNM分期中T2期19例,T3期17例;LRC组男27例,女9例,年龄42~65岁[(52.25±3.52)岁],肿瘤直径3~7 cm[(4.26±1.12)cm],TNM分期中T2期20例,T3期16例。两组年龄、性别、肿瘤直径肿瘤分期比较,差异均无统计学意义(P> 0.05)。
1.2方法LRC组患者均采用气管插管方式进行全身麻醉,手术操作(以男性为例):对术前发现淋巴结肿大或淋巴结异常的患者需进行淋巴结清扫,完成清扫后开始气腹制备并放置套管,在分离两侧输尿管、输精管、精囊和前列腺后壁等操作完成后,切除前列腺和精囊,切开筋膜,暴露耻骨后间隙,完成神经复合体的结断后(对有性功能要求的较年轻男性可适当保留性神经功能),离断尿道采用回肠膀胱术完成尿道重建,并放置导尿管。女性患者则切除膀胱周围的子宫、部分阴道壁及附件等。
PVBT组患者取截石位,采用硬膜外麻醉方式麻醉,在生理盐水的冲洗下,经尿道将膀胱镜置入膀胱中,观察分析肿瘤位置和情况,将绿激光光纤通道经腹腔镜镜置入膀胱中,让光纤靠经肿瘤体从距离机体10 mm处开始切割到肌肉层(参数:能量1~2 J,频率15~20 Hz,功率25~40 W),持续生理盐水冲击肿瘤,将其激起后用激光切除肿瘤及周边20 mm内的正常组织、黏膜,直至暴露脂肪层。术后用生理盐水将切除组织冲出,并放置导尿管。
TURBT组患者术前注一定量的生理盐水到膀胱中,保持其半充盈状态,患者均采用截石位隐没麻醉方式进行麻醉,经尿道置入膀胱镜后,观察肿瘤的大小和位置,采用130 W电切功率对肿瘤及周围20 mm组织进行切除后,更换成60 W电凝功率对周围黏膜和肌肉层进行电凝,完成后使用生理盐水冲出切除组织,并留置导尿管。
所有患者均于术后3~4周开始化疗,采用GC方案:根据体表面积计算公式计算体表面积,第1 d、第8 d按照1000 mg/m2的标准注射吉西他滨(北京协和药厂,国药准字H20103522),第2 d注射1000 ml葡萄糖氯化钠溶液后,再注射顺铂(山东凤凰制药股份有限公司,国药准字H20056422)70 mg/m2,化疗一周为一期,共治疗4期。
1.3观察指标①根据患者的住院记录比较三组患者的手术时长、术中出血量、下穿时间、住院时间;②术前、术后半年就分别生活质量(QOL-C30)中的总体健康状况、躯体功能、情绪功能、社会功能等4项对患者进行问卷调查,各项满分均为100分,评分越高,患者的生活质量越好;③统计三组患者术后并发症的发生情况,计算并发症的发生率;④每半年随访一次,连续随访2年,比较三组患者的短期生存情况,计算生存率。
1.4统计学方法采用SPSS 22.0统计学软件分析数据。计数资料比较采用χ2检验;计量资料比较采用单因素方差分析及LSD-t检验。P< 0.05为差异有统计学意义。
2 结果
2.1三组手术相关指标变化情况比较PVBT组手术时长最短,患者术中出血量最少、下床时间最早,住院天数最短;LRC组手术时长最长,患者术中出血量最多,患者的下床时间最晚,住院时间最长;TURBT组介于两组之间,差异均有统计学意义(P< 0.05),见表1。
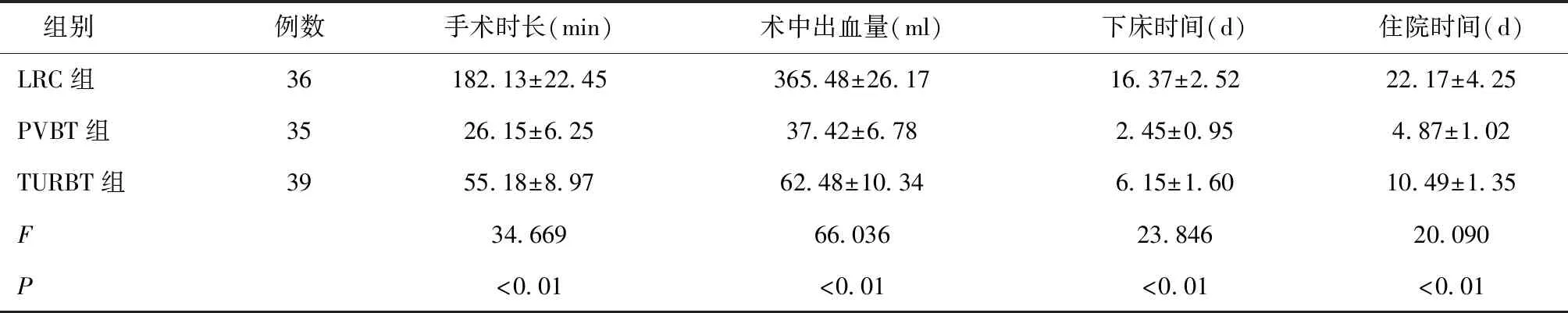
表1 三组手术相关指标变化情况比较
2.2三组术后手术前后生活质量评分比较手术前,三组总体身体状况、躯体功能、情绪功能及社会功能评分比较,差异无统计学意义(P> 0.05);手术后半年,三组身体状况、躯体功能、情绪功能及社会功能评分均明显提高(P< 0.05),PVBT组评分升高最明显,LRC组评分变化最小,TURBT组介于两者之间,三组比较差异有统计学意义(P< 0.05),见表2。

表2 三组术后手术前后生活质量评分比较 (分)
2.3三组术后并发症情况比较LRC组发生4例切口感染,3例尿路刺激和2例性功能障碍,并发症发生率为25.00%(9/36);PVBT组发生1例切口感染,无尿路刺激和性功能障碍情况发生,并发症发生率为2.86%(1/35);TURBT组发生1例切口感染,1例尿路刺激,并发症发生率为5.13%(2/39),三组并发症发生率比较,差异有统计学意义(χ2=11.030,P< 0.05),见表3。

表3 三组患者术后并发症情况比较
2.4三组随访2年生存率比较随访发现,LRC组、PVBT组及TURBT组术后1年的生存率分别为86.11%、85.71%、87.18%,术后2年的生存率分别为72.22%、77.14%、82.05%,三组生存率比较,差异无统计学意义(P> 0.05),见表4。
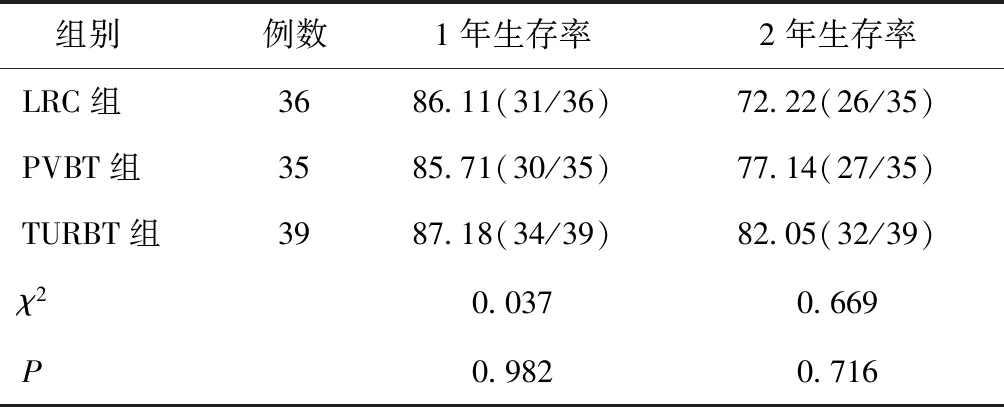
表4 三组患者随访2年内生存率比较 [n(%)]
3 讨论
膀胱癌治疗的主要方案是在手术切除肿瘤的基础上进行化疗,但手术方式的选择仍存在较大的争议。传统的开放性膀胱切除术能较完整的切除肿瘤组织,但对患者创伤加大,且其改变了患者的部分生理结构,对患者的生活质量和心理状态造成了负面影响[6]。且对于年龄较大或本身存在一定的疾病患者来说,大面积的开放性手术不仅适用性较差,而且对提高患者的短期生存率也无意义[7]。微创技术的发展给膀胱癌患者带了福音,它具创伤小,恢复较快,且疗效基本与开放性手术相当等优势[8]。
目前临床常用的微创治疗膀胱癌的手术方式有LRC、PVBT和TURBT等,其中LRC与传统开放性手术的目的相同,即切除患者整个膀胱,但相比与传统的膀胱根除术,LRC在腹腔镜的帮助下,可显著减少手术造成的创口,减轻了患者的排斥心理,且手术费用相对其他微创治疗低,但LRC操作过程复杂,手术时间较长,且患者依然会因为尿道改道,引起细菌上行从而发生肾盂肾炎、代谢紊乱等的并发症,最终导致患者肾功能下降[9]。TURBT和PVBT是在保留膀胱的基础上完成肿瘤切除,TURBT不仅可用于术前肿瘤的分期和分级,有利于治疗方案的确定,更能在在小范围内完成肿瘤的切除工作。TURBT操作相对简单,手术时间较短,创伤小,患者出血较少,更重要的是保留了患者膀胱,但有学者认为,该术对肿瘤的切除不够彻底,且易造成肿瘤的坡垒,引起肿瘤复发或发生转移等,因此术后化疗意义重大[10]。PVBT是激光治疗兴起衍生出的治疗方式,不仅具有手术视野清晰、操作简单、创伤小,患者恢复较快、下床时间短等优势,且激光对组织的汽化作用不会在切除肿瘤时引起闭孔神经反射,所以手术部位不受限制,这一特性极大地提高了手术的安心性,但手术费用昂贵,限制了其发展[11,12]。
本研究结果发现,PVBT组手术时长最短,患者术中出血量最少,下床时间最早,且住院天数最短,术后患者的身体状况、躯体功能、情绪功能及社会功能评分升高也最明显;与PVBT组相比,TURBT治疗手术时长稍长,患者术中出血量稍高,下床时间和住院时间均有所延长,患者身体状况、躯体功能、情绪功能及社会功能评分变化幅度更小;与前两者相比,LRC手术时间最长,患者术中出血量最多,下床时间最晚,患者的生活质量变化幅度最小。沈弋桢等[13]在关于经尿道绿激光汽化术和经尿道电切术治疗膀胱癌的研究结果表明,PVBT治疗的手术时间、术中出血量、导尿管滞留时间及膀胱冲洗时间均短于TURBT,这针对本研究结果进行了佐证。此外,本研究结果还发现,LRC组并发症发生率明显高于PVBT组和TURBT组,说明LRC虽然减少了对患者的创伤,但其术后并发症的发生率依然较高,低于吴文博等[14]研究中LRC术后并发症的发生率39.58%,这可能是因为不同医师操作习惯不相同及各院之间医疗水平差异所致。随访结果表明,LRC组、PVBT组及TURBT组在短期内的生存率无明显差异,说明了上述三种治疗方式联合化疗对肌层浸润性膀胱的治疗效果相当。何乾等[15]研究中保留膀胱治疗与根治性膀胱切除术患者的生存率无差异,但保留膀胱治疗患者的术后生活质量较好。
综上所述,PVBT及TURBT治疗对患者的手术创伤小于LRC治疗,患者术后的生存质量高于LRC,但三种微创手术联合化疗治疗MIBC患者的短期生存率相当,患者需根据自身病情和经济条件,在医师的指导下选择适合自身手术方式。
