强化母乳喂养对早产儿生长发育的影响
2019-04-20王永芳
王永芳
江苏省丹阳市第二人民医院儿科,江苏丹阳 212300
早产儿指胎龄满28周至未满37足周出生的活产婴儿,体重多不足2 500 g,身长在47 cm以下,流行病学统计显示发生率约为7%[1]。较足月儿相比,早产儿器官发育尚不够健全,免疫功能低,适应能力差,并发症发生率高。有研究指出,早产儿死亡率较正常足月儿高出4~6倍,约有75%的围产儿死亡与早产有关,是导致我国婴儿死亡的首位原因[2]。不仅如此,早产儿出生后,生长发育和营养状况均较正常足月儿落后,视听缺陷、慢性肺病、脑瘫等疾病发生风险高,且出生孕周越小,体重越轻,预后越不理想[3]。因此,加强早产儿保健工作,早期予以早产儿规范的营养干预以促进生长发育,对提高早产儿生命治疗、减少残疾和死亡具有重要意义。母乳喂养是临床积极倡导的新生儿喂养方式,中华医学会《早产儿/低出生体重儿喂养建议》中指出,早产儿母乳成分与足月儿母乳成分不同,其营养价值和生物学功能更适合早产儿需求,而为了保证早产儿快速生长的营养需求,联合使用母乳强化剂以提供足够的蛋白质和能量,是早产儿的首推喂养方式[4]。文章现以2016年1月—2018年7月该院92例早产儿为例,分析探讨强化母乳喂养对早产儿生长发育的影响,报道如下。
1 资料与方法
1.1 一般资料
以该院92例早产儿为研究对象,依据喂养方式不同分为两组。实验组(45例):男24例,女21例;31周胎龄2例,32周胎龄5例,33周胎龄4例,34周胎龄21例,35周胎龄 8 例,36 周胎龄 5 例,平均胎龄(34.0±5.2)周;出生身长 (43.4±1.7)cm; 出 生 体 重 (1817.6±137.9)g; 出 生 头 围(28.8±1.0)cm。 对照组(47 例):男 25 例,女 22 例;31 周胎龄2例,32周胎龄4例,33周胎龄8例,34周胎龄15例,35周胎龄 12例,36周胎龄 6例,平均胎龄(34.0±5.7)周;出生身长(34.5±1.6)cm;出生体重(1822.1±136.5)g;出生头围(28.9±0.8)cm。两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除
纳入标准:①胎龄<37周,诊断符合早产儿相关标准;②能满足哺乳要求;③监护人知情同意且配合研究;④临床资料齐全;⑤伦理委员会批准同意。
排除标准:①遗传代谢性疾病;②先天畸形;③先天性心脏病;④肺支气管发育不良;⑤围生期重度窒息;⑥蛋白质过敏;⑦新生儿期行外科手术;⑧肠道喂养禁忌;⑨中途退出。
1.3 方法
实验组早产儿娩出后,在条件允许的情况下,早期予以纯母乳喂养。根据早产儿营养需要及耐受程度个体化确定喂奶量及频率,起始奶量 10~15 mL/(kg·d),观察早产儿无不良反应,逐渐微量增加奶量至100 mL/(kg·d)后,开始添加母乳强化剂进行强化母乳喂养,初始半量强化3 d,观察无不耐受情况后,予以全量强化,纠正年龄至足月(40周),随后继续纯母乳喂养。
对照组早产儿娩出后,在明确喂养指征、排除胃肠道喂养禁忌症前提下,根据早产儿胎龄、吮吸与吞咽功能等情况个体化制定人工喂养方案,予以配方奶喂养。具体喂养方法依照中华医学会 《中国新生儿营养支持临床应用指南》推荐,不予以强化。
1.4 观察指标与评价标准
两组均随访至纠正年龄足月后3个月,对比观察两组早产儿体格增长(体重、身长、头围)速率与神经系统发育情况。体格增长速率采用(出院体格指标-出生体格指标)/住院周数来计算,神经系统发育评价采用INFANIB量表评估,纠正年龄3个月时,INFANIB≥66分为正常,INFANIB 49~66 分为过渡,INFANIB≤48 分为异常[5]。统计喂养不耐受、院内感染、新生儿坏死性小肠结肠炎(NEC)发生率。喂养不耐受评价标准:开奶后出现反流、呕吐、腹胀、胃潴留等现象;院内感染评价标准:新生儿明确娩出时无宫腔内感染及炎症倾向,娩出后在院期间获得感染。
1.5 统计方法
2 结果
2.1 体格增长
实验组早产儿体格增长速率均不同程度高于对照组,其中体重增长速率与对照组差异有统计学意义 (P<0.05),见表1。
表1 两组早产儿体格增长速度比较(±s)

表1 两组早产儿体格增长速度比较(±s)
组别 体重增长速率(g/周)头围增长速率(c m/周)实验组(n=4 5)对照组(n=4 7)身长增长速率(c m/周)t值 P值1 0 7.5 2±9.4 6 8 4.2 8±1 0.3 1 6.5 7 4<0.0 5 0.6 7±0.0 9 0.6 3±0.1 0 0.9 3 1>0.0 5 0.7 2±0.0 6 0.6 9±0.0 7 0.8 4 2>0.0 5
2.2 神经系统发育
实验组神经系统发育正常率高于对照组,差异有统计学意义(P<0.05),见表2。
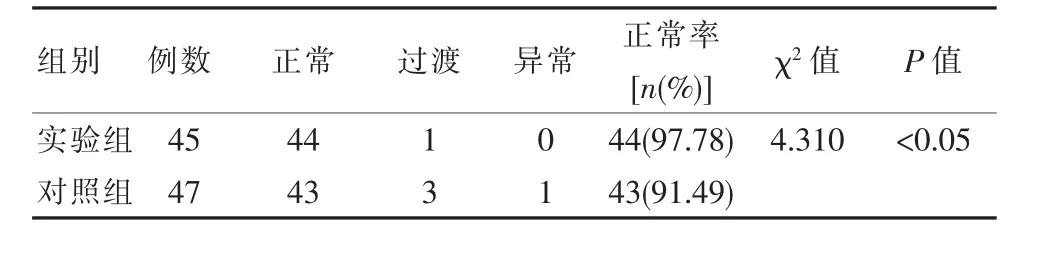
表2 两组早产儿INFANIB量表评估结果比较
2.3 并发症
实验组并发症发生率均低于对照组,其中喂养不耐受发生率与对照组差异有统计学意义(P<0.05),见表3。
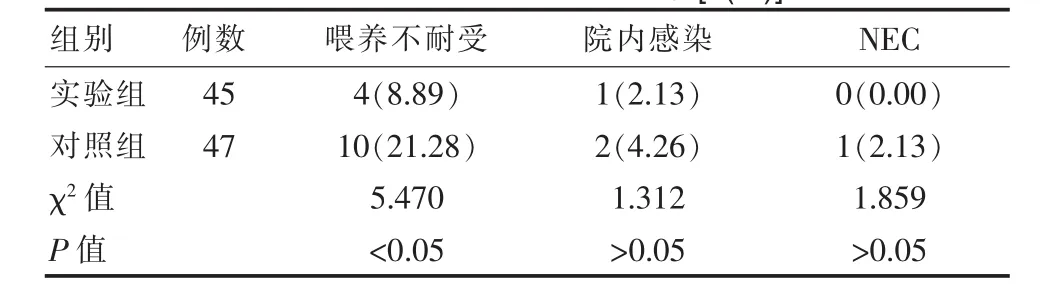
表3 两组早产儿并发症比较[n(%)]
3 讨论
母乳含有婴儿成长需要的所有营养和抗体,是新生的首选食物,也是早产儿肠内喂养的最佳选择,《中国新生儿营养支持临床应用指南》推荐早产儿应尽可能早期母乳喂养[6]。其对早产儿的生长意义主要包括以下几点:与足月母乳相比,早产母乳蛋白质含量更高,乳清蛋白和酪蛋白比例不同,脂肪乳糖含量低,更易于早产儿消化吸收及快速生长[7];早产母乳含有能够促进早产儿肠胃成熟的肽类和激素,能够调节早产儿免疫功能的抗体和因子,以及潜在影响早产儿远期健康的未分化细胞,具有人工奶制品无法替代的优势;早产儿胃容量小,肠胃消化酶分泌量少,母乳富含的乳铁蛋白能促进胃肠道吸收,从而抑制细菌生长,同时母乳富含溶菌素,能抑制大肠杆菌活性生长,从而提高早产儿胃肠抵抗力,预防感染及炎症;母乳中的乳糖利于早产儿钙质吸收,有利于骨骼发育;早产儿错过了孕晚期大脑快速发育阶段,早产母乳富含的大量不饱和类脂肪酸对早产儿脑部细胞和神经发育具有最大限度的促进作用,能迅速弥补早产儿脑部发育先天不足;母乳喂养能够通过母亲的肌肤接触让早产儿更好的适应宫内到宫外的过度,获得心理安全感,利于早产儿体温、心率和呼吸的稳定。另有证据表明,母乳喂养能够降低早产儿视网膜病变、院内感染、NEC、代谢综合征以及神经运动发育迟缓的患病率,更利于早产儿健康成长[8]。该次临床研究予以实验组早产儿纯母乳喂养,同时联合母乳强化剂,使早产儿受益于母乳喂养好处的同时,更好的获得满足快速生长的营养需求,结果显示实验组母乳喂养早产儿体重增长速率、神经系统发育及喂养耐受均较对照组理想,喂养不耐受发生率(8.89%)也显著低于对照组(21.28%),与郝丽红等人[9]报道的母乳喂养不耐受发生率(7.50%)低于配方奶喂养的研究结论相符,肯定了强化母乳喂养促进早产儿生长发育的积极作用,但组间感染、NEC等发生率无统计学差异,考虑可能与研究病例数较少及病理个体差异有关,有待扩展病例,深入探讨,进一步明确强化母乳喂养对早产儿生长发育的远期价值。
综上所述,强化母乳喂养有助于促进早产儿体格增长、体质增强及神经系统发育,且耐受力想,是一种安全有效的喂养方式,对促进早产儿健康生长具有积极作用,值得临床推广使用。