MRI联合彩超检查对胎盘植入患者临床诊断价值分析
2019-04-19张利军朱莉杨清雅赵帆
张利军,朱莉,杨清雅,赵帆
(甘肃省武威市人民医院1. CT/MR中心;2. 妇产科;3. 超声科,武威 733000)
胎盘为胎儿面丛密绒毛膜和母体面底蜕膜所构成两边薄中间厚的圆盘状结构。正常状态时胎盘绒毛仅会达到子宫内膜功能层;若底蜕膜发育不正常,滋养层细胞则可能发生植入过深,有的甚至会达到子宫肌层,造成胎盘植入。胎盘植入是临床较为常见一种产科急症[1-2]。近年来,一些相关疾病的宫腔操作增多,产妇胎盘植入发生率有增高趋势,容易引起相关并发症的发生,如宫腔感染、邻近脏器损害、分娩时因胎盘无法全部剥离造成产妇大出血等;另外,胎盘植入造成的妊娠中晚期腹腔内出血、自发性子宫破裂等是造成产妇死亡的主要因素。因此,及时、准确地诊断胎盘植入对孕产妇有重要意义,可使相关并发症发生风险降低,减少围产儿和产妇死亡率[3-4]。本研究通过分析磁共振成像(MRI)联合彩超检查在胎盘植入患者中的临床诊断价值,以期为临床检测提供一些借鉴。
资料与方法
一、病历资料
回顾性分析2014年12月至2017年12月间在本院妇产科门诊进行产检、疑似胎盘植入的225例患者的临床资料,纳入患者均无子宫先天畸形、糖尿病、心脏病及高血压等。患者年龄22~39岁,孕次2~6次,产次0~3次。患者均分别进行MRI与彩超检测。
二、研究方法
1.三维超声检测:采用美国GE公司生产的Volusion E8三维彩色超声仪,内置VOCAL软件,4Dview进行三维立体重建。方法:孕妇选取侧卧或者平卧位,探头放置在腹壁,不断改变方向,常规检测羊水、胎儿等指标,在二维、三维和三维能量超声中变换使用以观察胎盘内血流、宫颈内口和胎盘边缘内联系、胎盘后间隙区域状况,胎盘植入可疑位置行三维检测取样框,彩色能量图行三维立体重建,由不同视角对可疑位置行静态或者动态三维图像,以便掌握胎盘病变位置和周边血供立体结构。
2.MRI检测:采用德国西门子公司的Magnetom Verio3.0T磁共振扫描仪,图像处理使用3.0TVerio工作站。方法:患者取仰卧位,膀胱适当充盈,检测序列包含DWI序列、SSFSE序列及FIESTA序列等,显示出子宫和胎盘关系。选取其最佳脉冲序列T2加权像(T2W1)的矢状面进行扫描。患者均行横断面、矢状面和冠状面扫描,范围由耻骨结合下缘到子宫底上2 cm处,不同组织信号强度以同序列子宫肌层作为对照。
3. MRI、三维超声的诊断要点及胎盘植入诊断“金标准”:(1)MRI诊断胎盘植入要点:①T2W1图像在低信号下能够观察胎盘中线状或者结节状暗区,由子宫肌层向外部延伸,分布不均且厚度不一;②局部子宫隆起,表征是子宫倒“梨”状轮廓或者局灶性外凸轮廓被损坏,子宫的下边比底部宽;③子宫肌层较清晰但肌壁的局部轮廓中断,能够观察到肌层被胎盘组织侵入;④胎盘内部信息不够均匀,同时伴随有增生血管。(2)三维超声诊断胎盘植入要点:①膀胱壁与子宫浆膜层持续中断;②胎盘后间隙变薄为2 mm以下或者部位消失;③胎盘内部位肿块突向膀胱;④胎盘显示明显血窦与丰富血流;⑤膀胱壁和子宫浆膜层间有丰富血管;⑥胎盘间隙内高速脉冲静脉血流图像。符合上述指标两个及以上可诊断是胎盘植入。(3)“金标准”:①临床诊断:包含症状、疾病史、辅助检测、治疗、实验室检测和术后随访等。如顺产或者剖宫产胎盘不能自行剥离,手动剥离时部分或者全部胎盘和子宫壁粘连,胎盘不完整,剥离困难,出血多,剥离面比较粗糙;②病理诊断:部分或者全部子宫切除以后胎盘病理检测底蜕膜缺失,子宫肌层被绒毛组织入侵,严重的入侵到浆膜层或者附近器官或者生产以后刮宫检测是胎盘组织残留。联合检测为结合三维超声和MRI检测。
三、统计学分析
使用SPSS 19.0软件进行数据分析,计数资料以率(%)表示,组间比较采用χ2检验;MRI、三维超声和联合检测间差异性采用McNemar检测,诊断结果一致性采用Kappa系数检测,κ<0.4为吻合度弱,κ在0.4至0.7间为吻合度一般,κ≥0.7为吻合度强,P<0.05为差异有统计学意义。
结 果
一、研究对象的一般情况
所有纳入研究的患者年龄22~39岁,平均(39.48±10.41)岁;孕次2~6次,平均(3.49±1.07)次;产次0~3次,平均(1.83±0.49)次;其中79例为初产妇,146例为经产妇,102例有流产史,83例有剖宫产史。
二、三维超声对胎盘植入诊断价值
225例可疑患者中,依据“金标准”诊断有101例确诊是胎盘植入。三维超声与“金标准”检测经McNemar检验,P=0.694,经Kappa系数检验,κ=0.584,吻合度一般(表1)。
三、MRI检测对胎盘植入诊断价值
MRI检测和“金标准”检测经McNemar检验,P=0.163,经Kappa系数检验,κ=0.286,吻合度弱(表2)。
四、联合检测对胎盘植入诊断价值
联合诊断方法和“金标准”检测经McNemar检验,P=0.084,经Kappa系数检验,κ=0.403,吻合度一般(表3)。
五、MRI、三维超声和联合检测对胎盘植入诊断价值分析
联合检测方法对胎盘植入检测的灵敏度显著升高,特异度、假阳性率则显著降低,差异有统计学意义(P<0.05),详见表4。

表1 “金标准”与三维超声检测一致性状况 [n(%)]

表2 “金标准”与MRI检测一致性状况 [n(%)]
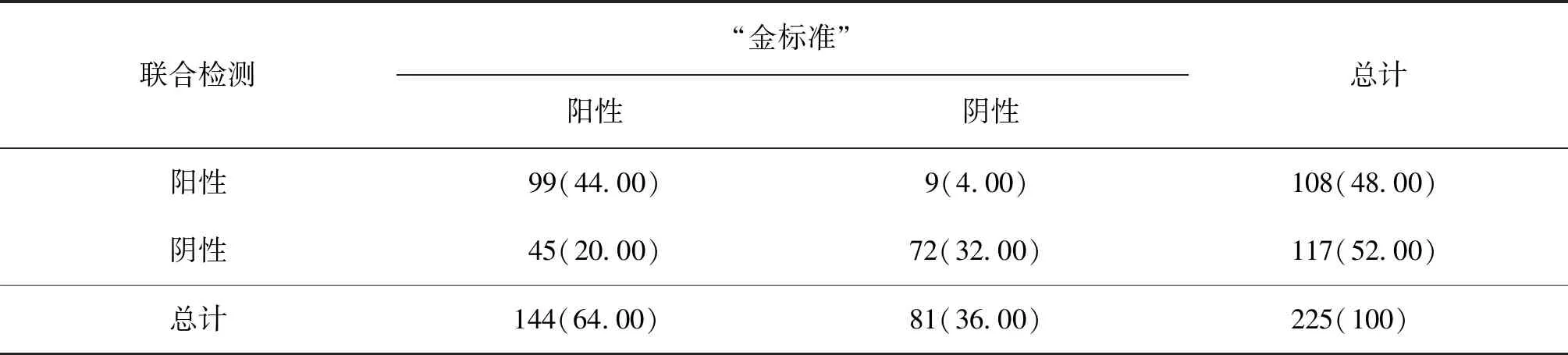
表3 “金标准”与联合检测一致性状况 [n(%)]
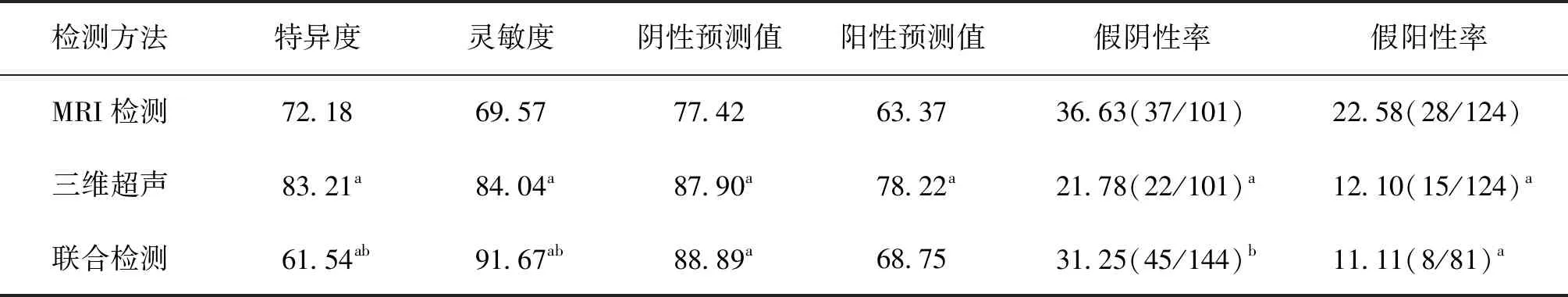
表4 MRI、三维超声和联合检测对胎盘植入诊断价值状况对比 (%)
注:与MRI检测比较,aP<0.05;与三维超声比较,bP<0.05
讨 论
胎盘植入会导致孕产妇出现一系列并发症,比如膀胱受累、出血、弥散性血管内凝血(DIC)、失血性贫血、宫腔感染及失血性休克等,对母婴危害较大。若能提高孕产妇产前的胎盘植入诊断率,准确判别胎盘植入的深度和面积,对患者治疗方式的选择有重要意义[4-6]。本研究结果显示三维超声检测漏诊22例患者,主要是由于孕产妇较为肥胖、羊水过少、观察区域内肠道气体多及超声自身分辨率有限等因素对超声成像质量产生了一些影响,使诊断准确性出现一些偏差。超声检测易受到胎盘植入位置、深度和怀孕周数影响。三维超声诊断胎盘植入特异度为83.21%,灵敏度为84.04%,阴性预测值为87.90%,阳性预测值为78.22%,说明三维超声在患者胎盘植入检测中的临床价值较好,其优势有以下几个方面:(1)三维立体技术清晰显示胎盘内绒毛血管,分辨出绒毛血管数分支结构[6-7];(2)可对异常子宫胎盘血管进行量化,并预测膀胱侵入程度,充分反映机体病变位置血流状况,被称为“无创血管造影”;(3)经过三维超声体积自动测量技术(VOCAL)能够精准评价异常新生血管[8-10]。
MRI检测也是一种无创检测,其临床优势在于成像范围大、软组织分辨率较高、不同组织成分可使用不同序列显示,同时孕妇胎盘部位、腹部脂肪、羊水三维量和肠道气体等对其检测影响较小,可清晰显示胎盘陈旧或者新鲜出血,在临床检测时可作为三维超声检测的有力补充,清晰显示孕妇盆腔脏器、胎儿及胎盘结构。在超声不能明确浸润深度时可行MRI检测,其增强造影剂、组织分辨率高和多层扫描特征能对浸润宫旁组织的状况清晰显示。但MRI检测也有一定局限性:(1)对患者行增强扫描(造影剂是钆喷酸葡胺)尚有一些争议,有研究显示胎盘是富血管脏器,增强扫描时采用钆喷酸葡胺可清晰显示出胎盘的血管网,透过胎盘屏障对胎盘是否病变进行诊断;但同时也有一些研究显示造影剂经过胎盘会引发孕妇出现过敏反应,可能造成胎儿发育畸形[11-13];(2)因孕前期胎儿对外界影响均比较敏感,妊娠3个月以内的孕妇不建议进行;(3)MRI检测图像改变多,成像参数较多,诊断规律较难掌握,对操作人员要求高[14-16]。本文使用Kappa系数法对MRI、三维超声和联合检测一致性进行分析显示,其诊断结果和“金标准”结果无明显差异,说明这3种检测方法对胎盘植入诊断价值均比较好;另外,联合检测对胎盘植入检测的灵敏度、假阳性率显著升高,特异度、假阳性率显著降低,说明三维超声联合MRI互相补充,可以提升患者诊断的灵敏度,降低误诊人数。
综上所述,三维超声、MRI和联合诊断对胎盘植入患者的临床诊断价值都比较高,其中联合诊断的灵敏度最高,可降低患者的误诊率。但联合三维超声和MRI检测患者的诊疗费用会增加,且MRI可能会对胎儿产生影响,因此临床上选择检测方法时还需考虑患者个人意愿及实际状况来决定。另外,由于人力和时间等因素限制,本研究病例数较少,研究结果存在一定的局限性,后续需扩大样本量加以探讨。
