改良负压封闭引流技术在难固定部位中厚植皮术中的应用研究
2019-04-10徐志刚陈俏华胡大海候宏义
徐志刚,陈俏华,胡大海,候宏义
皮肤移植术是烧伤与皮肤外科疾病最为常见的手术方式之一,术后包扎固定的方式是决定预后的关键因素,尤其是对于面颈部、腋肩部、臀部会阴区等难以固定的特殊部位[1]。常规的包扎方法在这些部位难以固定,加压面不均匀,植皮部位压力分布不均匀,常会因为一些微小的活动就造成加压包扎移位,导致植皮成活率降低[2]。笔者所在团队曾报道[3]传统负压封闭引流技术(VSD)在难固定部位创面中的应用,虽然取得良好的临床效果,但也存在着一些问题,如负压引流不通畅、阻塞以及一些术前存在污染的创面植皮,术后发生皮下感染积液,影响植皮成活,这些问题的发生导致了患者满意度下降,住院时间的延长。理想的VSD应该是保证通常引流,植皮区并发症发生率低及成本效益高的[4]。在这种情况下,笔者团队尝试VSD的改良方案,即VSD联合生理盐水快速滴注的方法。笔者单位自2015年6月—2017年6月应用改良VSD包扎难固定部位的中厚皮片移植,取得了良好疗效。
临床资料
1 一般资料
笔者医院2015年6月—2017年6月收治难固定部位行中厚植皮患者104例,应用随机数生成器随机生成编号,应用信封法随机分组,分组情况参与手术医师,换药医师,护士及麻醉师均不知情,所有手术均由同一手术团队完成,手术者为年植皮手术量超过200例的经验丰富的医师,其中VSD联合生理盐水快速冲洗治疗患者52例(改良组),采用传统VSD治疗52例(传统组)。该研究经空军军医大学西京医院伦理委员会批准,所有患者均签署知情同意书。其中难固定部位主要包括:面颈部、肩部、腋下、臀部会阴区。入选标准:(1)难固定部位需要行中厚植皮患者;(2)不合并骨创伤的患者;(3)同意入组患者。排除标准:(1)既往有植皮史患者;(2)无法耐受手术患者;(3)不适合一期植皮患者;(4)拒绝入组患者;(5)精神异常患者。两组患者术前临床特征见表1。各项指标均差异无统计学意义,P>0.05。

表1 两组患者一般临床资料比较
2 手术方法
传统组根据创面纸模大小应用鼓式取皮机切取合适的中厚皮片,并在皮片上开孔,取皮范围主要在躯干及双大腿等处,取皮厚度为0.35mm左右,将皮片移植到受区创面,边缘予以4个0丝线常规固定,放置引流管后,根据创面情况设计和修剪VSD敷料(英国施乐辉公司生产),在皮片与VSD敷料之间放置4层纱布,防止VSD敷料干燥后因质硬损伤皮片,术后持续负压吸引,压力维持在75~125mmHg,手术室至病房途中采用便携式负压装置,回病房后接病房中心负压,持续负压吸引直至首次打开检视皮片,见图1、2。
改良组除放置引流管外,另放置1根输液管用于冲洗,自术后回病房开始应用0.9%生理盐水冲洗,80~100滴/min,每次冲洗5~10min,4~6次/d,冲洗至停止负压吸引为止。
两组患者术后每天观察内部敷料情况,如是否存在敷料塌陷,创面是否存在液体聚积,引流管是否扭曲、松脱,薄膜是否破损,负压值是否正常等。改良组术后5d打开检视皮片成活情况,传统组术后7d打开检视皮片成活情况。

图1 患者女性,42岁,2个月前因火焰烧伤致颈部瘢痕挛缩畸形,入院后行颈部瘢痕切除、松解中厚植皮术。a.术前患者颈部挛缩;b.切瘢松解后中厚植皮完成;c.术后应用改良VSD;d.术后5d打开负压吸引材料检视换药,皮片无移位、皱缩,全部成活

图2 患者男性,38岁,1d前因爆裂伤致右踝骨外露,入院后行右踝清创旋右肩胛皮瓣修复术。a.右肩胛供瓣区;b.供瓣区植皮术后;c.术后应用改良VSD;d.术后5d打开负压吸引材料检视换药,皮片全部成活
3 随访及观察指标
出院后门诊随访4~34个月,平均22.6个月。无死亡及失随访病例。对两组患者植皮成活率、皮片高出皮肤高度、并发症发生率、术后换药次数、术后住院天数、触觉满意度、痛觉满意度及患者满意度进行记录,所有观察指标均由未参与本研究的两位医师测量,结果有差异者取平均值。感觉测定通过测定植皮皮片中央位置的痛触觉来评定,其中痛觉与触觉采用患者闭目后对称部位测试,痛觉测试是应用大头针刺入植皮处及对称正常位置让患者感觉疼痛不存在明显差异则认为痛觉恢复较好,皮肤触觉采用患者闭目后对称部位测试。(1)测试者应用软毛笔对植皮处接触,询问患者有无感觉;(2)双脚规两点分轻触患者修复处,逐渐缩小距离,直至两接触点被感觉为一点为止,测出两点间最小的距离;(3)让患者用植皮处接触棉、毛、丝、橡皮,让患者分辨;(4)用棉签在患者植皮处上画图形让患者辨认。4项中3项以上合格认为触觉满意度高。患者满意度采用手术3个月后随诊患者让患者对手术效果做出综合评价,采用VAS评分来评定,评分1~10分,1分为非常不满意,10分为非常满意。
4 统计学分析

结 果
所有患者均顺利一期完成手术,首次去除敷料检视皮片情况:改良组52例,其中51例成活,皮片无撕裂、移位打皱,皮下血肿直径<0.5cm,术后并发1例皮片边缘撕裂移位,给予换药后创面愈合出院。传统组52例,其中51例植皮成活,1例因皮片“搭帐篷”致皮下积液,皮片部分未成活,给予换药、补充植皮后创面愈合,术后并发1例皮片边缘撕裂移位,给予换药后创面愈合;2例出现皮下积液,3例出现皮下血肿,给予清除、换药后创面愈合。两组患者植皮成活率、皮片高出皮肤高度、触觉满意度、痛觉满意度差异无统计学意义(P>0.05),两组患者在术后并发症发生率、术后换药次数、术后住院天数及患者满意度,改良组优于传统组,差异有统计学意义(P<0.05)。
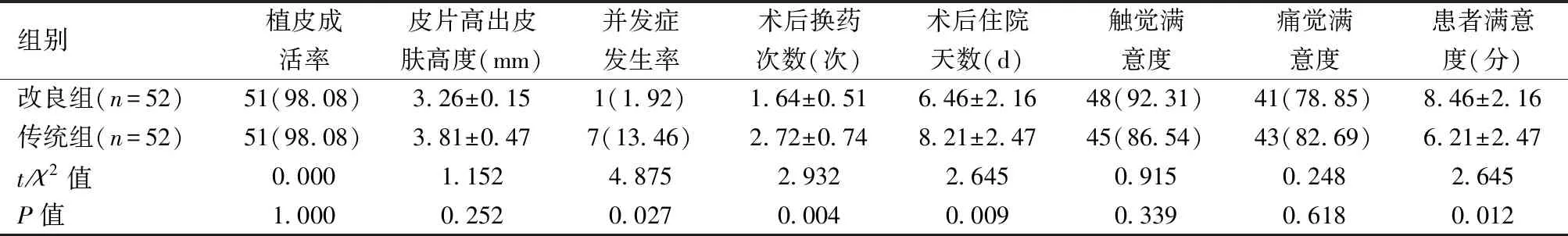
表2 两组患者手术观察指标的比较[n(%)]
讨 论
对于烧伤和皮肤外科医师,如何在难以固定部位的皮肤缺损中挽救和恢复软组织缺损是一个很大的挑战[5]。随着植皮术的发展,其成功率逐年升高,包扎技术的不断改进在其中起到了重要的作用。包扎技术经历了绷带包扎、局部打包固定到VSD的演变过程[6]。其中VSD的临床应用使很多烧伤、整形及骨科手术取得良好的预后,其通过控制感染、刺激肉芽生长、改善创面状况、减少深部组织的暴露、减少软组织缺损转移皮瓣的大小,在创面植皮的保护中发挥了重要作用,而且对于一些难固定部位植皮术后的包扎有独特优势,如固定较为牢靠,压力均匀、适中,可大大减少术后皮片的移位打皱、皮下积血、积液、皮片“搭帐篷”、皮瓣受压坏死等问题[7]。因此对于难固定部位植皮术后的包扎开始有越来越多的专家尝试应用VSD技术来提高植皮术的成功率[8]。笔者单位也进行了类似的研究,但随着应用的成熟,一些影响到预后的问题也凸显出来,如负压引流不通畅,阻塞及一些术前存在污染的创面植皮,术后有发生皮下感染积液,影响植皮成活。笔者通过对上述难固定部位中厚植皮术后应用改良组与传统组进行观察对比后认为,改良VSD应用于植皮术后,是一种更加行之有效,简单方便,易于操作的好方法。
难固定部位的植皮术后包扎固定不稳妥会导致皮片的移位,造成植皮成功率下降,皮片显著高于周围正常皮肤高度,也会因移位造成神经修复不佳而引起痛觉及触觉等感觉异常,VSD的贴膜内为密闭环境,接负压后各个部位所受压力均匀恒定,使皮片与创面紧密接触,位置固定,有效消除空隙、死腔,可大大减少此类情况的发生。本研究中传统组与改良组在上述的观察指标方面均取得了良好的效果,且两组患者差异无统计学意义。
改良组因每日需要滴注生理盐水4~6次,每次滴注时医护人员都会同时观察VSD的引流情况,观察过程中VSD压力大小可明确显示,易于观察,便于调控,对VSD的控制更优于传统组。虽然传统组可使局部与周围组织存在压力差,促进血液灌注,但改良组通过盐水灌注冲洗,可减轻炎症反应,使创面的有效血液灌注增加,更加有利于新生血管向皮片生长,加速皮片血管化[9]。改良组的生理盐水快速冲洗,会使引流由点到面,结合持续负压吸引能彻底清除创面及腔隙内的渗液,避免局部渗液积聚,从而避免皮下积血、积液等术后并发症[10],并能增加皮片黏附性,促进皮片成活,进而也会减少换药次数。基于上述原因,改良组术后首次检视时间可缩短到5d,与传统组相比,VSD时间缩短,因此住院时间更短。改良组满意度明显高于传统组(P<0.05),笔者认为是由于改良组较传统组术后并发症发生率更低,降低额外的医疗支出,换药次数更少,患者痛苦更小,早期出院可以使患者尽早投入到正常工作与生活中,因此得到改良组患者满意度更高的结果。
但由于早期皮片就施加了压力,与传统方法比较远期是否可抑制瘢痕增生还有待随访观察。总之,在难固定部位中厚植皮术中,改良VSD较传统VSD,能更好起到均匀加压、稳妥固定、通畅引流的作用,有效降低术后并发症发生率,缩短术后住院时间,提高患者的满意度。
