脊柱创伤对椎间运动功能影响的自然史
2019-04-10赵建华
刘 鹏,王 钟,赵建华
脊柱由多节椎骨及椎间关节连接而成,其功能包括支撑躯干、维持运动和保护神经与内脏。脊柱创伤导致上述功能不同程度受损。目前,公认的脊柱创伤治疗原则包括骨折复位、节段间稳定和神经组织减压,前两者针对脊柱的支撑功能,而减压则为脊髓和脊神经功能恢复创造条件。恢复脊柱的支撑功能,目前多以牺牲运动功能为代价。丧失运动功能,必将对生活质量造成不同程度的影响。脊柱创伤与四肢创伤相比较,两者都涉及骨与关节,有共通之处。在四肢创伤处理中,极少采用关节融合术来治疗关节内骨折,而是尽力做切开复位内固定,以期保留关节功能;脊柱创伤的公认标准方案是切开复位内固定同时予以固定节段的融合。与脊柱其他疾病的处理方式相比较,脊柱创伤的这种“标准方法”似乎值得商榷。对于椎间盘退变性疾病,阶梯治疗中的终极疗法才会考虑融合,前期治疗无一例外地保留椎间运动功能。
如何在重建支撑功能和保持运动功能之间取得平衡,如何实现治疗方案的最佳化,需要系统研究创伤对脊柱运动功能的长期影响和自然病程、外科治疗方式与保持脊柱运动功能之间的关系。目前,上述问题尚未被广大脊柱外科医师充分认识,在脊柱创伤患者的椎间运动功能保留上,也没有深入探索的相关报道。
解剖结构决定功能,脊柱既有典型节段又有特殊区域。根据解剖特点和临床意义,可分为上颈椎、下颈椎、胸腰椎等各具特色的解剖部位。在不同的解剖节段,脊柱功能既有普遍规律又有鲜明特点,也由此决定不同节段脊柱的运动功能对人体的意义存在显著差异。笔者认为,每一个脊柱运动节段都可用“脊柱功能单元”(functional spinal unit,FSU)定义。根据FSU各个组分的损伤情况,预判其是否具有可恢复性,进而采取非手术治疗或手术治疗,尽最大努力保留或部分保留椎间运动功能,有望使患者获得更好的生活质量。
创伤对FSU各组分造成的长期影响,对于预判受损FSU是否有望保留运动功能,具有重要意义。需要观察脊柱创伤后非手术治疗患者最终FSU功能状态,并通过恰当的临床及影像学指标评估对运动功能保留的影响因素。本文旨在结合文献及临床实践,对脊柱创伤对椎间运动功能的自然史做一概述。
1 上颈椎(upper cervical spine)
上颈椎椎间关节的连接,与脊柱其他任何一个功能区都截然不同:因为没有椎间盘,从关节分类上,寰枕关节是类似于桡腕关节的椭圆关节,寰枢关节是类似于上尺桡关节的枢轴关节。三个椎节构成的两个椎间关节反而更像四肢的关节,而非由椎间盘和一对关节突关节构成的经典椎间三关节复合体。解析C1-C2与C2-C3FSU结构及其关键组分,可将之与各种上颈椎创伤建立对应关系(因枕骨髁骨折和寰枕关节脱位少见,未纳入本文)。以解剖学和运动学文献回顾为基础,笔者提出,将“寰椎前份-齿状突-韧带复合体”作为C1-C2FSU稳定结构的核心(图1),即可解析寰椎骨折、齿状突骨折、横韧带损伤、寰枢关节脱位等创伤的治疗,而以C2-C3FSU损伤情况分析即可解析Hangman骨折的治疗决策(图2)。
以寰椎骨折的治疗决策为例,寰椎骨折的稳定性取决于寰椎横韧带。众所周之,骨折容易愈合,而韧带本体撕裂后愈合欠佳。笔者通过13例寰椎骨折患者的中长期随访(2~5年)发现,伴有撕脱点骨折的Dickman II型[1-2]横韧带损伤,通过非手术治疗可以重获寰枢关节稳定性,而韧带本体撕裂(I型)同时伴有次级韧带复合体损伤者,则无一例外的发生寰枢关节失稳,需要手术融合C1-C2。在最终非手术治疗成功的9例患者中,初始双侧侧块关节向外移位(lateral mass offset,LMO)[2]的差异与上颈椎活动度保留呈负相关关系,即初始双侧LMO差值越小,非手术治疗后上颈椎活动度保留越多[4]。这提示治疗初期应通过颅骨牵引等方式尽量使侧块移位复位,为后期功能保留创造条件。
在Hangman骨折治疗决策中,I型稳定性好,C2-C3FSU结构完好(C2-C3椎间盘和关节突关节均完整),峡部骨折愈合后C2-C3椎间运动有望得以恢复;其他几型均有明确的C2-C3椎间盘损伤,通常伤后24h内颈椎间盘内细胞死亡率即超过75%[5],继发于细胞死亡的椎间盘退变、疼痛几乎是可以预见的,融合C2-C3是一个更恰当的选择。
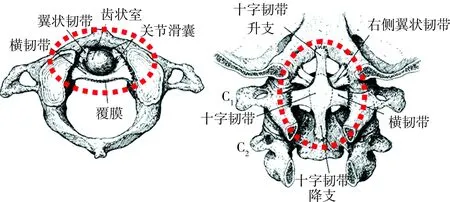
图1 红圈内的即为“寰椎前份-齿状突-韧带复合体”,其中寰椎部分包括完整的前弓及横韧带止点腹侧的侧块结构;齿状突需保持其完整性及与枢椎椎体的连接才有其功能;韧带复合体包括初级稳定韧带-寰椎横韧带(transverse atlantal ligament,TAL)、次级稳定韧带-翼状韧带、十字韧带纵向支和侧块关节关节囊等
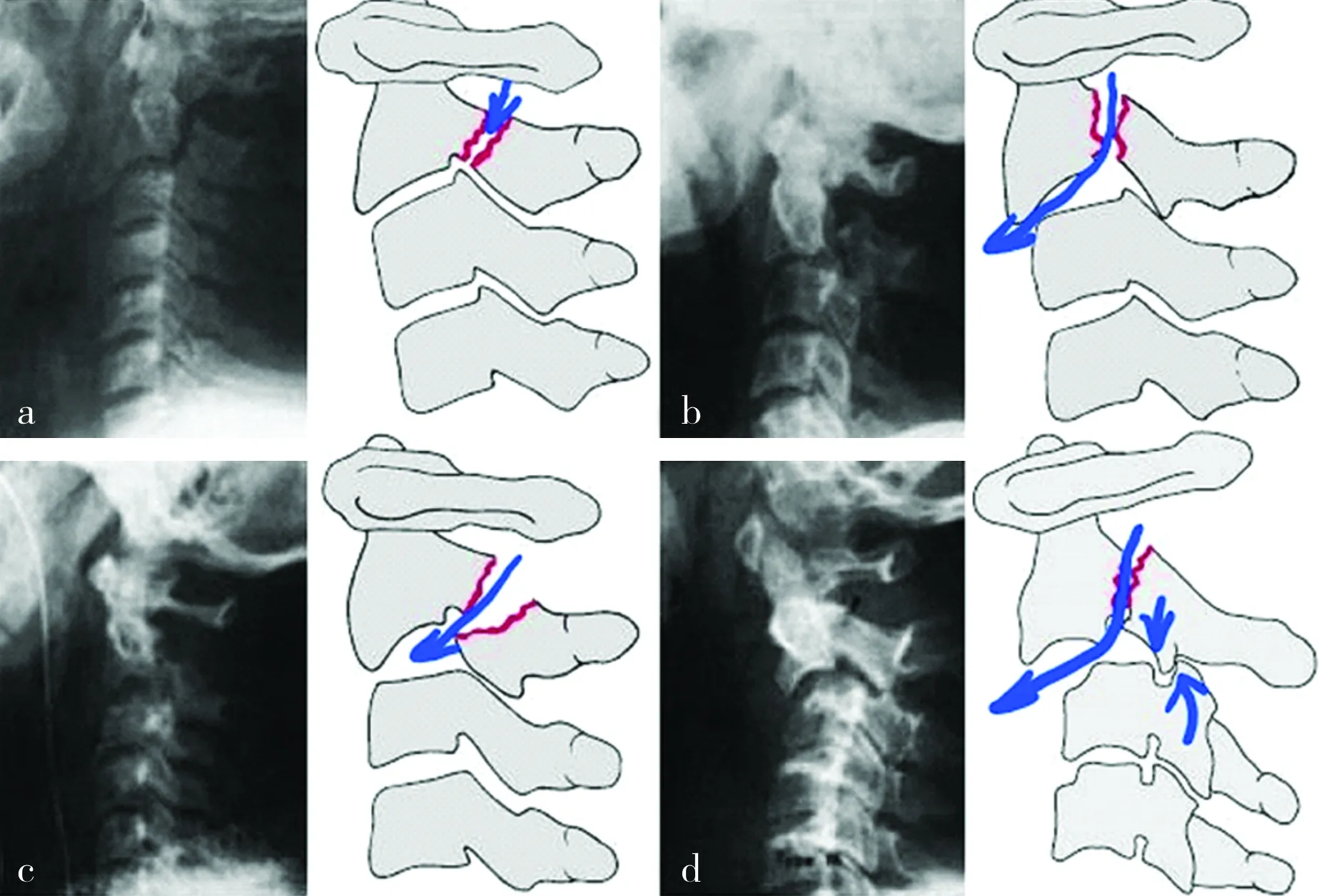
图2 创伤性枢椎滑脱(Hangman 骨折)示意图,红色为峡部骨折线,蓝色箭头为骨性结构和椎间关节损伤部分。I型仅有峡部骨折,C2-C3椎间盘及C2-C3关节突关节均未受损;II型除了峡部骨折外,有C2-C3椎间盘全程撕裂(前纵韧带可保持完整);IIA型C2-C3椎间盘后半可能撕裂;III型则C2-C3椎间盘及C2-C3关节突关节均受损。通过此图可更容易理解骨折的稳定性及复位固定所需要跨越的损伤分界线(蓝色箭头)
2 下颈椎(subaxial cervical spine)
C2以下的FSU均为经典的椎间三关节构成。下颈椎的钩椎关节,其主要意义在于限制与参与某些方向的运动,并非真正解剖意义上的关节。Sitte等[6]观察到伤后6d,颈椎间盘内的细胞死亡率仍在44%以上,其远期退变程度的观察尚未见报道。笔者认为,对于下颈椎创伤,由于合并颈脊髓损伤的比例高,常因减压和稳定而需要手术治疗。既往常见的术式是为了减压和稳定,做长节段、甚至包括整个下颈椎(C3-C7)的固定融合,使颈椎活动度损失严重。根据前期生物力学研究试验及临床时间,笔者认为,根据张力带损伤侧的判断,可以优化手术入路及固定方式选择,最大程度减少所需要融合的数量。违反张力带原则的手术方式,内固定失败率显著增加,而符合张力带原则的手术则能够满足损伤节段稳定的力学强度需求[7-8]。
3 胸、腰椎(thoracic and lumbar spine)
胸、腰椎的FSU由于各组分均较强大,损伤耐限高,致伤通常为高能量。损伤在何种情况下导致椎间盘退变加速,是在胸、腰椎创伤后自然史中需要回答的重要问题。赵小丹等[9]观察胸腰椎爆裂骨折后上下位椎间盘软骨终板的分子病理改变,发现软骨终板内白介素1β呈显著高表达,且越靠近髓核侧表达越强,提示创伤后的椎间盘病理改变过程中,软骨终板损伤处是一个可能的启动部位。Kerttula等[10]观察14例儿童(年龄7.1~15.9岁,平均11.8岁)胸腰椎楔形压缩骨折非手术治疗至少1年(1.1~6.4年,平均3.8年)后随访时的临床结果和MRI表现,发现8例患者(57%)发生椎间盘退变,其中7例在创伤节段,6例有终板骨折,说明终板骨折与椎间盘退变之间存在显著相关性。Oner等[11]观察63例胸腰椎骨折至少18个月后邻近椎间隙的改变,他将最终的侧位影像分为6种类型,1型为正常,第2和第6型有信号改变,3~5型均为椎间隙形态变化。他认为终板损伤后椎间隙信号改变没有统一的模式。笔者认为上述研究随访时间短,不足以得出终板骨折对于相邻间隙的长期影响。笔者观察21例非手术治疗的胸腰椎骨折患者,在受伤10~42年(平均15.9年)后从MRI上评估相应节段的退变状态,推测其功能,可以为治疗策略的制定提供参考。结果显示,终板损伤程度和局部后凸程度是影响创伤相关椎间盘退变加速的重要因素。以此为基础,结合文献[9-10],笔者对终板损伤程度轻、局部后凸可以通过内固定器械矫正的患者采取了非融合固定策略,待骨折愈合后再取出内固定,恢复其损伤FSU运动功能,取得良好的临床效果,说明对于部分胸腰椎创伤患者而言,保留其运动功能是可行的。
总之,对于高能量创伤导致的椎体骨折或骨折-脱位,治疗应聚焦于FSU的软性组件-椎体间连接。如果椎间连接具有重新恢复生理载荷下稳定功能的可能性,治疗决策中应该考虑保留运动功能;否则应将脊柱创伤所涉及的FSU予以永久、坚固的融合。目前恢复或保留脊柱的运动功能的研究非常有限,笔者希望通过此文能引起学界的相应重视。
