34 例颊癌根治术患者的气道管理
2019-04-10弓胜凯应亮方建超艾英
弓胜凯 应亮 方建超 艾英
颊癌因发病部位及流行病学的特殊性[1-2],给麻醉医师的气道管理及口腔科医师的手术操作带来了巨大挑战。口腔颌面部血运丰富,肿瘤根治术创伤大、出血多、再加上颌颈部包扎固定等都会对患者呼吸造成影响,甚至对患者的生命安全造成威胁[3-5],所以围术期的麻醉管理对于手术成功及患者预后十分重要。本文通过对2013-12~2017-12间择期行颊癌根治术患者的麻醉管理进行回顾性分析,为此类手术的围术期麻醉气道管理提供参考。
1 资料与方法
1.1 一般资料
回顾性分析2013-12~2017-12间于郑州大学第一附属医院择期行颊癌根治术患者34 例, 男23 例, 女11 例, 年龄33~78 岁, 平均(61.6 ±3.8) 岁, 体重48~90 kg, 平均(66.7±7.9) kg, ASAⅠ~Ⅲ。患者入室后开放静脉通路,常规心电监护。
1.2 麻醉方法
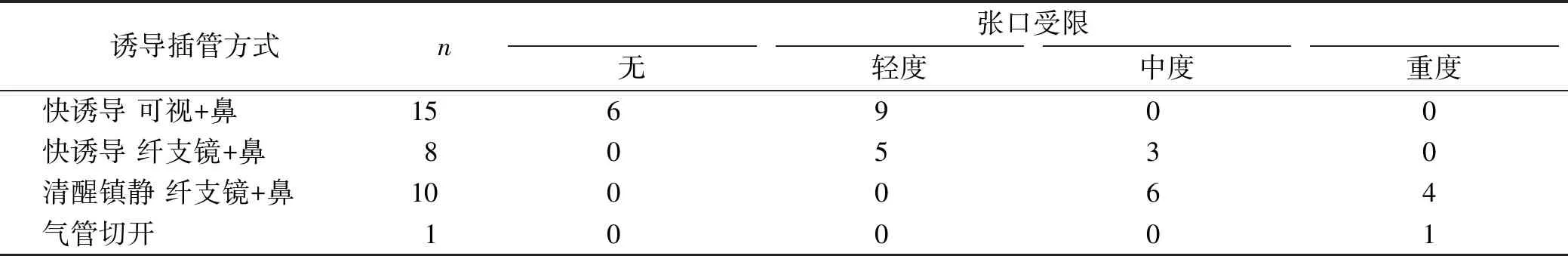
麻醉诱导采用3 种方法(表1): ①快诱导,可视喉镜或纤支镜辅助下经鼻气管插管。依次静注舒芬太尼0.5 μg/kg、顺式阿曲库铵0.1~0.2 mg/kg、依托咪脂0.1~0.3 mg/kg,戊乙奎醚 0.01 mg/kg;待患者达到足够的麻醉深度后行气管插管。②清醒镇静状态下纤支镜引导经鼻气管插管。患者入室后心电监护,麻黄碱6 mg滴鼻,收缩鼻腔粘膜血管,静脉泵注右美托咪啶1 μg/kg, 均10 min输注完毕;待患者充分镇静后行环甲膜穿刺, 2%利多卡因3~5 ml气管内表麻,保留自主呼吸,纤支镜引导下经鼻气管插管[6], 插管成功后静注麻醉诱导药物。③气管切开。重度张口困难患者,术前气道情况无法评估,入室心电监护后应用右美托咪啶0.7 μg/kg镇静, 10 min后行气管切开,插入气管导管并确认导管位置后,立即静注静脉麻醉药物行麻醉诱导。术中均采用容量控制通气模式,潮气量6~8 ml/kg,术中SpO2均不低于92%。麻醉维持均采用静吸复合麻醉,吸入1%~2%七氟醚, 静脉泵注丙泊酚0.2~0.4 mg/kg·h,术中间断静注顺式阿曲库铵。
1.3 观察指标
术前根据插管方式的不同分为快诱导可视喉镜组、快诱导纤支镜组和清醒纤支镜组,统计3 种插管方案的一次插管成功率、插管时间、插管期间低氧血症的发生率及插管并发症的发生率(表1);以及术后患者拔管、未拔管、气管切开及需要转入ICU的发生率。
1.4 统计学处理
统计学方法:采用SPSS 21.0统计学软件进行分析,计数资料比较采用列联表用χ2检验, T>5,用不校正的χ2公式,若1≤T<5,用校正的公式,若T<1,用 Fisher确切概率法, 以α=0.05为检验水准,认为P<0.05差异有统计学意义。
2 结 果
2.1 麻醉诱导及插管方式的比较
快诱导可视喉镜组一次插管成功率、插管期间低氧血症发生率和插管并发症发生率依次为73.3%、 33.3%、 26.7%;快诱导纤支镜组依次为62.5%、 37.5%、 25.0%;清醒纤支镜组依次为90.0%、 10.0%、 10.0%。组间两两比较差异有统计学意义。颊癌根治术患者术前气道评估复杂,选择清醒纤支镜插管一次插管成功率高,插管期间低氧血症及插管并发症的发生率低(P<0.05)(表2)。
2.2 术后气道处理结果的比较
术后患者未拔管23 例, 拔管4 例, 气管切开7 例,术后转入ICU 6 例。术后患者未拔管发生率67.6%,拔管发生率11.8%,气管切开发生率20.6%,转入ICU发生率17.6%,张口受限情况气管切开组和转入ICU组较重(P<0.05)(表3)。
表1 依据术前评估不同插管方式的选择 (n=34)
Tab 1 Selection of the intubation methods based on preoperative evaluation (n=34)
注: 可视+鼻: 可视喉镜引导下经鼻气管插管; 纤支镜+鼻: 纤支镜引导下经鼻气管插管; 轻度张口受限张口度2~2.5 cm, 中度张口受限张口度1~2 cm, 重度张口受限张口度<1 cm
表2 3 种插管方式一次插管成功率、插管期间低氧血症及插管并发症的发生率的比较
Tab 2 The comparison of the success rate of one intubation, hypoxemia during intubation and incidence of intubation complications among the 3 intubation methods

组 别n 一次插管成功例数 插管期间发生低氧血症例数 插管并发症例数 快诱导可视喉镜组 15 11(73.3) 5(33.3) 4(26.7) 快诱导纤支镜组 8 5(62.5) 3(37.5) 2(25.0) 清醒纤支镜组 10 9(90.0) 1(10.0) 1(10.0)
3 讨 论
颊癌患者的肿瘤发生在颊粘膜部,术前要充分了解患者张口度、头颈部活动度、鼻通气情况,着重了解肿瘤的位置、大小及质地等,判断是否存在面罩正压通气困难及插管困难[7]。当肿瘤较大或(和)肿瘤侵及附近口底﹑舌体、咽喉、颌面部使呼吸道阻塞, 张口受限及声门暴露困难时,选择插管诱导方法就要特别慎重。本研究中, 4 例可视喉镜快诱导未能一次插管成功; 3 例纤支镜快诱导未一次插管成功; 1 例清醒纤支镜未一次插管成功。所以在颊癌根治术中,对于可疑的困难气道在判断上需要根据病实际情况及操作者自身的技术水平而定,针对不同气道类型选择对应的处理流程并精心准备[8]。 一般情况下, 对于肿瘤局限, 没有侵犯附近组织的,无张口受限的患者,可选择快诱导可视喉镜引导下经鼻气管插管。对于术前评估轻度张口受限或(和)声门暴露困难的患者,亦可应用快诱可视喉镜引导下经鼻气管插管,但还要准备好纤支镜及气管切开包,随时做好插管失败的补救措施的准备。而对于中度张口受限的患者,结合患者肿瘤侵犯的范围及头颈部影像检查结果,判断患者在无面罩通气困难,可以保证患者氧合情况下,可尝试在可视喉镜或纤支镜引导下快诱导经鼻气管插管,但须做好气切准备。而重度张口受限的患者,术前深入的气道评估比较困难,由于肿瘤本身及术前放疗对周围组织的影响[9],对患者查体时很难直接看到口腔内部及声门部的情况,结合CT等辅助检查亦难做出准确的判断,加上插管时可能引起瘤体出血,所以麻醉诱导方案宜选择清醒纤支镜引导下经鼻气管插管,并随时做好气管切开的准备。有时考虑到术中手术操作范围大,颌面口腔部解剖结构改变,术后拔管后可能出现呼吸道梗阻的情况,所以术前进行气切,既避免了麻醉诱导后出现插管困难的可能,又为术后建立了可靠的气道。对于术前评估存在困难气道的患者,在麻醉诱导后可能会出现CICO(无法插管无法氧合),如果不迅速解决这种情况,就会导致缺氧脑损伤和死亡,所以要做好环甲膜切开的准备[10]。清醒纤支镜插管方案,不仅增加了气管插管成功率,而且减少了使非紧急气道转变为紧急气道的机率,提高了麻醉诱导期的安全性。
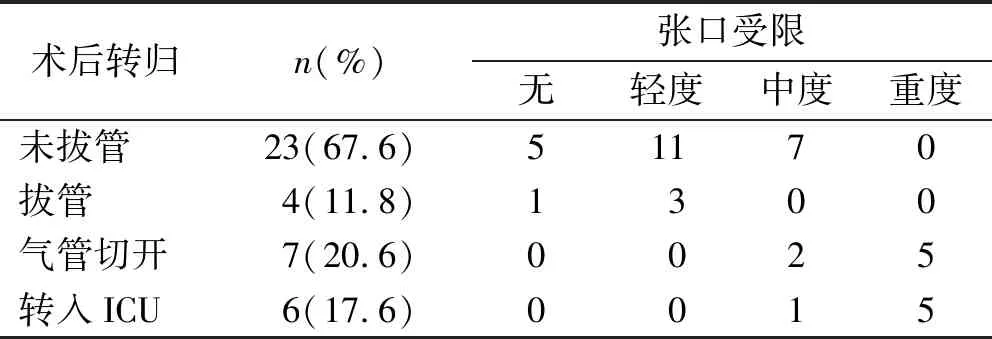
表3 34 例患者术后转归及张口受限
颊癌患者的肿瘤可侵及口腔颌面多个部位,部分患者肿瘤累及到舌部及声门部,且手术时间长,加上潜在的出血及气道阻塞,因此患者术后立即拔管风险大,加之颌骨截除后,颌下及舌根肌肉失去支撑,残留软组织极易塌陷,易引起急性呼吸道梗阻。拔管前应充分吸净口鼻腔、咽喉及气管内的分泌物。术前评估为无或轻度张口受限的患者,可根据手术部位、时间,术中出血,也应与外科医生讨论分析手术创伤及修复在术后引起急性上呼吸道梗阻的可能性来决定患者是否拔管,必须待患者充分清醒,肌力完全恢复方可拔除气管导管,但要准备好插管工具和药物,以备拔除气管导管后出现窒息,而大部分手术创口主要位于咽喉部,以及颌骨截除,修复体因水肿和出血可能影响通气等的患者,可选择术后恢复自主呼吸后带管转入病房监护。本研究中6 例转入ICU,其中3 例术后再出血, 1 例出现肺不张, 2 例出现低氧血症;转入ICU患者平均手术时间(481.5±6.7) min; 平均出血量(1 242.8±5.2) ml。所有患者均未死亡。所以对于颊癌根治术患者,术前评估为中-重张口受限,术中出血量超过1 200 ml,手术时间大于8 h以及术后氧合功能不好的患者,则建议常规带管转入ICU监护。
综上所述,颊癌根治术患者术前选择清醒纤支镜插管的麻醉方案,术后建议保留气管导管回ICU监护,可能会使患者更安全地度过围手术期。
