美国放射学会TI-RADS在甲状腺癌中的应用价值
2019-04-08黄芸谦
严 威,黄芸谦,陈 乔,陈 曼
上海交通大学医学院附属同仁医院超声科,上海 200336
2017年,美国放射学会(American College of Radiology,ACR)出版了甲状腺影像报告与数据系统(Thyroid Imaging Reporting and Data System,TI-RADS)分类标准[1],运用简便易掌握的定量评分,根据总分对甲状腺结节分类,并对不同类别结节的处理建议进一步细化。本研究采用2017版ACR TI-RADS分类标准,回顾性分析甲状腺癌的超声特征表现,验证其应用于甲状腺癌诊断和处理建议中的优势及疑惑之处。
1 资料和方法
1.1 研究对象
选取2015年6月—2017年6月于上海交通大学医学院附属同仁医院行甲状腺手术治疗并经手术后病理学检查证实为甲状腺癌的104例患者共123个结节进行分析。单发结节85例,双侧结节13例,多发结节6例。对于多发结节患者,根据结节位置和大小与病理学检查结果进行一一对应。104例患者中,男性24例,女性80例,年龄20~83岁,平均年龄(49.3±13.5)岁。所有患者术前均进行甲状腺超声检查。
1.2 仪器与方法
超声检查使用ESAOTE MyLab Twice彩色多普勒超声诊断仪,线阵探头,频率为10 MHz。患者取仰卧位,充分暴露颈前甲状腺区域,首先进行甲状腺常规检查,发现病灶后观察结节所在位置、大小、性质、内部回声、生长方式、边界及钙化等,再用彩色多普勒观察结节内血流分布及颈部有无可疑淋巴结,最后将图像储存于图片储存与通信系统(picture archiving and communication system,PACS)。
回顾性分析时,由2名经验丰富的超声科医师独立工作,分别评估图像,参照2017版ACR TI-RADS分类标准,将结节分为5类,具体评分标准如下。① 性质:囊性、海绵状0分;囊实混合性1分;实性或几乎完全实性2分。② 回声:无回声、高回声或等回声均为0分;低回声2分;极低回声3分。③ 形状:水平位生长0分;垂直位生长3分。④ 边缘:光滑和模糊均0分;分叶状或形态不规则2分;向甲状腺外侵犯或紧贴包膜3分。⑤ 结节内强回声:无强回声或强回声伴大彗尾征0分;大片钙化1分;边缘/环状钙化2分;点状高回声3分;有不同形态的强回声分值累加。最后将5项总分相加,TR1为0分,TR2为1~2分,TR3为3分,TR4为4~6分,TR5为≥7分。若2名医师评估分值不一致,经讨论得出一致意见后给予重新评分。
1.3 统计学处理
应用SPSS 20.0软件进行统计学分析,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
最终入选123个甲状腺癌,病理学检查结果显示甲状腺乳头状癌122个(99.18%),大B细胞淋巴瘤1个(0.81%)。其中最大径<1.0 cm的结节81个(65.85%),最大径≥1.0 cm的结节42个(34.16%)。
对照2017版ACR TI-RADS分类标准,本研究中甲状腺癌的具体特征如下。123个(100%)为实性和几乎完全实性,没有囊性及混合性结节;105个(85.36%)低回声,18个(14.63%)极低回声,没有无回声、等回声、高回声和混合回声的结节;89个(72.36%)垂直位生长,呈现结节越小越明显的特点,34个(27.64%)水平位生长。边缘特征:46个(37.40%)结节形状分叶或不规则,22个(17.89%)结节向甲状腺外扩张。内部强回声:44个(35.77%)无或大彗尾征,7个(5.69%)大片钙化,5个(4.07%)边缘/环状钙化,67个(54.47%)点状强回声,点状强回声呈现结节越大越明显的特点(表1)。
最终判断TR4结节共10个(8.13%),TR5结节共113个(91.86%),没有TR1、TR2和TR3结节。
颈部淋巴结转移方面,10个TR4结节中,3个(30%)伴颈部淋巴结转移,所对应的甲状腺结节大小分别为4.8、2.0和6.9 cm。
113个TR5结节中,31个(27.43%)伴颈部淋巴结转移(图1~2)。以甲状腺结节最大径<1.0 cm和≥1.0 cm分2组,2组间淋巴结转移发生率差异无统计学意义(表2)。
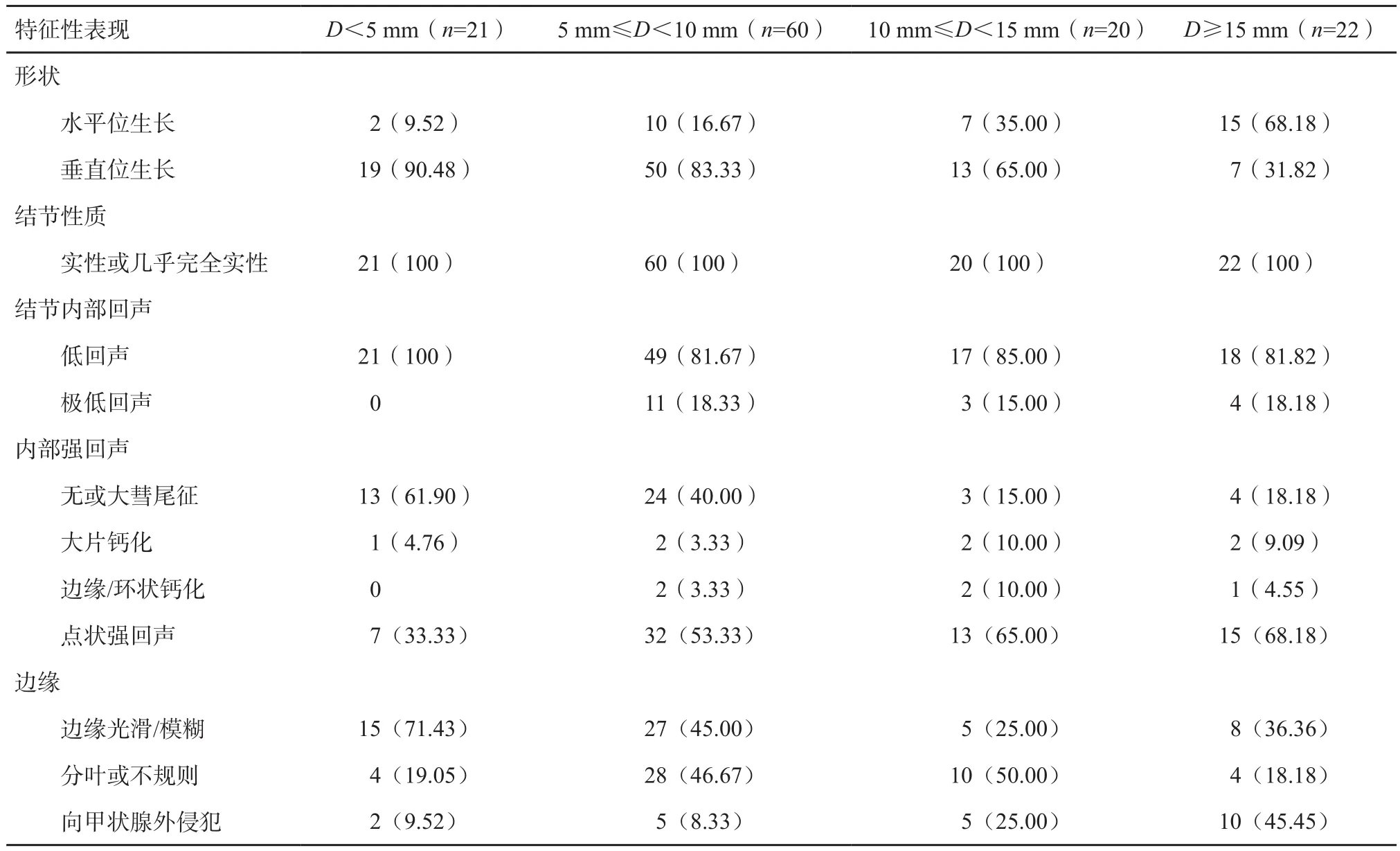
表 1 不同大小结节的特征性表现[n(%)]

图 1 甲状腺结节
图 2 左侧颈部可疑淋巴结

表 2 不同大小TR5类甲状腺结节与颈部淋巴结转移的对比分析
3 讨 论
甲状腺癌是最常见的内分泌系统恶性肿瘤,其发病率呈逐年上升趋势,其中乳头状癌最常见,且易发生颈部淋巴结转移。超声因其安全、无创及图像分辨率优等特点,是目前检查甲状腺结节的首选方法。2017版ACR TI-RADS分类采用了定量评分制,易于掌握,且对不同分类的结节处理建议进一步细化,有利于制定甲状腺标准化诊断的参考指标。
本研究结果显示,甲状腺癌超声的最主要特征性表现为实性结节、呈低回声或极低回声、垂直位生长(结节越小越明显)、内部点状强回声(结节越大越明显)、分叶状或形态不规则、向甲状腺外侵犯,与以往多个版本TI-RADS分类中甲状腺癌的特点一致[2-3]。
从本研究结果来看,123个结节均为实性和几乎完全实性,呈低回声或极低回声,仅这两项指标已有4分或5分,达到TR4标准,如果同时有垂直位生长方式、形态不规则或钙化等指标加分,很容易达到TR5,故甲状腺癌检出率高,不容易遗漏,具有很高的灵敏度。
对于TR4和TR5结节,2017版ACR TI-RADS根据结节大小给予不同处理意见。TR4结节≥1.5 cm建议细针穿刺细胞学检查,TR5结节≥1.0 cm建议细针穿刺细胞学检查。但甲状腺癌不以大小为评判标准,本研究结果也显示大多数甲状腺癌<1.0 cm(65.85%),如此高比例的甲状腺癌仅仅建议随访观察是否过于保守和简单?也有不少学者认为肿瘤≥0.6 cm、多灶癌尤其是双侧癌等应建议手术[4]。也有学者认为不能因为大多数甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)(最大径≤1.0 cm的乳头状癌)预后好而不治疗,从而违背恶性肿瘤早发现、早诊断和早治疗的基本原则[5]。
关于淋巴结转移,本研究中TR4甲状腺结节共10个,其中3个有淋巴结转移。113个TR5甲状腺结节中,31个(27.43%)伴颈部淋巴结转移,其中<1.0 cm组中17个为颈部淋巴结转移,≥1.0 cm组中14个为颈部淋巴结转移,差异无统计学意义。对于<1.0 cm的TR5结节,ACR TIRADS给出的建议是随访。笔者再一次提出ACR TI-RADS给予的处理建议是否过于保守和简单,因为参考较多文献后发现甲状腺癌大小与淋巴结转移的关系尚无定论,更密切的危险因素是多灶性肿瘤和肿瘤侵犯包膜[6-8]。如果按ACR建议将TR4和TR5结节简单地以结节大小来决定进一步处理,很可能导致近30%伴淋巴结转移的甲状腺癌无法及时治疗,这是不适宜的。国内也有意见认为,在没有“金标准”来区别惰性的PTMC与进展性的PTMC之前,密切观察的策略并不适合我国国情和医疗环境,不宜过度推广[9]。流行病学调查也印证了这一观点:2012年统计显示,全球虽然有37%的新发甲状腺癌来自欧美地区,但病例死亡主要发生在亚洲[10]。
综上所述,2017版ACR TI-RADS分类标准运用了定量评分来评估甲状腺结节,检出甲状腺癌的灵敏度高,操作简便易掌握,但对TR4和TR5结节的处理建议可能过于保守,仅以结节大小来区分也可能过于简单。
