腹腔镜下结直肠全系膜切除术对结直肠癌患者的免疫功能的影响及疗效观察
2019-04-02陈志东
陈志东
014030内蒙古包头市包头医学院第三附属医院普外科,内蒙古 包头
结直肠癌又被叫作大肠癌,是一种恶性肿瘤,包括结肠癌和直肠癌,受遗传关系、生活方式影响较大[1]。根据临床研究,直肠癌发病逐渐老龄化,在男性中比例比较高[2]。结直肠癌的发生与许多因素都有关系,例如遗传、大肠慢性炎症、环境因素、吸烟等。治疗结直肠癌有效的手术方式是腹腔镜下结直肠全系膜切除术,本次就行该手术对其产生的影响进行研究,具体如下。
资料与方法
2014年6月-2017年8月收治100例结直肠癌患者。将所有患者采用随机法分观察组与对照组,两组各50例。观察组患者50例中,年龄40~66岁,平均(51±4)岁;病程12~24个月,平均(17.3±1.6)个月;横结肠癌2例,升结肠癌6例,乙状结肠癌16例,直肠癌24例,降结肠癌2例;Dukes A、B、C、D分期分别有10、22、18、0例。对照组中,患者年龄41~67岁,平均(52±6)岁;病程12~23个月,平均(16.8±2.2)个月;横结肠癌、升结肠癌、乙状结肠癌、直肠癌、降结肠癌分别有1、7、15、26、1例;Dukes A、B、C、D分期有8、26、16、0例。对两组患者的各项一般资料进行比较,差异无统计学意义(P>0.05),有可比性。
方法:两组患者的手术麻醉都是全身麻醉,对照组治疗方法采取开腹、离心后进行探查,保护切口下结扎肿瘤上下肠管,并将结直肠全息膜切除,手术过程中避免挤压瘤体。观察组采用截石位,首先以二氧化碳气腹压力15 mmHg建立人工气腹,对腹部内脏进行探查使用腹腔镜,确保知道病变发生的位置和是否需要转移和种植内脏,之后切除结直肠全系膜。同样的手术医师对两组患者进行手术。两组患者在无瘤原则基础上都尽可能清扫系膜血管根部的淋巴结。
观察指标:比较两组患者术前术后情况,如住院时间、手术时间、术中出血量、胃功能恢复时间等,同时记录两组患者的并发症情况,对患者术后的恢复情况进行观察比较。分别抽取患者在术前、术后1 d、术后7 d的外周静脉血,测定患者免疫球蛋白IgA、IgM、IgG,C-反应蛋白、白细胞介素6(IL-6)采用化学发光免疫分析法。随访观察所有患者,记录两组患者的手术情况以及并发症的发生率,如排尿功能障碍、排便功能障碍、术后出血、术后感染等,同时统计死亡率。
统计学方法:应用统计学软件SPSS 20.0,对研究数据进行分析。其中计数资料用率(%)表示,计量资料用(x±s)表示;组间差异用χ2检验或t检验。数据对比后得到的P<0.05,则差异有统计学意义;若P>0.05则差异无统计学意义。
结 果
两组患者手术情况:观察组手术时间(141±31)min,术中出血量(138±61)mL,胃功能恢复时间(3.5±1.5)d,住院时间(9.1±2.2)d;对照组分别为(139±44)min、(129±66)mL、(3.8±1.6)d、(8.8±1.9)d。两组患者在手术情况方面差异无统计学意义(P>0.05)。
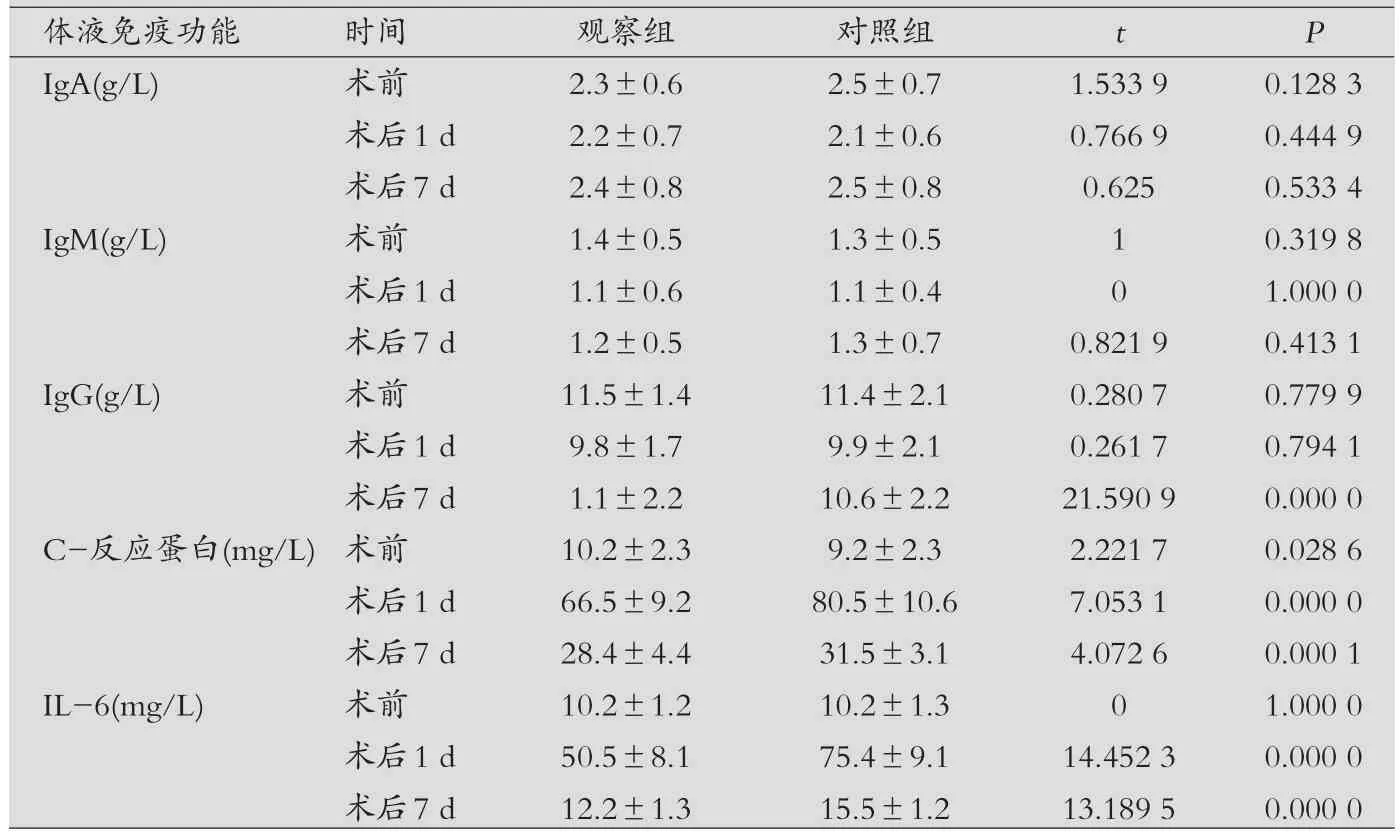
表1 两组结直肠癌患者体液免疫功能指标比较(x±s)
两组患者手术前后体液免疫功能变化,见表1。从表中能够看出,两组IgA、IgM、IgG、C-反应蛋白、IL-6之间差异无统计学意义(P>0.05);观察组术后C-反应蛋白、IL-6与对照组术后C-反应蛋白、IL-6比较,差异有统计学意义(P<0.05)。
两组患者术后的并发症发生率比较:观察组出现了术后感染1例,术后出血2例,排尿功能障碍3例,排便功能障碍2例;对照组术后感染、术后出血、排尿功能障碍、排便功能障碍分别有6例、5例、4例、6例。观察组术后并发症发生率明显低于对照组,组间差异有统计学意义(χ2=8.207 9,P=0.004 2;P<0.05)。
讨 论
结直肠癌是消化系统当中比较常见的恶性肿瘤,随着人们医学技术的提升,能够延长患者的寿命和提升患者生活质量。当前来说,临床中主要采取手术治疗来进行治愈,但是传统的手术方法对术后的疗效具有一定的影响。随着医学技术的发展,结直肠全系膜切除术在临床中不断地加以完善,并且能够显著提升患者的生存率。
在本次研究中,观察组和对照组在手术基本情况方面差异无统计意义(P>0.05);在体液免疫方面,术后C-反应蛋白和IL-6差异有统计学意义(P<0.05),并且观察组并发症发生率较对照组低,差异也有统计学意义(P<0.05)。
综上所述,治疗结直肠癌患者首选腹腔镜下结直肠全系膜切除术,对免疫功能的影响较小,同时降低术后并发症的发生率,因此,可在临床中进行推广。
