幽门螺杆菌感染与甲状腺结节患者血清相关炎性因子的关系研究
2019-03-25武金文蒋成霞游成姗刘欣
武金文,蒋成霞,游成姗,刘欣
幽门螺旋杆菌(HP)是导致消化系统疾病的重要因素之一,与慢性胃炎、消化性溃疡、胃癌等疾病的发生发展密切相关[1]。有研究统计,世界上50%的人口有HP感染史,随着研究的深入,HP感染被证实与全身多个脏器和组织病理变化具有相关性[2]。甲状腺是人体的腺体器官之一,部分研究认为HP与甲状腺的自身免疫性疾病有关,甲状腺自身抗体能够引起胃分泌功能的异常,从而增加HP感染的风险,而胃黏膜的炎性反应也可能是导致多种细胞因子表达上调的原因之一[3]。笔者观察了HP感染与甲状腺结节患者的血清相关炎性因子变化之间的关系,报道如下。
1 资料与方法
1.1 临床资料 选择2016年1月—2017年12月四川省宜宾市第二人民医院内分泌科诊治甲状腺结节患者150例进行临床研究。男84例,女66例,年龄25~67(47.32±5.29)岁。根据14C-尿素呼气试验结果,将患者分为3组。HP强阳性组46例:男25例,女21例,年龄27~64(47.82±5.44)岁;病程3个月~7年,平均(1.72±0.39)年;结节数量(2.41±0.52)个,结节直径(4.30±1.05) mm;合并高血压17例,糖尿病9例;有正规治疗史31例,有甲状腺病家族遗传史14例。HP弱阳性组37例:男 21例,女16例,年龄25~64(47.15±5.86)岁;病程4个月~9年,平均(1.93±0.74)年;结节数量(2.53±0.49)个,结节直径(4.22±1.14) mm;合并高血压15例,糖尿病11例,有正规治疗史27例,有甲状腺病家族遗传史14例。HP阴性性组67例:男 38例,女29例,年龄27~67(47.09±5.80)岁;病程2个月~8年,平均(1.88±0.53)年;结节数量(2.49±0.37)个,结节直径(4.49±1.06) mm;合并高血压21例,糖尿病11例;有正规治疗史47例,有甲状腺病家族遗传史18例。3组患者性别、年龄、病程、合并疾病、治疗史、家族遗传病史比较均无统计学差异(P>0.05)。本次研究经医院伦理委员会批准,患者或/和家属知情同意并签署知情同意书。
1.2 选择标准 (1)纳入标准[4]:①经过超声等影像学检查,确定为甲状腺结节的患者;②病例资料完整的患者;(2)排除标准[5]:①确诊为甲状腺恶性肿瘤的患者;②来诊前1个月内有抗菌药物等影响14C-尿素呼气试验结果药物应用史的患者;③合并肝、肾等系统严重疾病的患者;④合并自身免疫性疾病患者;⑤来诊前2周内有严重创伤史或者手术史的患者;⑥不同意参与本次研究的患者。
1.3 观测指标与方法
1.3.114C-尿素呼气试验:采用YH04E型HP检测仪检测3组患者呼气14C-尿素阳性率。HP<99为阴性,99~149为弱阳性,>149为强阳性。
1.3.2 甲状腺功能检测:患者清晨空腹肘正中静脉采血5 ml,使用罗氏Cobas E 601型全自动电化学发光仪进行检测,试剂为进口配套试剂,对游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺素(TSH)、甲状腺过氧化物酶抗体(TPOAb)、抗甲状腺球蛋白抗体(TGAb)检测,并计算其异常结果检出率,其中1项检验结果异常即为异常结果。各指标正常范围:FT3:3.1~6.8 pmol/L,FT4:12~22 pmol/L,TSH:0.27~4.2 μIU/ml,TPOAb:<34 IU/ml,TGAb:<115 IU/ml。
1.3.3 血清炎性因子检测:予患者清晨空腹肘正中静脉采血5 ml,室温静置5 min后,离心取上清液,采用酶联免疫吸附法对白细胞介素-6(IL-6)、肿瘤坏死因子α(TNF-α)、C反应蛋白(CRP)进行检测 ,严格按照试剂盒要求进行操作。
1.3.4 相关性分析: HP与FT3、FT4、TSH、TPOAb、TGAb、IL-6、TNF-α、CRP水平变化的相关性。
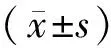
2 结 果
2.114C-尿素呼气试验比较 HP强阳性组患者呼气14C-尿素值为153~277,HP弱阳性组患者呼气14C-尿素值为100~147,HP阴性组患者呼气14C-尿素值为14~98。
2.2 甲状腺功能比较 3组患者FT3、FT4、TSH比较差异无统计学意义(P>0.05),TPOAb、TGAb差异有统计学意义(P<0.05),其中HP强阳性组TPOAb、TGAb最高,HP阴性组最低,见表1。
2.3 甲状腺素/抗体异常检出率比较 3组患者FT3、FT4、TSH、TPOAb、TGAb异常检出率具有明显差异(P<0.05),HP强阳性组患者各项指标检出率均明显高于其余2组,差异具有统计学意义(P<0.05), 见表2。
2.4 炎性因子水平比较 IL-6、TNF-α、CRP水平HP强阳性组>HP弱阳性组>HP阴性组,差异均有统计学意义(P均<0.05),见表3。

表1 3组患者甲状腺功能比较
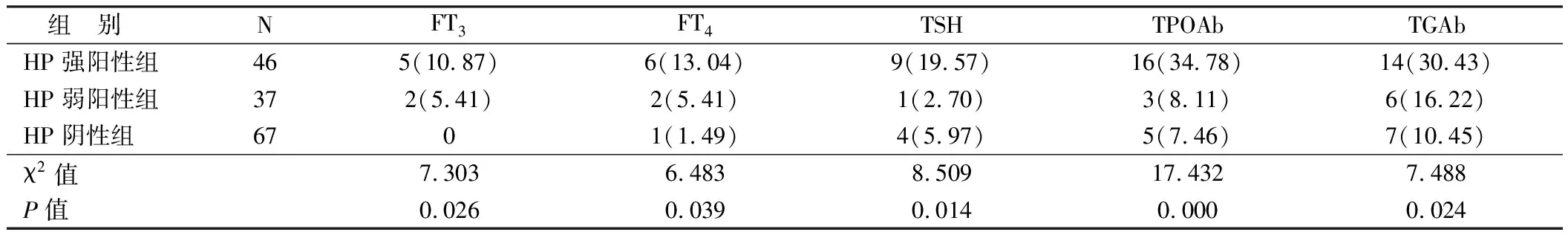
表2 2组患者甲状腺功能指标异常检出率比较 [例(%)]

表3 3组患者炎性因子水平比较
2.5 HP与炎性因子相关性分析 HP水平与FT3、FT4无相关性,与TSH、TPOAb、TGAb、IL-6、TNF-α、CRP水平呈正相关,其中与TSH相关性最高, 见表4。
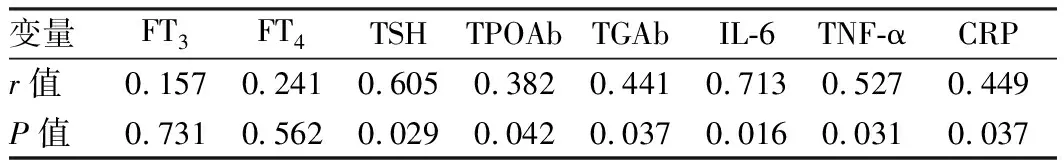
表4 HP与甲状腺结节患者炎性因子相关性分析
3 讨 论
HP是一种对生长条件要求十分苛刻的细菌,呈螺旋形,微厌氧,1983年首次从慢性胃炎患者的胃黏膜中提取,是目前检测到的惟一一种能够在人类的胃中生存的微生物,能够导致胃炎、消化道溃疡、淋巴增生性胃淋巴瘤等疾病,是导致胃癌的高危因素之一[6]。但是近年来的研究发现,HP所导致的炎性病变并不仅仅局限于胃部,可能与胃肠外疾病的发生发展密切相关,其机制尚未完全明确,但是目前研究认为可能与交叉反应抗体形成、炎性介质作用以及免疫机制紊乱等因素密切相关,而自身免疫性甲状腺疾病的发生发展很可能有HP参与其中[7-8]。
甲状腺结节是临床常见的甲状腺疾病,甲状腺炎性反应、自身免疫、退行性改变等疾病均可表现为结节,其病因尚未完全明确,但是部分甲状腺结节患者的甲状腺功能和体内的炎性因子均会发生变化[9-10]。但是这种改变与HP水平之间的关系临床研究较少。
本结果表明,HP水平对患者FT3、FT4、TSH没有明显影响,但是3组患者TPOAb、TGAb差异具有统计学意义,HP水平随着HP阳性强度增加而增加,说明HP对患者的TPOAb、TGAb水平有一定的影响,可能是因为HP感染会导致患者的免疫功能出现紊乱。但3组患者FT3、FT4、TSH、TPOAb、TGAb异常检出率具有明显差异(P<0.05),HP强阳性组患者各项指标检出率均明显高于其余2组,说明HP虽然未影响到患者FT3、FT4、TSH的水平,但是会影响到患者上述指标的阳性率,这可能与HP感染介导的炎性反应对甲状腺细胞的生长和凋亡发生影响,因此,虽然总体甲状腺功能水平没有异常,但是阳性率已经出现改变。HP强阳性组各项炎性因子水平均明显高于弱阳性组和阴性组。说明HP水平会对甲状腺结节患者的炎性因子水平产生影响,这也是与HP本身所导致的炎性因子水平异常有关。从相关性检验上看,HP水平与FT3、FT4无相关性,与TSH、TPOAb、TGAb、IL-6、TNF-α、CRP水平呈正相关,其中与TSH相关性最高,这与李天沛等[11]的研究结果基本一致,说明HP是导致甲状腺结节患者甲状腺功能异常和炎性因子异常的因素之一。
甲状腺结节的发生与机体的免疫状态在一定程度上关系密切,被认为是作用于甲状腺的细胞和体液免疫反应紊乱等导致的一个系列的病变[12]。而作为甲状腺自身免疫状态的抗体,TPOAb、TGAb水平能够反映甲状腺疾病的病变情况[13]。HP感染会导致患者的免疫细胞发生变化,释放细胞因子以及血管活性物质,从而导致免疫紊乱,并且激活体内的炎性介质,IL-6、TNF-α、CRP等炎性介质不仅仅介导了炎性反应,同时也影响了甲状腺细胞的生长、凋亡等过程,因此成为诱导甲状腺结节发生的因素之一[14-15]。其发生可能与HP和甲状腺组织的抗原发生交叉反应相关,这在炎性反应基础上出现反应性增生,从而形成结节。一方面甲状腺疾病导致的自身免疫降低,会导致胃分泌功能异常,进而增加了HP感染几率,另一方面,HP的感染导致胃黏膜出现炎性反应,从而对一系列的细胞因子起到诱导反应,促使其表达上调,又促进了甲状腺结节的发生和发展[16]。因此,对于HP感染强阳性的患者,应警惕甲状腺等器官发病的风险,而根除HP治疗,也对于甲状腺功能异常患者的治疗具有积极影响,这有助于机体免疫微环境的改善,同时为甲状腺疾病的防治提供了新的途径。
综上所述,HP感染与甲状腺结节患者的甲状腺功能水平、炎性因子水平具有相关性,考虑HP感染可能为甲状腺结节发病的高危因素之一,因此对于HP水平较高的患者,应注意其甲状腺病变风险,同时患有甲状腺疾病的患者,在治疗方案的确立中也应该考虑HP的根除治疗。
利益冲突:无
作者贡献声明
武金文:设计研究方案,实施研究过程,论文撰写;蒋成霞:提出研究思路,分析实验数据,论文审核;游成姗:实施研究过程,搜集相关资料,论文修改;刘欣:进行统计学分析
