个体化营养护理干预对肝癌肝切除术患者术后康复的影响
2019-03-21赵凤娟赵新华李秋琴游雪梅
赵凤娟 张 宇 赵新华 唐 娟 李秋琴 罗 媚 游雪梅
肝癌是临床常见的恶性肿瘤,位列全球癌症发病率第六位,癌症相关死亡率第三位[1]。我国肝癌的发病率和死亡率均居世界首位,且大多数患者伴有肝炎或肝硬化[2]。患者肝脏结构的改变、长期炎症的刺激和肿瘤状态,造成肝脏功能障碍,蛋白质的合成和分解能力降低;加之肝癌患者大多伴有焦虑、抑郁等不良情绪[3],加重患者食欲不振、消化不良等症状,影响机体对营养物质的吸收和代谢,患者更易发生营养不良。目前,手术切除是肝癌主要的治疗手段。而手术切除会导致肝功能损伤加重,加上术后机体的应激状态,造成机体蛋白质分解加快,血浆蛋白降低,导致术后并发症发生率增加。营养治疗对降低肝癌患者术后并发症发生率、促进机体恢复具有重要意义[4]。因此,及时、动态、准确评估患者围术期的营养状态和营养不良类型,采取个体化的饮食护理干预是非常必要的。本研究旨在探讨肝癌肝切除术患者围术期个体化饮食指导方案,并观察其应用效果,现报道如下。
1 对象与方法
1.1 对象
选取我院2017年5-10月收治的首诊并接受肝切除术的肝癌患者为研究对象。纳入标准:①首诊肝癌,拟行肝切除术;②年龄18~80岁;③无中枢神经系统性疾病或精神病史;④肝脏储备功能能够耐受手术。排除标准:①合并有其他消化道疾病的患者;②严重肾功能不全的患者;③因其他疾病导致营养不良的患者;④有内分泌及代谢性疾病患者。纳入患者98例,其中男79例,女19例,平均年龄(51.09±12.10)岁。将2017年5-7月接受手术的52例患者设为对照组,将2017年8-10月接受手术的46例患者设为干预组。2组患者一般资料和术前肝功能Child-Pugh分级[5]比较,差异无统计学意义(表1),具有可比性。本研究已通过我院医学伦理委员会审批,患者均自愿参加并签署知情同意书。

表1 2组患者一般资料
1.2 方法
对照组给予围术期常规饮食护理, 包括指导患者术前进食高维生素、低脂、高热量和高蛋白的食物,清淡饮食,可选择菜汤、稀粥等;术后静脉注入由脂肪乳、氨基酸、能量合剂配制的高营养,患者排气后开始经口进食,由流质饮食逐渐过渡到正常饮食;对患者和家属进行健康宣教,包括口头指导和发放健康宣教资料,指导患者少食多餐及住院期间饮食需要注意的事项。干预组给予个体化的饮食指导。
1.2.1 建立营养护理团队
团队包括临床经验丰富的医生2名、护理人员5名、营养师1名,医护人员均经过营养相关知识的培训并通过考核,培训内容包括: 营养评估工具的使用、营养干预实施过程和方法。
1.2.2 健康教育
采用集中宣教和个体化指导相结合的健康教育方式。集中宣教采取PPT授课模式,由营养师制作图文并茂的PPT并主讲,时间30 min,内容包括肝癌患者营养不良的特点、日常饮食注意事项和营养护理干预的重要性。
1.2.3 营养筛查
责任护士应用欧洲肠外肠内营养学会(ESPEN)推荐的营养风险筛查2002(nutritional risk screening 2002, NRS2002)[6]在患者入院48 h内、术后第1天、第7天、出院前对患者进行营养状况评估。当NSR2002评分≥3分,表明患者存在营养风险,需提供营养支持;当评分<3分,患者暂不存在营养风险,不需要给予营养支持。
1.2.4 血清学指标检测
分别于患者入院第2天、术后第1、3、5、7天晨起空腹状态下,护士行静脉采血,检测血清学营养指标,包括血清胆红素、白蛋白、前白蛋白等。
1.2.5 个体化指导
术前主管医生结合患者NRS2002评分结果、目前饮食情况和血清学指标,根据恶性肿瘤患者热量估算确定患者能量的需求,即30~35kcal/(kg·d),依据患者营养不良类型确定每日需补充的蛋白量。根据患者饮食喜好,责任护士和营养师共同制定个体化的饮食结构,责任护士指导患者和家属合理准备膳食。术后第1天,主管医生根据NRS2002评分结果、胃肠道功能状况和血清学指标,确定患者是否需要肠内或肠外营养。如需静脉补充营养液,给予高支链氨基酸、中长链脂肪乳进行静脉输注。术后动态评估患者胃肠道功能恢复情况和血清学营养指标,对患者进行分阶段的饮食指导。根据患者具体情况确定营养支持时间,在营养物质的选择上根据患者肝功能指标合理安排膳食结构,尽量不加重肝脏负担。
1.2.6 确保患者膳食依从性
干预过程中,护士指导患者或家属记录每日膳食的具体情况,包括进食时间、进食食物的种类和量,以便及时调整患者饮食和保证其膳食依从性。
1.3 评价指标
比较2组术后腹腔引流管拔除时间、术口愈合时间、术后住院时间、并发症发生情况及术后1、3、5、7天肝功能Child-Pugh分级。术后并发症主要包括胸水、腹水、感染、出血、切口愈合不良、肝功能损害、下肢深静脉血栓。肝功能Child-Pugh分级评价指标包括肝性脑病、腹水、血清胆红素、血清白蛋白浓度及凝血酶原时间,每项指标分3个层次,分别记录为1分、2分、3分,A级为5~6分,B级7~9分,C级 10~15分[5]。
1.4 统计学方法
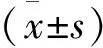
2 结果
2.1 2组术后恢复时间比较
术后,干预组患者腹腔引流管拔除时间、术口愈合时间、术后住院时间均短于对照组。见表2。
表2 2组患者术后恢复时间比较
2.2 2组并发症发生情况比较
术后,干预组感染和肝功能损害发生率低于对照组(表3)。
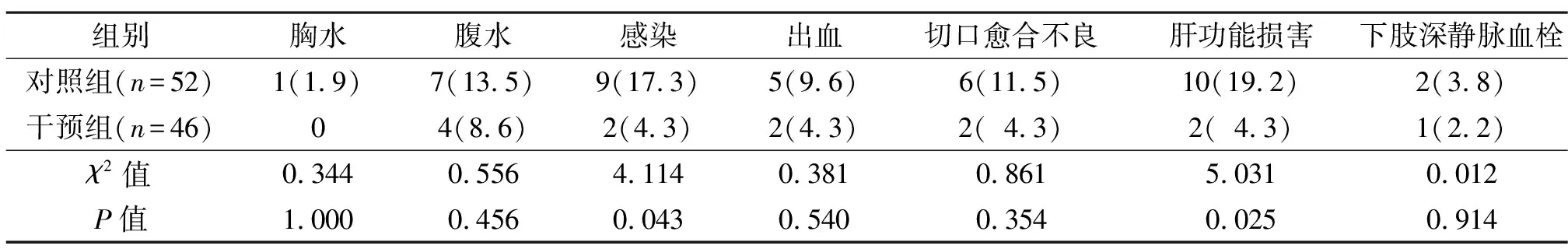
表3 2组并发症发生情况 [例(%)]
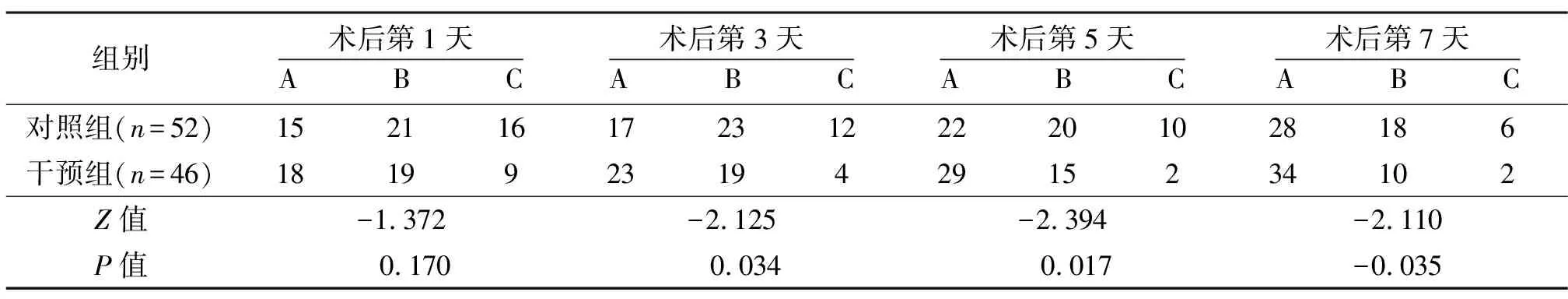
表4 2组患者术后肝功能Child-Pugh分级比较 (例)
2.3 2组术后肝功能Child-Pugh分级比较
术后第1天,2组肝功能Child-Pugh分级比较,差异无统计学意义;术后第3、5、7天,干预组肝功能情况好于对照组。见表4。
3 讨论
3.1 个体化营养护理有助于肝癌肝切除术患者肝功能恢复
手术虽然是治疗肝癌的有力措施,但其本身也是一次大的创伤。本研究中,术后第3、5、7天干预组患者肝功能恢复好于对照组。究其原因为手术创伤、麻醉等应激状态导致机体呈高分解异常代谢,而术后机体胰岛素抵抗导致其对葡萄糖利用有限,只能通过加速蛋白质的分解以维持能量代谢,代谢紊乱可进一步加剧营养不良状态和肝功能恶化[7]。实施个体化营养护理的患者术后肝功能恢复更好,原因可能在于根据患者情况有针对性地制定的饮食方案更符合机体营养需求,有利于营养物质的吸收和减轻饮食不当导致的肝脏负担。随着患者消化吸收的营养物质逐渐增多,机体免疫能力逐渐提高、营养状态好转,促进肝功能的恢复。同时,肠内营养支持有助于改善肝切除术后门静脉和肝脏的血流灌注,在一定程度上也可促进肝功能的恢复。
3.2 个体化营养护理有助于促进肝癌肝切除术患者术后康复,减少并发症的发生
肝癌患者术前营养状态差、营养风险发生率高[8]。肝病患者中存在营养风险者较无营养风险者的平均住院天数延长,住院花费增多,并发症的发生率高[9]。研究[10-13]表明,个体化营养护理干预在不同病种的应用中都取得了良好效果。本研究结果显示,干预组根据患者NRS2002评分和血清学指标等,为患者制订个体化的营养治疗方案,可有效缩短术后腹腔引流管拔除时间、术口愈合时间、术后住院时间,且术后肝功能损害和感染发生率均低于对照组。原因可能在于个体化营养护理干预的实施,能够及时、动态反映患者的营养状态,针对患者不同情况制定不同的饮食方案,可以促进患者胃肠功能恢复,从而更好地消化吸收营养物质,使患者机体免疫力增强,降低感染发生率,促进机体康复,缩短住院时间。另外,患者肠道功能恢复可以增加肠道血流,进而增加肝内血流,保护肝的网状内皮系统,维护了新生肝组织抵抗病原体的能力[14],这也可能是患者术后肝功能损害和感染降低的原因之一。
3.3 临床中应加强建立医护人员与营养师为一体的营养管理模式,为患者制定个体化营养护理方案
随着肿瘤多学科治疗模式的发展,营养干预已成为肝癌综合治疗的重要组成部分。营养不良会降低患者对治疗的耐受性,增加并发症发生的危险性,影响治疗效果,甚至导致死亡[15]。常规对肝癌患者的营养状况进行评估,及早发现和诊断营养不良及其程度,及时给予合理的营养支持是提高肝癌患者生活质量,改善预后的重要手段。基于多项研究结果[16-18],医护人员应加强与营养师合作,对患者进行个体化饮食指导,适时、合理地制定更符合患者的营养护理方案,可以促进肿瘤患者的康复。此外,医护人员在进行健康宣教时,应向患者和家属强调饮食的重要性,提高患者膳食依从性,最终改善营养状态,提高疾病治疗效果和患者生活质量。
