桥本背景下甲状腺乳头状癌超声特征预测中央区淋巴结转移
2019-03-20康春松薛继平
赵 洁,康春松,薛继平
(1山西医科大学医学影像学系超声教研室,太原 030001;2山西医学科学院山西大医院超声科;*通讯作者,E-mail:kangchunsong2005@sina.com)
甲状腺癌在内分泌系统恶性肿瘤中居首位,其中乳头状癌(papillary thyroid carcinoma,PTC)发病率最高,约占90%,淋巴结为其主要转移途径,中央区淋巴结最常受累[1]。桥本氏甲状腺炎(Hashimoto’s thyroiditis,HT)是自身免疫性疾病,甲状腺组织中有大量浆细胞与淋巴细胞浸润,常伴中央区淋巴结反应性增生,当PTC合并HT时,术前超声检查常难以判断中央区肿大淋巴结的性质[2]。同时,国内外指南对于未发现或不能确定的淋巴结转移是否需要行预防性中央区淋巴结清扫尚存争议[3,4]。因此,本研究旨在分析PTC合并HT时PTC病灶超声特征与中央区淋巴结转移(central lymph node metastasis,CLNM)的相关性,以期获得CLNM的独立危险因素,为临床行中央区淋巴结清扫与否提供依据,避免过度治疗。
1 资料与方法
1.1 研究对象
选取本院2016-11~2018-06期间经手术病理证实为PTC合并HT的患者142例。入选标准:①术前在本院行常规超声检查,且图像资料保存完整;②初次行甲状腺手术,且行颈部淋巴结(至少中央区淋巴结)清扫术。排除标准:术前行131I治疗及合并其他部位恶性肿瘤。
1.2 仪器与方法
1.2.1 仪器 采用声科Aixplorer超声诊断仪、百胜Mylab Twice超声诊断仪、东芝Aplio400超声诊断仪,探头频率分别为SL15-4(4-15 MHz)、LA435(8-15 MHz)、12L5(8 MHz)。
1.2.2 方法 患者仰卧位并充分暴露颈部,常规扫查甲状腺及颈部淋巴结,测量病灶大小并计算纵横比,观察病灶个数、位置、边界、形态、内部回声、内部结构、声晕、钙化及是否突破甲状腺被膜,彩色多普勒血流成像观察病灶血流量及血流分布。根据病理有无CLNM将病例分为CLNM阳性组与CLNM阴性组,回顾性分析术前记录的上述各病灶超声特征。
1.2.3 各超声特征分类 ①纵横比:>1、<1(纵径指前后径,横径指上下径或左右径);②个数:单发、多发;③位置:上极、中部、下极、峡部;④最大直径:>1 cm、≤1 cm;⑤边界:清晰、不清;⑥形态:不规则、类圆形、椭圆形;⑦内部回声:等回声、低回声、极低回声(低于颈前肌回声为极低回声);⑧内部结构:实性、囊实性、囊性(囊性为良性结节,所以本研究所收集病例中无囊性);⑨声晕:无声晕、均匀声晕、不均匀声晕(本研究所收集病例中无均匀声晕);⑩被膜:突破、未突破(突破被膜指甲状腺被膜回声连续性中断);钙化:无钙化、粗大钙化、微钙化(微钙化≤1 mm);血流采用Adler分级法[5]:0级,无血流;1级,少量血流,1-2个点状血流或棒状血流;2级,中量血流,3-4个点状血流或1条较长的血管;3级,大量血流,多个点状血流或2条较长的血管(棒状血流长度不超过病灶直径的一半,超过则为较长的血管)。
1.3 统计学分析
应用SPSS19.0统计软件,对所有超声特征进行单因素分析,采用χ2检验及Fisher确切概率法,P<0.05为差异有统计学意义;将单因素分析有统计学意义的超声特征进行多因素分析,采用二分类Logistic回归分析,病理确诊的中央区淋巴结为因变量,超声特征为自变量,P<0.05为差异有统计学意义。
2 结果
单因素分析结果显示,PTC病灶最大直径、个数、形态、钙化、是否突破被膜组间比较差异有统计学意义(P均<0.05),PTC病灶纵横比、位置、边界、内部回声、内部结构、声晕、血流组间比较差异无统计学意义(均P>0.05,见表1)。
表1PTC病灶超声特征与颈部淋巴结转移单因素分析(例)
Table1SinglefactoranalysisofultrasoundfeaturesinPTClesionandcervicallymphnodemetastasis(cases)
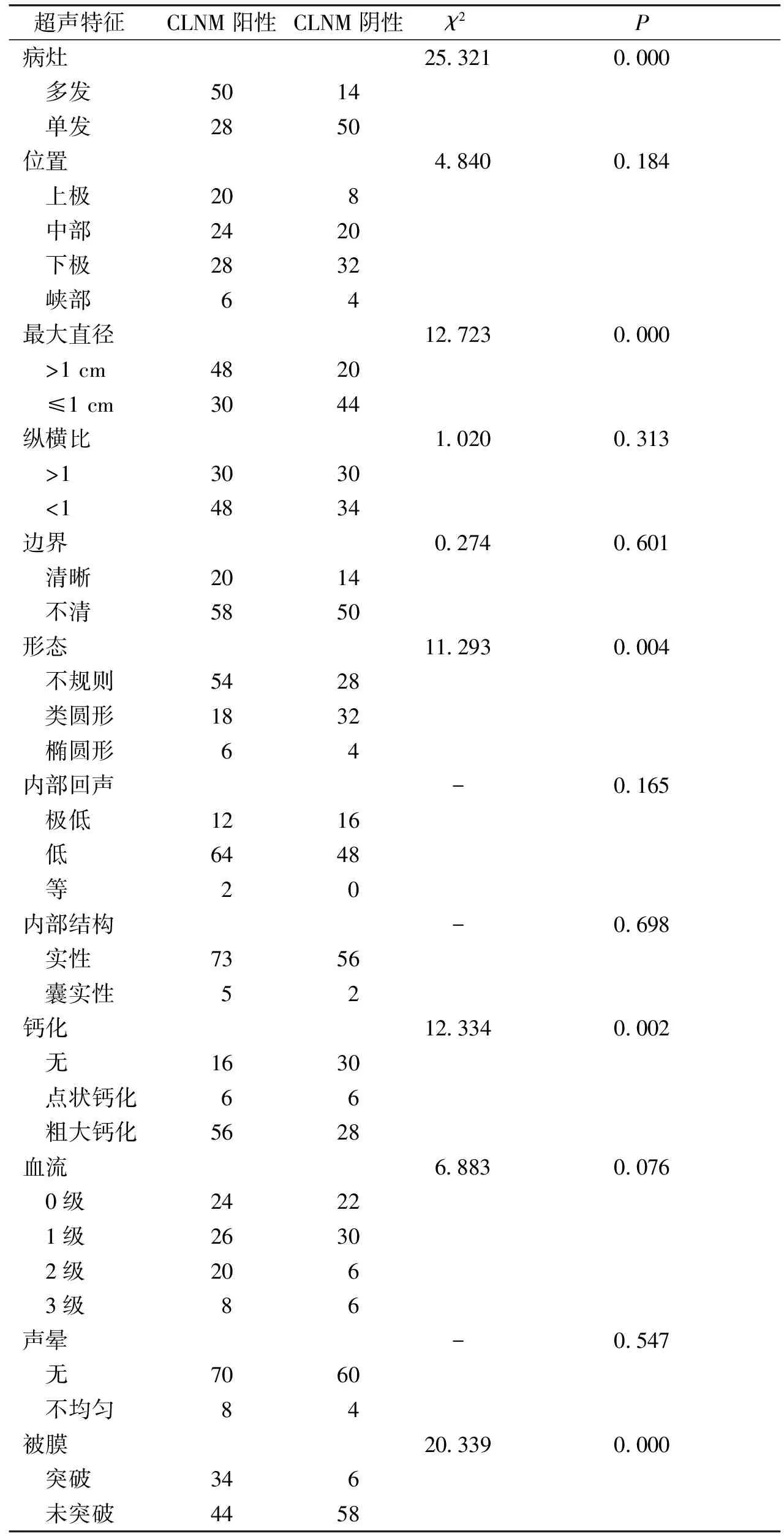
超声特征CLNM阳性CLNM阴性χ2P病灶 多发 单发位置 上极 中部 下极 峡部最大直径 >1 cm ≤1 cm纵横比 >1 <1边界 清晰 不清形态 不规则 类圆形 椭圆形内部回声 极低 低 等内部结构 实性 囊实性钙化 无 点状钙化 粗大钙化血流 0级 1级 2级 3级声晕 无 不均匀被膜 突破 未突破5028202428 64830304820585418 61264 273 516 656242620 870 834441450 82032 42044303414502832 41648 056 230 6282230 6 660 4 65825.321 4.84012.723 1.020 0.27411.293--12.334 6.883-20.3390.0000.1840.0000.3130.6010.0040.1650.6980.0020.0760.5470.000
“-”为Fisher确切概率法
应用二分类Logistic回归多因素分析,PTC病灶多发、突破被膜为CLNM的独立危险因素(P均<0.05,见表2)。PTC病灶多发、突破被膜典型超声图像见图1、2。
表2PTC病灶超声特征与颈部淋巴结转移多因素分析
Table2MultivariateanalysisofultrasoundfeaturesofPTClesionandcervicallymphnodemetastasis

自变量BS.E.WaldPOR95%可信区间多灶 -1.4120.44510.0950.0010.2440.102-0.582 突破被膜1.8950.6179.4280.0026.6521.984-22.296

甲状腺实质回声弥漫性改变;左叶可见多发实性结节;术后病理证实为HT并左侧叶PTC,CLNM阳性图1 甲状腺结节病灶多发超声表现Figure 1 Ultrosonographic features of thyroid with multiple nodules
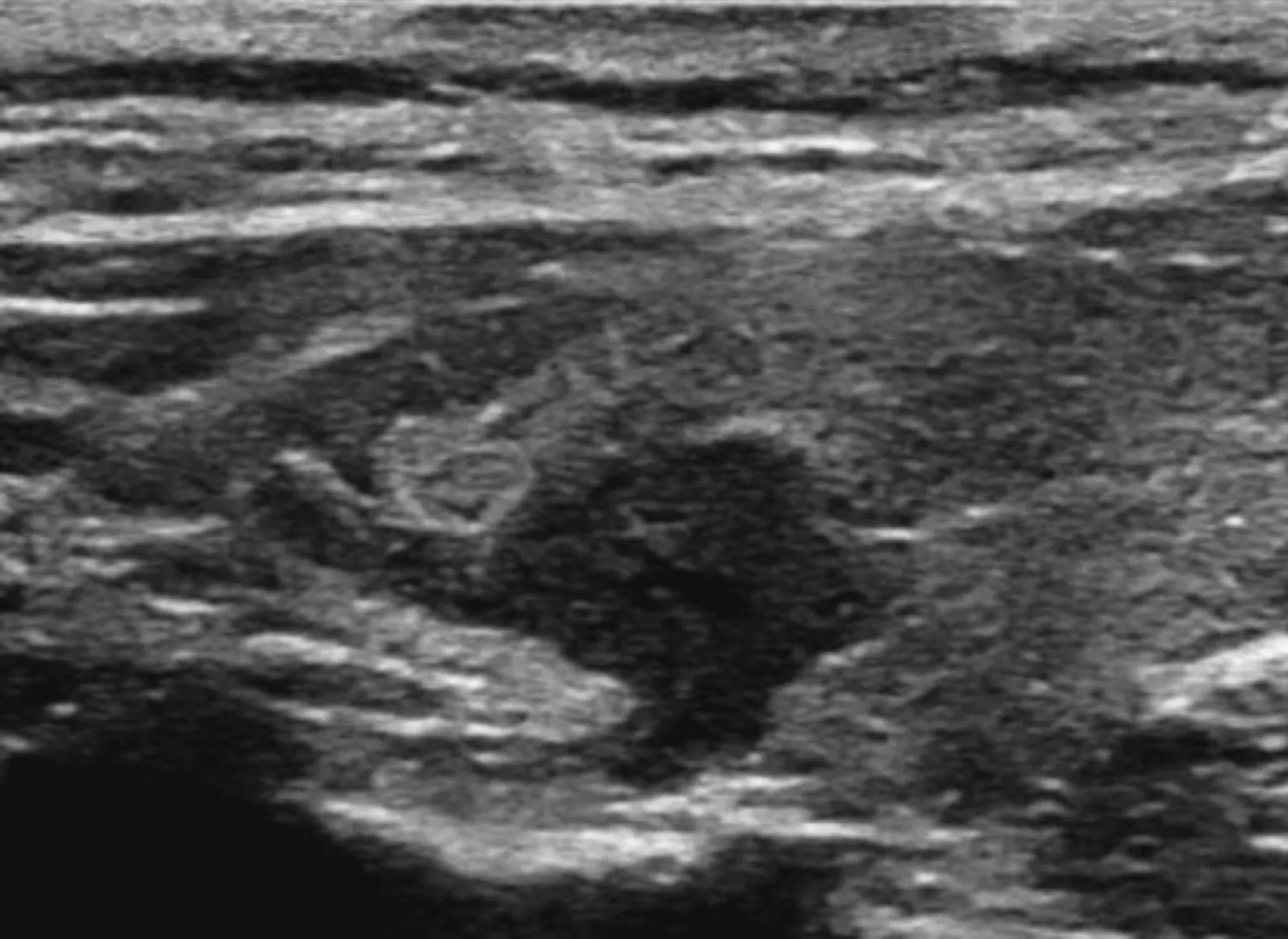
甲状腺实质回声弥漫性改变;右叶可见一实性结节,局部突破被膜。术后病理证实为HT并右叶PTC,CLNM阳性图2 甲状腺结节突破被膜超声表现Figure 2 Ultrosonographic features of thyroid with invasion of the capsule in a nodule
3 讨论
超声是诊断甲状腺疾病的首选影像学检查方法[3],PTC合并HT时,虽然很难鉴别中央区肿大淋巴结的性质,但对于PTC的诊断具有明显优势,因此本研究通过分析PTC超声声像图特征,在单因素基础上进行多因素回归分析,找出CLNM的独立危险因素。
本研究单因素分析显示PTC病灶最大直径、个数、形态、钙化、是否突破被膜组间比较差异有统计学意义(P<0.05),多因素分析显示病灶多发、突破被膜为CLNM的独立危险因素(P<0.05)。因此,对于病灶超声表现为多发、突破被膜的患者应高度警惕发生CLNM的可能。
2015年新版《ATA甲状腺结节和分化型甲状腺癌诊治指南》中提出[3],对于T3、T4期的PTC患者可考虑行中央区淋巴结清扫,病灶突破被膜为T4期,本研究中,病灶突破被膜为CLNM的独立危险因素且95%可信区间最大,表明其是预测CLNM的最重要指标。Chung等[5]也认为病灶突破被膜与CLNM相关,可能与肿瘤向外周侵犯的特殊生物学行为有关,同时BRAF基因突变(与突破被膜、肿瘤复发、淋巴结转移相关)在PTC中非常常见[6]。所以对于病灶突破被膜的患者应预防性行中央区淋巴结清扫。
本研究中另一个独立危险因素为病灶多发,与以往研究结果相似,Lim等[7]研究显示,多灶性PTC的淋巴结转移率明显大于单灶的转移率;Pyo等[8]研究发现,病灶多发与肿瘤侵袭性、淋巴结转移有关;Konturek等[9]也认为结节若为多发,增加了CLNM的可能。可能由于原发病灶经腺体内转移形成多个病灶,同时经淋巴转移至中央区淋巴结,所以多发病灶常伴中央区淋巴结转移。
本研究中病灶直径选择以1 cm为界值,单因素分析显示,直径>1 cm与CLNM显著相关,说明微小乳头状癌(PTMC)的CLNM明显低于非PTMC的PTC,但多因素分析显示其不能作为独立危险因素预测CLNM,此结果与部分相关研究结果一致[10],但也有研究指出,直径>1 cm是PTC合并HT时CLNM的唯一独立危险因素[11],故目前对于肿瘤大小能否作为独立危险因素仍存在争议。形态不规则多见于直径>1 cm的病灶,而≤1 cm的病灶多为类圆形[12],所以本研究对于形态及直径这两项特征的研究结果相似,均不能作为独立危险因素。
微钙化是由肿瘤内部缺血坏死产生的钙盐沉积引起或肿瘤细胞释放的代谢产物间接引起[13],在PTC中,约一半的病灶中存在微钙化。本研究中单因素分析显示微钙化与CLNM相关,但多因素分析显示微钙化不是独立危险因素,孙文文等[14]也认为PTC合并HT时微钙化不能预测CLNM,与本研究结果一致,以往研究多认为,PTC不合并HT时,微钙化可以预测CLNM[15],故在后续研究中将扩大样本量予以确认。
本研究的局限性包括样本量偏少;未同时加入超声弹性成像、超声造影等新技术及图像由不同操作者采集,声像图表现可能存在个体差异等,在今后的研究中将进一步扩大样本量并不断完善课题设计,以期获得更准确的研究结果。
总之,PTC病灶超声特征可以在一定程度上帮助预测中央淋巴结是否转移,对于病灶超声表现为多发、侵犯被膜的患者,应行预防性中央区淋巴结清扫。
