海口市10年间巨大儿发生率、剖宫产率和孕妇要求剖宫产率的变化及剖宫产指征分布
2019-03-19海南省海口市妇幼保健院妇产科570102王秀妹卢秀英孙明霞
海南省海口市妇幼保健院妇产科(570102) 林 曼 许 莉 王秀妹 张 燕 卢秀英 孙明霞
【提 要】 目的 探讨10年间海口市巨大儿发生率和剖宫产率、孕妇要求剖宫产率的年代变化趋势以及主要剖宫产指征的分布情况。方法 回顾性收集2008年1月至2017年12月在海南省海口市妇幼保健院住院分娩的单活胎足月孕妇作为研究对象,采用趋势卡方检验分析巨大儿发生率、剖宫产率和孕妇要求剖宫产率的时间变化趋势,采用描述性分析方法分析剖宫产第一指征分布。结果 近10年巨大儿的总体发生率为7.9%,剖宫产率为44.5%,孕妇要求剖宫产率为18.0%。近10年间巨大儿的发生率呈逐年上升趋势、孕剖宫产率总体呈下降趋势、孕妇要求剖宫产率呈上升趋势(P均<0.001)。2008-2017年各年度孕妇随着孕前BMI的上升,巨大儿发生率、剖宫产率和孕妇要求剖宫产率均呈明显上升趋势(P均<0.05)。剖宫产第一指征的构成依次为:孕妇要求(40.0%)、难产(19.2%)、妊娠并发症(13.9%)、妊娠合并症(11.0%)和胎儿窘迫(6.9%)。孕妇要求剖宫产占比和妊娠并发症占比呈逐年上升趋势,妊娠合并症占比呈逐年下降趋势,难产占比相对平稳未显示出明显的时间趋势。结论 巨大儿的发生率逐年上升,控制孕妇要求剖宫产率可能是有效降低剖宫产率的突破口和关键点。
巨大儿是产科常见的并发症之一[1]。随着社会经济的发展和物质水平的提高,巨大儿在全球的发生率不断上升,目前西方发达国家巨大儿的发生率约为20%[2],中国巨大儿的发生率约7.8%[3]。剖宫产是产科应对难产和部分高危妊娠的重要方法,合理应用剖宫产可以保护母婴健康[4]。世界卫生组织(WHO)推荐的人群剖宫产率应该控制在10%~15%[5],然而近20年来多数国家的剖宫产率持续上升,远超WHO建议的水平,我国的剖宫产率从1990年的20%[6],上升至2008年的46.5%[7],2014年更高达54.5%[8],而其中无剖宫产指征者约占12%。剖宫产的过度使用已不仅仅是医学问题,更是社会问题和公共卫生问题。有研究显示[9],剖宫产率的增加与巨大儿的发生率有密切关系。国外研究提示[10],孕妇要求剖宫产占全部剖宫产的比例呈上升趋势,是导致剖宫产率上升的原因之一。本研究对2008-2017年10年间海口市妇幼保健院巨大儿发生率、剖宫产率、孕妇要求剖宫产率进行统计,并分析主要剖宫产指征的分布情况,为制定有效降低巨大儿发生率和剖宫产率的相关措施提供数据基础。
对象与方法
1.研究对象
回顾性收集2008年1月至2017年12月在海南省海口市妇幼保健院住院分娩的单活胎足月的85583例孕妇作为研究对象。纳入标准:①在本院建册并进行规律产前检查孕妇;②足月分娩、单活胎孕妇;③全部研究对象均知情同意。排除标准:孕期及产后42d检查等临床资料不完整者。
2.研究方法
(1)资料收集 收集孕妇的分娩年龄,初次孕检时身高、体质量、文化程度、职业、产次、分娩方式(阴道自然分娩、剖宫产、臀助产、臀牵引、产钳、其他或不详等)、剖宫产指征(①难产,包括巨大儿、胎位异常、产程异常、骨盆狭窄、头盆不称等;②胎儿窘迫;③妊娠并发症,包括妊娠糖尿病、妊娠高血压、妊娠贫血、过期妊娠、胎盘早剥、胎盘位置异常等;④妊娠合并症,包括合并妇科肿瘤、内科疾病、外科疾病等;⑤孕妇要求;⑥其他,包括羊水过少、脐带绕颈、瘢痕子宫、引产失败等)。因一个病例可能有多个手术指征,故本研究仅统计第一指征。
(2)评价指标 巨大儿发生率=巨大儿人数/总分娩人数×100%;剖宫产率=剖宫产人数/总分娩人数×100%;孕妇要求剖宫产率=孕妇要求剖宫产人数/总分娩人数×100%;孕妇要求剖宫产占剖宫产比例=孕妇要求剖宫产人数/剖宫产人数×100%。巨大儿是指新生儿出生体质量≥4000g,剖宫产指经腹切开子宫娩出胎儿的手术,孕妇要求剖宫产是指没有任何剖宫产指征时,足月(≥37周)单活胎孕妇要求实施的首次剖宫产术。
(3)研究分组 按照分娩年龄分为<25岁、25~29岁、30~35岁、≥36岁4组。按照孕前BMI(BMI=体质量/身高2)水平分为4组:即轻体质量(BMI<18.5kg/m2)、正常体质量(BMI:18.5~23.9kg/m2)、超重(BMI:24.0~27.9kg/m2)和肥胖(BMI≥28.0kg/m2)。
3.统计学分析

结 果
1.一般情况
85583例孕妇的平均分娩年龄(28.1±1.4)岁,平均分娩孕周(39.2±1.5)周,平均身高(161.5±5.2)cm,孕前平均体质量(56.7±8.4)kg,孕前平均BMI(21.7±3.1)kg/m2。2008-2017年10年间高龄孕妇(>35岁的初产妇)、超重和肥胖孕妇呈逐年增加趋势(P均<0.05);而文化程度、孕周、产次等无明显时间趋势(P均>0.05)。
2.巨大儿发生率、剖宫产率及孕妇要求剖宫产率的变化趋势


表1 巨大儿发生率、剖宫产率和孕妇要求剖宫产率的变化趋势[n(%)]
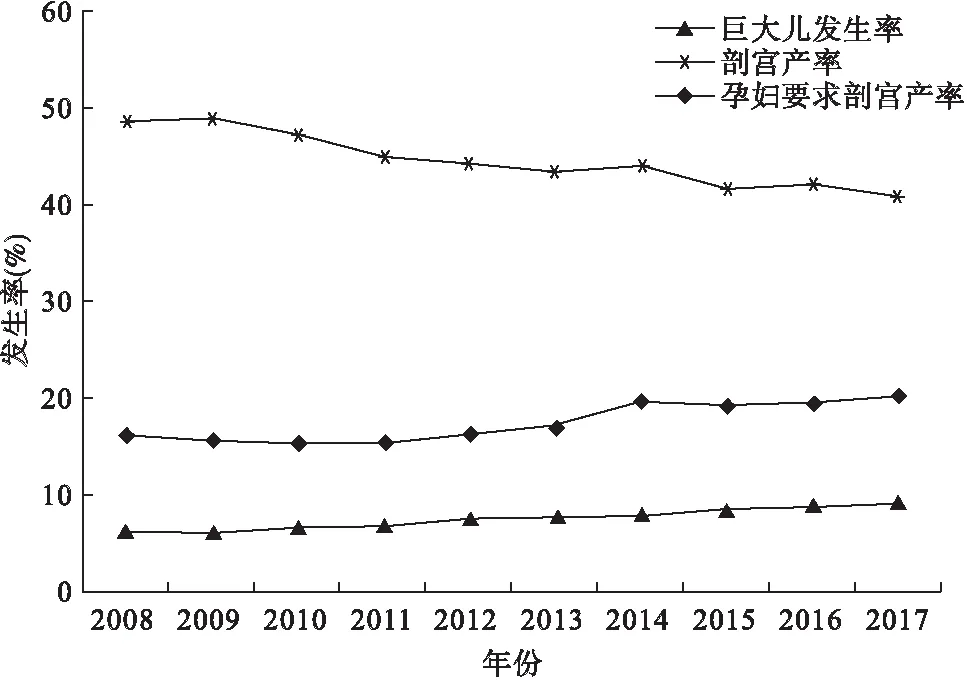
图1 巨大儿发生率、剖宫产率和孕妇要求剖宫产率的变化趋势
3.不同孕前BMI孕妇巨大儿发生率、剖宫产率及孕妇要求剖宫产率的变化趋势
2008-2017年各年度轻体质量、正常体质量、超重、肥胖各组孕妇随着孕前BMI的上升,巨大儿发生率、剖宫产率和孕妇要求剖宫产率均呈明显上升趋势(P均<0.05),尤其是超重或肥胖的孕妇巨大儿的发生率较高,倾向于行剖宫产和孕妇要求剖宫产。见表2~表4。
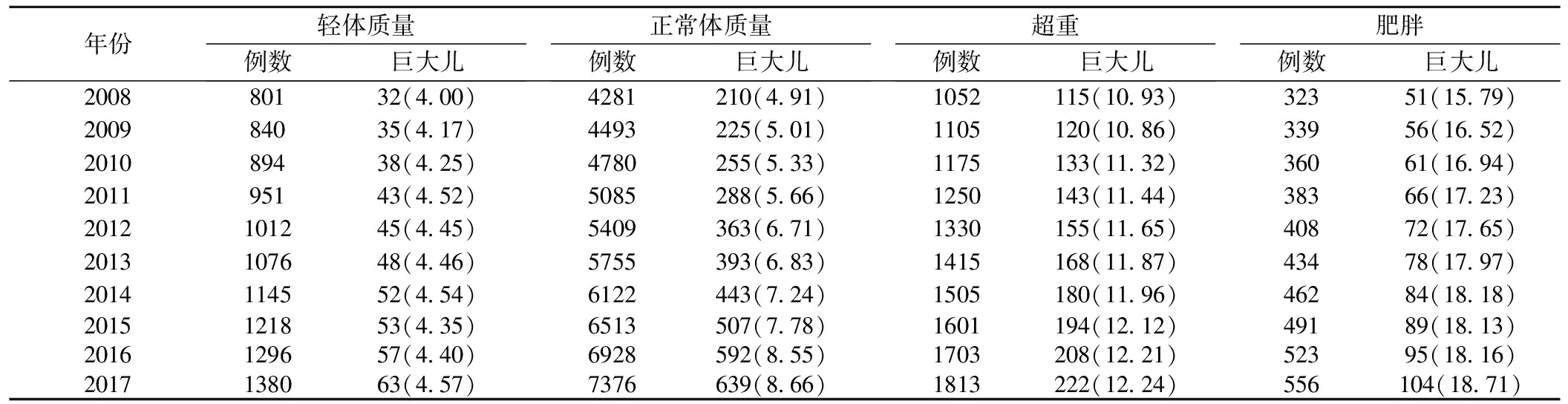
表2 2008-2017年不同孕前BMI组孕妇巨大儿发生率的变化趋势[n(%)]

表3 2008-2017年不同孕前BMI组孕妇剖宫产率的变化趋势[n(%)]

表4 2008-2017年不同孕前BMI组孕妇要求剖宫产率的变化趋势[n(%)]
4.剖宫产指征的分布情况及变化趋势
2008-2017年全部剖宫产孕妇中,剖宫产第一指征的构成依次为:孕妇要求(40.0%)、难产(19.2%)、妊娠并发症(13.9%)、妊娠合并症(11.0%)和胎儿窘迫(6.9%)。其中,孕妇要求剖宫产占比和妊娠并发症占比呈逐年上升趋势,妊娠合并症占比呈逐年下降趋势,难产占比相对平稳未显示出明显的时间趋势,见表5。

表5 剖宫产第一指征的构成情况及变化趋势[n(%)]
讨 论
最近30年世界各国的剖宫产率均上升,中国剖宫产率的上升趋势更为明显。2010年WHO在亚洲9个国家开展的剖宫产率调查显示,中国剖宫产率高达46%,居于亚洲国家首位[11]。基于2011年全国性调查数据显示[8],我国的剖宫产率还在不断上升,平均剖宫产率高达54.5%。然而,已有研究显示不断增长的剖宫产率不能为母婴健康带来实质性的收益,反而由于过高的剖宫产率可能危害母婴围产期及远期健康[12-13]。本研究结果显示,2008-2009年剖宫产率呈上升趋势,在2009年出现拐点后,剖宫产率呈下降趋势,但总体剖宫产率仍高达44.5%。苏秀娟等[14]对我国剖宫产率的变化分析发现,2000年至2009年我国剖宫产率呈持续上升趋势;李洁等[4]对剖宫产率的变化趋势分析显示,2012年至2014年剖宫产率呈下降趋势。本研究报道的剖宫产率的变化趋势和水平与国内报道结果接近。
中国剖宫产率总体水平长期处于较高位,孕妇要求剖宫产率不断攀升,已位居世界最高水平。1993-2010年18年间中国的孕妇要求剖宫产率上升了4l倍之多[15],是造成我国剖宫产率长期处于高位的主要原因之一。本研究也显示,2008-2017年全部剖宫产孕妇中,剖宫产第一指征的构成中孕妇要求剖宫产为第一位,占比40.0%。这提示孕妇在足月单胎、无医学指征而要求实行的剖宫产时,临床医护人员尤其是助产士需要有足够的耐心对其进行沟通、鼓励和宣教,告知自然分娩对母婴的好处以及剖宫产可能带来的潜在危险等。控制孕妇要求剖宫产率保持在较低水平,从而控制剖宫产率的增加。
近年来,随着社会经济和人民物质生活水平的提高,孕期营养过剩问题日趋严重,随之而来的是巨大儿的发生率升高,直接导致剖宫产率的上升。中华医学会妇产科学分会产科学组发布《剖宫产手术的专家共识(2014)》中[16],明确了实施剖宫产手术的15项指征,其中就包括了妊娠巨大儿。孕妇超重或肥胖、妊娠糖尿病等是导致巨大儿发生率增加的主要因素。本研究中亦发现,2008-2017年随着孕妇孕前BMI的上升,巨大儿发生率呈明显上升趋势,尤其是超重或肥胖的孕妇巨大儿的发生率更高。巨大儿发生率的增加,孕前BMI的上升,使妊娠糖尿病的检出率也呈明显上升趋势[17],进一步导致剖宫产率的增加。本研究中,超重或肥胖的孕妇更倾向于行剖宫产和孕妇要求剖宫产。因此,建议在孕期加强营养管理,不应仅局限于妊娠期糖尿病患者的营养管理,针对孕前超重和肥胖的非糖尿病孕妇也应当加强孕期合理营养及合理体质量增长相关知识的宣教工作,从而有效降低巨大儿的发生率并减少剖宫产率。
综上所述,巨大儿是产科重要并发症之一,其发生率在逐年上升,直接导致剖宫产率的增加。孕期对所有孕妇尤其是孕前超重和肥胖孕妇给予营养宣教和合理增重建议,有利于减少巨大儿的发生率和剖宫产率。过度使用剖宫产不会给母婴健康带来益处,相反还可能存在危害,降低剖宫产率仍然是一项任重道远的工作。从剖宫产指征的构成情况及变化趋势分析,控制孕妇要求剖宫产率可能是有效降低剖宫产率的突破口和关键点。
