新生儿眼底病变筛查及视网膜出血的影响因素分析△
2019-03-15彭亚力熊成张利伟
彭亚力 熊成 张利伟
新生儿眼底病变是常见的一类新生儿疾病,也是影响儿童视力发育的一个重要因素。2003年美国儿科学会明确强调新生儿眼底病变筛查的重要性,提出“自新生儿期开始做眼部检查”的建议[1]。我国是人口大国,加强新生儿眼底筛查工作对于防控常见新生儿眼病具有重要意义[2]。常见的新生儿眼
底病变包括:先天性青光眼、视网膜出血、眼底渗出、早产儿视网膜病变、视网膜色素沉着等,这些新生儿期的眼部疾病具有特殊的发生发展规律,由于新生儿各项生理机能尚未发育完全,因此这些疾病的有效治疗期较短,但仍是可以通过及时干预纠正的[3],如果错过最佳治疗时机就有可能影响患儿的视力发育,甚至致盲。为了解新生儿眼底病变发生情况及其影响因素,我们对来我院行眼底检查的1558例新生儿资料进行了回顾性分析,现报告如下。
1 资料与方法
1.1一般资料回顾性分析2013年1月至2016年12月在我院新生儿病房行眼底筛查的1558例新生儿资料,其中男892例、女666例;体质量930~3450(2194.5±401.9)g;胎龄29~42(37.5±3.6)周;阴道分娩508例,剖宫产1050例;单胎1340例,多胎218例;早产儿1334例,足月儿224例。
1.2眼底筛查方法所有新生儿在接受眼底筛查前其监护人均被详细告知筛查目的、项目及风险等注意事项,并由监护人签署知情同意书。新生儿在筛查前1 h禁食水,给予托吡卡胺滴眼液散瞳,每次1滴,每1 min滴眼1次,共3次,滴眼后用干棉球压迫泪囊,避免鼻腔吸收。待新生儿散瞳充分后,让其仰卧于辐射台上并固定头部,4 g·L-1奥布卡因滴眼麻醉,涂更昔洛韦凝胶后使用Retcam Ⅱ进行眼底摄像,对新生儿的眼底血管发育情况进行观察并评估是否存在眼底病变,参照《小儿眼科学》所述的标准[4]进行诊断。
2 结果
2.1筛查结果本组1558例新生儿中筛查出眼底病变患儿196例,占12.6%;类型包括视网膜出血(8.9%)、早产儿视网膜病变(1.3%)、眼底渗出(1.2%)、视网膜有髓神经纤维(0.5%)、视网膜色素沉着(0.4%)、先天性结晶样变性(0.3%)、视网膜母细胞瘤(0.1%)。
2.2视网膜出血影响因素的单因素分析单因素分析结果显示,分娩方式、多胎、宫内窘迫、机械通气是影响视网膜出血的相关因素(均为P<0.05);而性别、是否足月、出生体质量、是否子痫、是否胎膜早破、是否窒息、是否输血、是否吸氧等因素与视网膜出血的发生并无明显相关性(均为P>0.05)。见表1。
2.3视网膜出血影响因素的多因素Logistic分析将单因素分析得出的分娩方式、多胎、宫内窘迫、机械通气4项影响因素纳入Logistic回归模型,多因素Logistic回归分析结果显示,阴道分娩、机械通气是视网膜出血的独立危险因素。见表2。
3 讨论
表11558例新生儿眼底病变筛查中视网膜出血影响因素的单因素分析结果

影响因素例数发病例数发病率/%χ2值P值性别男8929010.11.962>0.05女666487.2足月是224125.41.985>0.05否13341269.4出生体质量≤2000 g486306.22.694>0.05>2000 g107210810.1分娩方式剖宫产1050585.522.165<0.05阴道分娩5088015.7多胎是21893.73.511<0.05否13401309.7子痫有9866.10.168>0.05无14601329.0宫内窘迫有11821.73.153<0.05无14401369.4胎膜早破有626609.60.343>0.05无932788.4窒息有8844.50.583>0.05无14701349.1输血有286165.62.311>0.05无12721229.6吸氧有202188.90.940>0.05无13561208.8机械通气有8989610.74.411<0.05无660426.4
表2新生儿眼底筛查中视网膜出血影响因素的多因素Logistic分析结果
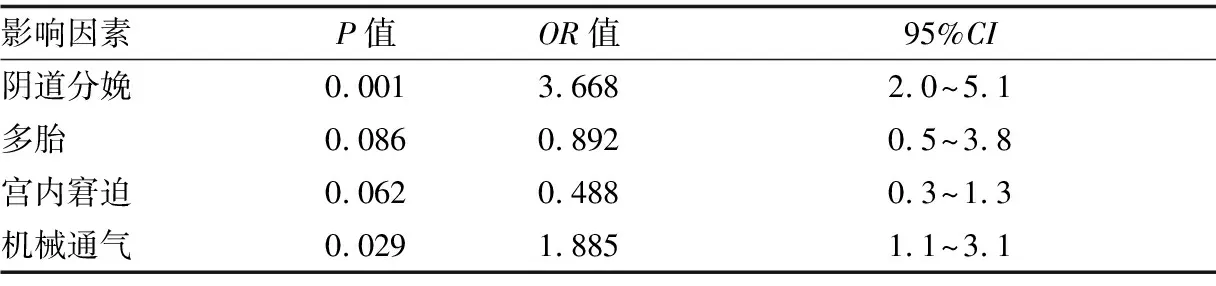
影响因素P值OR值95%CI阴道分娩0.0013.6682.0~5.1多胎0.0860.8920.5~3.8宫内窘迫0.0620.4880.3~1.3机械通气0.0291.8851.1~3.1
新生儿眼底结构尚未发育完善,容易受到孕期疾病、生产过程和出生后健康状况等相关因素的影响而引发眼底病变[5]。随着新生儿医学的发展和进步,新生儿眼底筛查技术和设备有较大改善,眼底疾病的检出率明显提高,且绝大多数新生儿眼底疾病及时治疗后预后较好[6-7]。本次我们对1558例新生儿进行眼底筛查,共查出眼底病变196例,占12.8%,这个数据与国内其他地区报道有所差异,考虑原因可能与不同的筛查方法和筛查标准有关[8-9]。如以往研究多采用双目间接检眼镜检查眼底,患者配合较差,检查难度大,检查视野范围小,而本研究采用Retcam Ⅱ进行检查,操作方便,可以克服双目间接检眼镜的缺点,提高检出率。Retcam Ⅱ检查结果可保存,易于后期分析、整理及远程会诊,目前在新生儿筛查中正成为新的“金标准”。从本次检出的疾病类型分布上来看,视网膜出血占全体例数的8.9%,这个数据远高于其他疾病,说明视网膜出血是新生儿最常见的眼底病变,这个结果与前人的筛查结果相一致[10-11]。
新生儿视网膜血管扭转幅度较大,且管径粗细不匀,血管壁娇嫩且行走中有连续转弯,视盘毛细血管网十分密集,这些结构特点导致视网膜出血易发[12]。相关研究指出[13],视网膜出血与新生儿的分娩方式有关,经阴道分娩的新生儿视网膜出血概率要明显高于剖宫产,这个结论与本次研究结果相符。新生儿视网膜血管壁发育不完善是视网膜出血的发病基础,而此类新生儿在阴道分娩过程中会受到产道挤压,这导致新生儿颅内压显著上升,静脉回流受阻,视盘毛细血管网破裂进而导致视网膜出血发生[14]。此外,也有学者认为阴道分娩过程中为了控制产后出血而使用的缩宫素或垂体后叶素会促进前列腺素释放,而前列腺素可能会导致新生儿血-视网膜屏障的破坏,从而导致视网膜出血的发生[15]。在阴道分娩过程中利用产钳助产或挤压助产也有可能对新生儿头部造成挤压导致颅内压增高,进而引发视网膜出血。因此建议对于阴道分娩的新生儿要加强眼底筛查,积极预防视网膜出血的发生。
从本次研究分析结果来看,除分娩方式影响外,机械通气也是导致新生儿视网膜出血高发的一个独立危险因素。呼吸机辅助通气具有明显的疼痛刺激特性,在疼痛刺激下新生儿会有烦躁不安、鼻唇沟加深及人机对抗等表现,并出现应激性的儿茶酚胺和皮质醇水平升高,这会导致颅内压的增高和视网膜静脉的扩张,可能导致视网膜出血发生[16]。此外,在颅内压升高的同时眼内静脉交通发生阻塞,还可能存在视网膜周围血管受压,静脉回流受阻,引发视网膜水肿等表现,因此机械通气患儿要加强眼底筛查,及时发现眼底病变。同时对于需要机械通气的患儿可适当给予镇静处理,在控制疼痛的同时也减少医源性刺激,如频繁吸痰等。
除此之外,本研究中我们还发现早产儿视网膜病变、眼底渗出、视网膜有髓神经纤维、视网膜色素沉着、先天性结晶样变性、视网膜母细胞瘤等病变,虽然各类疾病的单独检出率并不高,但总体发病率不容忽视,这些疾病可能导致患儿出现永久性视力障碍甚至失明,因此建议加强新生儿的眼底筛查,及时发现眼底疾病并实施干预。
综上所述,新生儿眼底病变的发生率较高,其中绝大多数为视网膜出血,阴道分娩和行机械通气是导致新生儿视网膜出血的独立危险因素,应针对此类新生儿群体加强观察和干预。
