非缺血型视网膜分支静脉阻塞黄斑水肿抗VEGF治疗的疗效研究
2019-03-12陈蓓,陈凡
陈 蓓,陈 凡
作者单位:(246003)中国安徽省安庆市立医院眼科
0 引言
视网膜分支静脉阻塞(branch retinal vein occlusion,BRVO)是一种因静脉回流障碍而出现的视网膜出血及黄斑水肿的视网膜血管性疾病[1]。根据是否缺血,视网膜静脉阻塞(RVO)分为缺血型和非缺血型,非缺血型较为常见,视盘边界呈模糊和水肿状,黄斑区有水肿或出血,随着病情的发展,患者的视力会受到损害。RVO在临床上最为常见的并发症为黄斑水肿,黄斑水肿是患者出现视力下降的重要原因,严重时会造成失明[2]。因而,在RVO临床治疗中有效治疗黄斑水肿对促进患者视力提高有着十分重要的意义。临床研究显示,抗血管内皮生长因子(vascular endothelial growth factor,VEGF)药物治疗RVO 黄斑水肿有着良好的效果[3-4]。国内较为常用的抗VEGF药物为雷珠单抗(ranibizumab)和康柏西普(conbercept),雷珠单抗属于重组的抗VEGF单克隆抗体片段,能够使血管通透性降低,使黄斑水肿消除;康柏西普是重组融合蛋白,具有在视网膜作用时间长、多靶点以及亲和力强的特点[5-6]。目前,二者治疗 RVO黄斑水肿的疗效仍存在争议。林婉明[7]认为雷珠单抗或康柏西普治疗糖尿病视网膜病变黄斑水肿疗效相当,但张召弟等[8]认为康柏西普治疗弥漫性糖尿病性黄斑水肿在减轻黄斑水肿、减少视网膜新生血管渗漏面积方面效果优于雷珠单抗。本文旨在观察雷珠单抗与康柏西普两种抗VEGF药物在治疗非缺血型视网膜分支静脉阻塞黄斑水肿的疗效及安全性,现将研究结果报告如下。
表1 两组患者治疗前后眼压比较(,mmHg)

表1 两组患者治疗前后眼压比较(,mmHg)
注:A组:玻璃体腔注射雷珠单抗;B组:玻璃体腔注射康柏西普。
组别 眼数 治疗前 治疗后1wk 治疗后2wk 治疗后1mo 治疗后2mo 治疗后3mo A 组 40 12.78±2.47 12.96±2.69 12.85±2.56 12.87±2.33 12.63±2.39 12.55±2.24 B 组 40 12.92±2.54 13.06±2.67 12.81±2.45 12.76±2.41 12.60±2.38 12.50±2.21
1 对象和方法
1.1 对象 前瞻性研究。选取我院于2014-03/2018-05收治的非缺血型视网膜分支静脉阻塞黄斑水肿患者80例80眼为研究对象,随机分为A组和B组。A组患者40例40眼,其中男22例,女 18例;年龄29~88(平均63.38±12.59)岁;发病时间6~60(平均29.45±3.64)d;眼压10~17(平均12.78±2.47)mmHg。B组患者40例40眼,其中男24例,女16例;年龄28~89(平均 62.56±13.24)岁;发病时间5~56(平均 30.01±3.83)d;眼压 12~18(平均12.92±2.54)mmHg。两组患者的性别比、年龄、发病时间、眼压等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审核,所有患者或家属均签署知情同意书。
1.1.1 纳入标准 (1)符合非缺血型视网膜分支静脉阻塞黄斑水肿诊断标准[9];(2)单眼视力下降,存在事物变形及遮挡,眼压10~21mmHg;(3)同意参与本次研究,且能够坚持配合治疗。
1.1.2 排除标准 (1)非视网膜静脉阻塞造成的黄斑水肿;(2)在参与本研究前进行过玻璃体切割术、视网膜激光光凝术、糖皮质激素及抗VEGF药物治疗;(3)存在其它视网膜血管性疾病或影响视力的眼部疾病;(4)存在严重全身性疾病;(5)哺乳期或妊娠期女性患者;(6)不能配合本研究或中途退出者。
1.2 方法
1.2.1 治疗方法 玻璃体腔注射在无菌手术室依照内眼手术操作步骤实施,冲洗结膜囊后采用盐酸丙美卡因滴眼液进行表面麻醉,于颞上方角膜缘后3.5~4mm巩膜进针。A组患者玻璃体腔注射雷珠单抗0.05mL(0.165mL/支);B组患者玻璃体腔注射康柏西普0.05mL(10mg/mL)。注射完成后采用无菌棉签按压30s,无菌纱布包扎术眼,并于注射后0.5h进行眼压检查,眼压正常后进行相应的抗感染处理。注射后1d进行眼压、视力以及裂隙灯显微镜检查,如无特殊情况则使用左氧氟沙星滴眼液点眼,4次/d,连用3d;如有发生不良情况及时对症处理。随访3mo,嘱患者每月复诊一次,根据黄斑水肿消退情况决定是否继续治疗,如黄斑中心凹厚度(central macular thickness,CMT)≥250μm则需要继续治疗,玻璃体腔注射与上一次注射时间间隔1mo。
1.2.2 观察指标 所有患者分别于治疗前和治疗后1、2wk,1、2、3mo检查眼压、最佳矫正视力(best corrected visual acuity,BCVA)、CMT和黄斑中心体积(central macular volume,CMV)。采用非接触式眼压计检测眼压,连续检测3次,取平均值。采用3D-OCT对黄斑区进行扫描,通过黄斑厚度分析图获得CMT,并以中心凹为中心,检测6mm"6mm范围内的黄斑体积为CMV,重复测量5次,取平均值。采用国际标准视力表检查BCVA,结果转换为LogMAR视力进行统计分析。视力评定标准:治疗后1mo BCVA与治疗前比较,进步≥2行为视力提高,减退≥2行为视力下降,否则视力无变化。随访3mo,观察两组患者感染性眼内炎、视网膜脱落、结膜出血、高眼压、白内障及黄斑水肿复发等眼部并发症发生情况。
统计学分析:采用统计软件SPSS22.0处理数据。计数资料用n(%)表示,组间比较采用卡方检验或Fisher确切概率法。计量资料用珋x±s表示,重复测量数据采用重复检测数据的方差分析,组间比较采用独立样本t检验,组内比较采用 LSD-t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后的眼压比较 治疗前后,两组患者的眼压差异无统计学意义(F组间=0.001,P组间=0.994;F时间=0.953,P时间=0.479;F交互=1.568,P交互=0.168),见表1。
2.2 两组患者治疗前后CMT比较 治疗前,两组患者CMT差异无统计学意义(t=0.209,P=0.835)。治疗后1、2wk,1、2、3mo,两组患者CMT时间和组间差异有统计学意义(F组间=9.140,P组间=0.003;F时间=75.000,P时间=0.007),但时间和组间无交互作用(F交互=75.000,P交互=0.972)。治疗后 1、2wk,1、2、3mo,两组患者 CMT 均较治疗前明显减少,且B组患者CMT均明显低于A组,差异均有统计学意义(P<0.05),见表2。
2.3 两组患者治疗前后CMV比较 治疗前,两组患者CMV差异无统计学意义(t=0.273,P=0.787)。治疗后1、2wk,1、2、3mo,两组患者 CMV 差异有统计学意义(F组间=5.484,P组间=0.022;F时间=174.212,P时间<0.001;F交互=3.628,P交互=0.007)。治疗后 1、2wk,1、2、3mo,两组患者CMV均较治疗前明显减小,且B组患者CMV明显低于A组,差异均有统计学意义(P<0.05),见表3。
2.4 两组患者治疗前后BCVA比较 治疗前,两组患者BCVA差异无统计学意义(t=0.470,P=0.640)。治疗后1、2wk,1、2、3mo,两组患者 BCVA 差异有统计学意义(F组间=6.1994,P组间=0.015;F时间=75.000,P时间<0.001;F交互=75.000,P交互<0.001)。治疗后 1、2wk,1、2、3mo,两组患者BCVA均较治疗前明显改善,差异均有统计学意义(P<0.05)。治疗后 2wk,1、2、3mo,B 组患者 BCVA 均优于A组,差异均有统计学意义(P<0.05),见表4。
表2 两组患者治疗前后CMT比较(,μm)
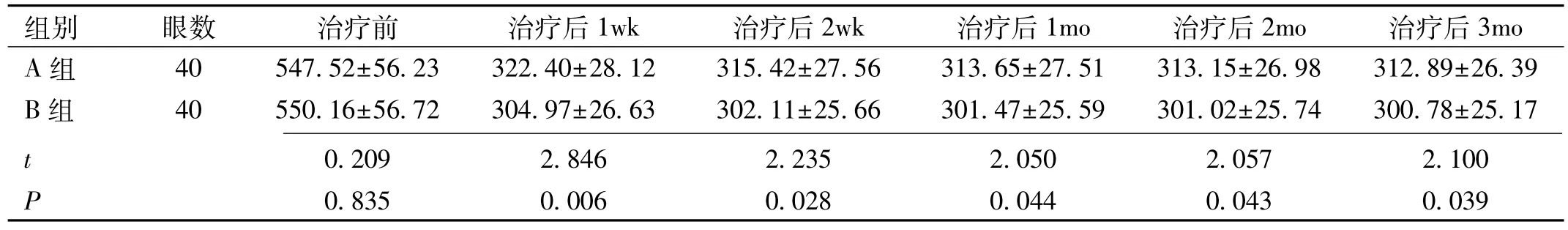
表2 两组患者治疗前后CMT比较(,μm)
注:A组:玻璃体腔注射雷珠单抗;B组:玻璃体腔注射康柏西普。
组别 眼数 治疗前 治疗后1wk 治疗后2wk 治疗后1mo 治疗后2mo 治疗后3mo A 组 40 547.52±56.23 322.40±28.12 315.42±27.56 313.65±27.51 313.15±26.98 312.89±26.39 B 组 40 550.16±56.72 304.97±26.63 302.11±25.66 301.47±25.59 301.02±25.74 300.78±25.17 t 0.209 2.846 2.235 2.050 2.057 2.100 P 0.835 0.006 0.028 0.044 0.043 0.039
表3 两组患者治疗前后CMV比较(,mm3)

表3 两组患者治疗前后CMV比较(,mm3)
注:A组:玻璃体腔注射雷珠单抗;B组:玻璃体腔注射康柏西普。
组别 眼数 治疗前 治疗后1wk 治疗后2wk 治疗后1mo 治疗后2mo 治疗后3mo A 组 40 9.56±1.06 9.10±0.91 9.04±0.85 8.95±0.92 8.81±0.86 8.72±0.94 B 组 40 9.63±1.23 8.69±0.88 8.57±0.86 8.41±0.91 8.34±0.92 8.27±0.83 t 0.273 2.048 2.458 2.639 2.360 2.270 P 0.787 0.047 0.019 0.012 0.023 0.029
表4 两组患者治疗前后BCVA比较(,LogMAR)
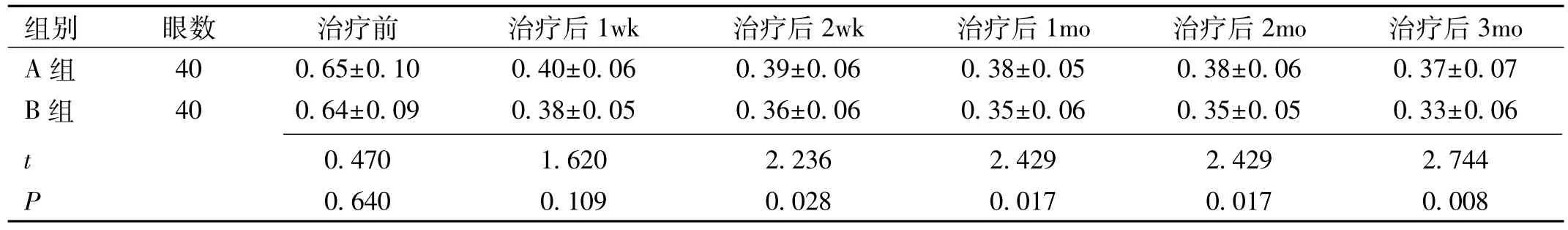
表4 两组患者治疗前后BCVA比较(,LogMAR)
注:A组:玻璃体腔注射雷珠单抗;B组:玻璃体腔注射康柏西普。
组别 眼数 治疗前 治疗后1wk 治疗后2wk 治疗后1mo 治疗后2mo 治疗后3mo A 组 40 0.65±0.10 0.40±0.06 0.39±0.06 0.38±0.05 0.38±0.06 0.37±0.07 B 组 40 0.64±0.09 0.38±0.05 0.36±0.06 0.35±0.06 0.35±0.05 0.33±0.06 t 0.470 1.620 2.236 2.429 2.429 2.744 P 0.640 0.109 0.028 0.017 0.017 0.008
2.5 两组患者视力改善情况比较 治疗后1mo,A组患者视力提高15眼(38%),下降5眼(12%),无变化20眼(50%);B组患者视力提高 26眼(65%),下降 4眼(10%),无变化10眼(25%);B组视力提高比例显著高于A 组,差异有统计学意义(χ2=1.985,P=0.047)。
2.6 两组患者玻璃体腔注射次数比较 随访3mo,A组患者玻璃体腔注射1次者21眼(52%),注射2次者19眼(48%);B组患者注射1次者30眼(75%),注射2次者10眼(25%);B组患者玻璃体腔注射次数显著低于A组,差异有统计学意义(χ2=4.381,P=0.0363)。
2.7 两组患者眼部并发症情况比较 随访3mo,所有患者均未出现感染性眼内炎、视网膜脱落、结膜出血、高眼压和白内障等并发症,A组患者黄斑水肿复发2眼(5%),B组无复发,差异无统计学意义(P=0.999)。
3 讨论
目前,关于非缺血型视网膜分支静脉阻塞黄斑水肿的具体发病机制尚不明确,临床普遍认为是静脉壁受损、动脉供血不足以及异常血流造成[10]。黄斑水肿是非缺血型视网膜分支静脉阻塞常见的并发症,可对中心视力造成严重不良影响。临床上治疗非缺血型视网膜分支静脉阻塞黄斑水肿的方法主要有药物治疗、手术治疗及激光治疗,尽管这些治疗方法具有一定的临床疗效,但也存在不足,如预后不佳、风险大、操作难度大等[11]。
研究发现,非缺血型视网膜分支静脉阻塞黄斑水肿是由多种不同因素共同作用形成的,主要是毛细血管后小静脉回流受阻,导致血管压力增加,内皮细胞受损而出现渗漏,进而造成黄斑区液体堆积、视网膜屏障损害,严重影响视力[12]。相关研究证实,非缺血型视网膜分支静脉阻塞会增加血管压力、减少视网膜动脉血流,造成组织缺氧缺血,增加VEGF释放,而VEGF会使血管通透性增加,进而增加体液渗透并在视网膜集聚,破坏视网膜屏障,出现黄斑水肿及出血情况[13]。另有研究发现,非缺血型视网膜分支静脉阻塞黄斑水肿程度与患眼内VEGF水平具有相关性,而抗VEGF药物在治疗因血管渗漏引起的黄斑水肿有着良好效果,其能够抑制血管内皮细胞生长、减少炎性反应,降低血管通透性[14]。目前,抗VEGF药物广泛应用于临床新生血管性眼病的治疗,主要包括视网膜静脉阻塞、年龄相关性黄斑变性、糖尿病视网膜病变、新生血管性青光眼等[15]。临床上用于治疗非缺血型视网膜分支静脉阻塞黄斑水肿的抗VEGF药物包括雷珠单抗、康柏西普、贝伐单抗、阿柏西普等。本研究主要研究雷珠单抗与康柏西普两种抗VEGF药物在治疗非缺血型视网膜分支静脉阻塞黄斑水肿的疗效及安全性。
本研究发现,雷珠单抗与康柏西普治疗非缺血型视网膜分支静脉阻塞黄斑水肿具有较好的临床效果,能够有效改善患者视力情况,使黄斑厚度降低,同时两组患者治疗后眼压和并发症发生情况无明显差异,具有较好的安全性。康柏西普和雷珠单抗均能够对VEGF-A受体产生抑制作用使血管通透性以及黄斑厚度得到降低,改善视网膜屏障,缓解黄斑水肿情况,使患者视力得到改善。多项临床研究显示,康柏西普治疗血管源性黄斑水肿具有良好的效果,而雷珠单抗治疗非缺血型视网膜分支静脉阻塞黄斑水肿疗效较佳,能够改善患者视网膜情况、黄斑水肿以及视力[16-17]。也有研究表明,在非缺血型视网膜分支静脉阻塞黄斑水肿的临床治疗中实施抗VEGF药物联合微波治疗疗效优于单项治疗[18]。本研究中,治疗后3mo,B组患者视力改善优于A组,CMT和CMV显著低于A组,玻璃体腔注射次数显著低于A组,表明非缺血型视网膜分支静脉阻塞黄斑水肿治疗中康柏西普在降低CMT及注射次数方面优于雷珠单抗,这与连海燕等研究结果相似[19]。分析原因有以下几点:(1)雷珠单抗属于单克隆抗体片段,结合受体单一,只和VEGF-A受体结合;而康柏西普是融合蛋白生物类制品,具有较强亲和力,不仅能与VEGF-A受体结合,也能和VEGF-B及VEGF-C受体结合,进而有效抑制 VEGF[19-20];(2)动物药代动力学研究显示,恒河猴单次玻璃体腔注射康柏西普2wk后,仍能在视网膜及玻璃体内存在较高浓度的康柏西普,表明与雷珠单抗相比,康柏西普在眼内保留的时间较长,血浆半衰期也明显延长[21-22]。部分学者关于雷珠单抗与康柏西普治疗视网膜分支静脉阻塞继发黄斑水肿的疗效持有不同观点,严欢等[23]将视网膜分支静脉阻塞继发黄斑水肿患者30例分为康柏西普组和雷珠单抗组,治疗后1、2、3mo两组患者CMT、BCVA相当,徐凤等[24]将视网膜静脉阻塞黄斑水肿患者40例随机分为雷珠单抗和康柏西普治疗组,结果显示雷珠单抗与康柏西普的疗效相当,表现在两组患者CMT、BCVA和不良反应发生情况差异均无统计意义,但上述两项研究纳入的样本量均较少,且入组标准尚不明确,因此研究结果仍有待考察。
综上,与雷珠单抗相比,康柏西普用于治疗非缺血型视网膜分支静脉阻塞黄斑水肿具有一定优势,能够有效改善视力,降低CMT和CMV,减少玻璃体腔注射次数。由于本研究样本较少、时间有限且没有对研究对象进行细化,可能对研究结果造成一定影响。对此,这两种药物在治疗非缺血型视网膜分支静脉阻塞黄斑水肿的临床效果及用药安全性还需要进行深入研究。
