重组组织型纤溶酶原激活剂动脉内接触性溶栓治疗心源性脑栓塞的疗效观察
2019-03-09,,,,
,,,,
心源性脑栓塞发生率高、残疾率高、致死率高、复发率高,且血管再通率低、出血转化风险大,常规治疗效果差。我院2014年11月—2017年2月采用重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,rt-PA)动脉内接触性溶栓治疗心源性脑栓塞病人20例,现报道如下。
1 资料与方法
1.1 临床资料 纳入标准:①发病6 h内的前循环脑梗死,12 h内的后循环脑梗死;②存在明显的神经功能障碍,症状持续1 h以上;③美国国立卫生研究院卒中量表(NIHSS) 评分≥8 分;④符合心源性脑栓塞诊断标准:既往病史或心电图、动态心电图、心脏彩超证实合并有阵发性或持续性房颤、心脏瓣膜病、心内膜炎、风湿性心脏病、先天性心脏病、心脏黏液瘤、左心室壁瘤、病态窦房结合综合征或过去4周内有心肌梗死病史、人工瓣膜置换术后等,并排除颅内外动脉粥样硬化;⑤签署知情同意书。排除标准:①头部CT或核磁共振(MRI)显示颅内出血;②存在溶栓禁忌证;③合并重要脏器功能衰竭。研究组20例,男11例,女9例;年龄34~79(56.35±12.11)岁;单纯动脉溶栓病人12例,rt-PA静脉溶栓后桥接动脉溶栓术病人8例。选取我科同期收治的心源性脑栓塞仅进行rt-PA静脉溶栓的病人18例作为对照组,男9例,女9例,年龄46~83(53.22±13.35)岁。研究组和对照组一般情况比较差异无统计学意义,具有均衡性,保证了两组的可比性。详见表1。
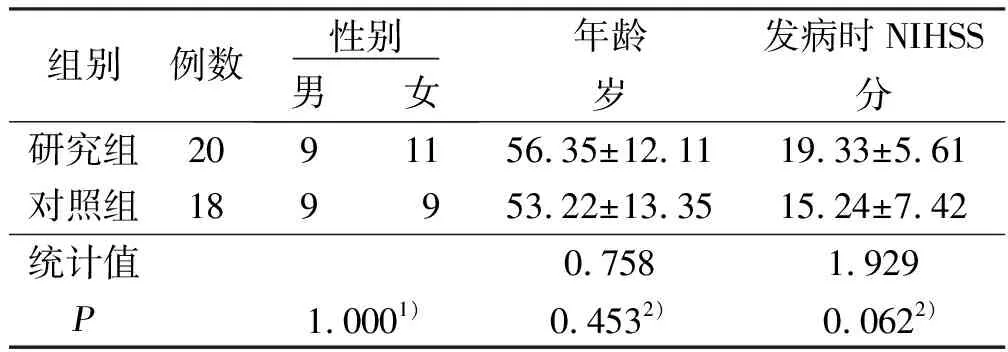
表1 两组病人一般情况比较
注:1)为采用Fisher精确检验;2)为采用独立样本t检验
1.2 检查方法 所有病人均急诊行头颅CT平扫排除颅内出血,并完善血常规、生化急诊全套、凝血四项、心电图等检查。若在4.5 h的rt-PA静脉溶栓时间窗内者按0.9 mg/kg剂量给予静脉溶栓,排除禁忌证后送介入室行全脑血管造影术进一步明确血管情况,静脉溶栓不得延误动脉溶栓治疗。
1.3 围术期准备 术前向病人家属告知病情,并详细告知造影检查及介入治疗的风险及并发症,签署知情同意书。所有病例均在局部麻醉下完成,常规术前30 min肌内注射苯巴比妥钠100 mg,若病人躁动无法配合检查及治疗者,可给予地西泮注射液5~10 mg缓慢静脉输注或生理盐水40 mL+咪达唑仑40 mg持续缓慢静脉泵入。
1.4 治疗方法
1.4.1 静脉溶栓治疗方法 对在rt-PA静脉溶栓时间窗内即前循环梗死发病4.5 h内、后循环梗死发病12 h内,且符合静脉溶栓适应证,排除脑出血及溶栓禁忌证后,进行静脉溶栓。所用的溶栓药物采用德国勃林格殷格翰医药公司生产的注射用阿替普酶(商品名爱通立,规格20 mg及50 mg),静脉溶栓的给药剂量按照0.9 mg/kg计算,给药的最大剂量为90 mg,用药方法为将计算出的rt-PA总量的10%缓慢静脉推注给药,持续1 min,剩下的90%溶栓药经微注泵缓慢静脉泵入,持续时间1 h。
1.4.2 动脉溶栓治疗方法 病人取平卧位,2%利多卡因注射液局部麻醉后,采用Seldinger技术穿刺右侧股动脉,置入6F或8F动脉鞘。将导引导管(Cordis公司,美国)在导丝导引下置入责任血管。在0.014in微导丝(Boston公司,美国)引导下将微导管(EV3公司,美国)通过血管闭塞处置于闭塞血管远端。经微导管造影确定远端血管通畅后,经微导管分别于血管闭塞段远端、血栓内、近端分次缓慢注射rt-PA,rt-PA与造影剂以2∶3比例抽取,边注射边透视观察血管再通情况及有无造影剂外渗,rt-PA剂量按0.3 mg/kg计算,原则上总量不超过20 mg。
1.5 术后管理 ①术后密切监测病人神经功能变化及意识状况、呼吸、血压、心律、瞳孔、体温、尿量,保护呼吸道通畅;②术后24 h给予抑制血小板聚集药物(氯吡格雷75 mg/d)及抗凝治疗(低分子肝素钙注射液5 000 U/d,皮下注射;2周后改为华法林片长期口服);③他汀治疗:阿托伐他汀钙薄衣片每晚20 mg;④严格控制血压在(100~120)/(70~90)mmHg。
1.6 观察指标 静脉溶栓病人发病至开始溶栓的时间;各组rt-PA用量;发病至置鞘成功时间及发病至血管再通时间;血管闭塞部位;术后选择必要影像学技术复查;并发症的发生率(操作相关性并发症、高灌注脑病、症状性颅内出血、其他脏器出血等)。
1.7 疗效评估 按照脑梗死溶栓等级系统(thrombolysis in cerebral infarction,TICI)[1]评估血管再通情况,2b和3级为充分再通,0~2a级为再通不足。记录并对比病人术前、术后及出院时NIHSS评分,采用改良Rankin评分量表(mRS)评估病人90 d的预后情况,mRS评分≤2分为转归良好,所有病例临床随访3个月以上。
1.8 统计学处理 采用SPSS 20.0软件进行数据分析,率或构成比的比较采用卡方检验。本次研究样本数为38小于40,不满足卡方检验条件,采用Fisher精确检验比较率或构成比的差异,两组间均数的比较采用独立样本t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组静脉溶栓相关指标对比
2.1.1 两组静脉溶栓病人发病至开始静脉溶栓时间对比 研究组静脉溶栓共8例,发病至开始静脉溶栓的时间为2.5~6.0(3.29±1.89)h;对照组静脉溶栓病人发病至开始静脉溶栓的时间为2.2~4.5(3.82±1.33)h。两组对比差异无统计学意义(P>0.05)。详见表2。
2.1.2 两组rt-PA静脉溶栓的使用剂量对比 研究组rt-PA静脉溶栓的使用剂量为50~64 (55.78±8.37)mg。对照组rt-PA静脉溶栓的使用剂量为46~70 (54.90±11.21)mg。研究组和对照组rt-PA使用剂量比较差异无统计学意义,保证了两组的可比性。详见表2。

表2 两组发病至开始溶栓时间及rt-PA使用剂量对比(±s)
2.2 研究组发病至置鞘成功时间及发病至血管再通时间比较 研究组发病至置鞘成功时间为3.13~7.82(5.01±2.28)h,发病至血管再通时间为4.14~10.00(5.67±3.22)h。
2.3 研究组血管闭塞部位 研究组共20例,均为颅内大动脉闭塞,其中大脑中动脉闭塞11例,颈内动脉末端闭塞4例,基底动脉闭塞5例。
2.4 研究组血管再通率 研究组行动脉溶栓治疗后,18例达到血管再通,血管再通率达90%,其中TICI评分达2b或3级者共16例,达80%。
2.5 两组近期疗效对比 研究组入院时基线NIHSS评分为10~24(19.33±5.61)分,出院时NIHSS评分为0~22(6.77±6.21)分,变化值为(13.27±9.56)分;对照组入院时基线NIHSS评分为为5~25(15.24±7.42)分,出院时NIHSS评分为0~28(9.72±8.57)分,变化值为(6.09±4.23)分。两组住院期间NIHSS评分改善情况对比研究组明显优于对照组,差异有统计学意义(P<0.05),说明研究组近期疗效优于对照组。
2.6 两组存活病人远期临床预后对比 研究组病人3个月后mRS评分为(1.97±1.68)分,对照组为(3.44±1.99)分,3个月后mRS评分,研究组低于对照组(P<0.05),研究组远期临床预后优于对照组。
2.7 两组安全性对比 研究组所有病人均未出现穿刺部位血肿、夹层动脉瘤、闭塞、造影剂肾病等介入操作相关性并发症,两组均未出现上消化道出血等其他脏器出血。研究组中出现症状性颅内出血发生率病人为3例,对照组为2例,研究组中出现高灌注脑病病人2例,对照组2例。随访研究组中死亡病人1例,对照组为2例,两组病人症状性颅内出血、高灌注脑病等并发症的发生率及死亡率比较差异无统计学意义(P>0.05)。
3 讨 论
急性脑卒中是危害人类健康的第一大疾病,也是导致人类致残、致死的主要病因之一。急性缺血性卒中约占急性脑卒中的80%~85%,而心源性脑栓塞占缺血性卒中的20%左右,因高发病率、高致残率、高复发率、高死亡率等“四高”特点,近年来成为国内外学者关注的难点及研究的焦点[1]。随着长时程和有创性心电监测的应用,陆续有学者发现其部分隐源性卒中应归因于心源性脑栓塞[2-3]。rt-PA是目前唯一公认且被证实的最有效的治疗超急性期脑梗死最有效的药物。心源性脑栓塞病人常在活动中起病,相对于其他类型脑梗死,更容易被及时发现及时送医,在时间窗内接受rt-PA静脉溶栓治疗的机会更多。但心源性脑栓塞病人栓子常堵塞大脑中动脉、颈内动脉末端及“T”型口、基底动脉、大脑后动脉等颅内大动脉,而rt-PA静脉溶栓治疗在颅内大血管闭塞病人中血管再通率低,仅为10%左右,出血转化率高,约为10.23%,无法达到满意的疗效[4]。
随着神经介入技术的迅速发展,2015年MR CLEAN试验、ESCAPE试验、EXTEND-IA试验及SWIFT PRIME试验等大型随机对照试验,陆续证实了血管内介入治疗对改善急性脑梗死病人临床预后的有效性及安全性,也带来了神经血管内介入治疗的“春天”。而动脉内接触性溶栓治疗作为急性缺血性脑卒中的主要治疗方法,能够通过微导丝及微导管作用将血栓捣碎,并将高浓度的溶栓药物直接注入血栓内部,使溶栓药物与血栓充分接触,从而达到有效地开通闭塞血管的作用。
1999年的急性脑栓塞Prolyse溶栓试验(PROCAT)-Ⅱ显示,主要终点3个月良好神经功能(mRS评分为0~2分)的发生率动脉溶栓组显著高于对照组(40%与25%,P<0.05),再通率也明显高于对照组[5]。2005年Inoue 等[6]对发病4.5 h内的心源性脑栓塞病人进行了动脉内尿激酶治疗的疗效比较,研究发现出院时治疗组mRS评分良好转归者(0~2分)为50.5%,明显高于对照组的34.1%。2007年的MELT试验(the middle cerebral artery embolism Local fibrinolytic intervention trial)对比药物治疗与发病6 h内动脉内尿激酶溶栓治疗,治疗组主要终点3个月良好神经功能预后(mRS评分为0~2分)的发生率较对照组高(49.1%与36.8%,P<0.05)[7]。关于血管再通率方面,Molina等[8]通过试验证实了动脉溶栓治疗心源性脑栓塞,血管再通率更高且更完全。国内多项研究表明动脉溶栓治疗具有疗效好、见效快和并发症少等优点,而且对于合并大动脉闭塞的急性脑梗死病人血管再通率明显高于静脉溶栓,病人获益更大[9-11]。动脉接触性溶栓术治疗急性心源性脑栓塞,可以快速开通闭塞血管,抢救缺血脑组织,同时能延长病人治疗时间窗,减少症状性颅内出血风险,使更多的病人得到有效的治疗[12]。
目前尚缺乏针对心源性脑栓塞病人动脉内接触性溶栓治疗的专项研究,本研究通过观察rt-PA动脉内接触性溶栓术治疗急性心源性脑栓塞的血管再通情况、神经功能恢复情况、临床预后情况、并发症等情况,探讨该技术的安全性及有效性。本研究结果表明,出院时NIHSS评分、3个月后mRS评分对比,研究组均显著优于对照组(P<0.05),提示rt-PA动脉溶栓治疗可以显著改善心源性脑栓塞病人近期神经功能及远期临床预后,有良好的有效性。而两组病人症状性颅内出血、高灌注脑病等并发症的发生率及死亡率比较差异无统计学意义(P>0.05),未发生操作相关及其他脏器出血等并发症,安全性好。且动脉内接触性溶栓治疗较动脉内支架取栓术、Solumbra技术、ADAPT技术等血管内治疗方法费用明显减少,对于非医保、经济困难的病人不失为一种安全有效的治疗方式。
