以肢端肥大症为表现的促甲状腺激素细胞腺瘤6例伴文献复习
2019-03-07,
,
肢端肥大症是一种内分泌疾病,常由于成人垂体前叶生长激素腺瘤分泌生长激素(GH)过多而引起,表现为肢端肥大症,人群总发病率约70/100万。每年新发病约2/100万[1]。而以肢端肥大症为表现的促甲状腺激素细胞腺瘤患者临床上很罕见,本文搜集天津市环湖医院2006年10月至2016年10月经额外侧手术治疗、资料完整的患者6例,总结其手术后激素变化、病理、影像学复查等资料。
1 资料与方法
1.1 临床资料 本组研究6例患者。入选标准:(1)有肢端肥大症的典型临床症状;(2)CT或MRI检查显示鞍区占位性病变。(3)术后病理检查诊断为垂体促甲状腺激素细胞腺瘤。以上三项需同时具备。其中男性患者4例,女性患者2例,平均年龄为(39.8±12.4)岁。3例患者既往有高血压病史,3例既往有糖尿病病史。
1.2 临床表现 6例患者均有肢端肥大症的临床表现,包括:鼻增大、唇增厚;手足肥厚、宽大;皮肤增厚、增粗,头面部皮肤起皱等。视力下降3例,视野缺损2例,头痛、头晕者2例,小关节胀痛1例,停经者1例。
1.3 影像学检查 本组6例患者全部行CT及MRI检查,CT检查均显示鞍区异常肿块影。MRI检查显示鞍区混杂信号影,其中2例T2像可见液平面。增强扫描后,5例患者明显强化,信号不均匀,1例患者可见环形强化。垂体大腺瘤(直径≥1cm)4例,巨大腺瘤(直径≥3cm)2例,无微腺瘤。3例患者可见肿瘤侵及双侧海绵窦或包绕颈动脉(图1)。
1.4 术前实验室检查 6例患者术前内分泌检查均发现不同程度异常, 其内分泌检查结果如下表(表1)所示:
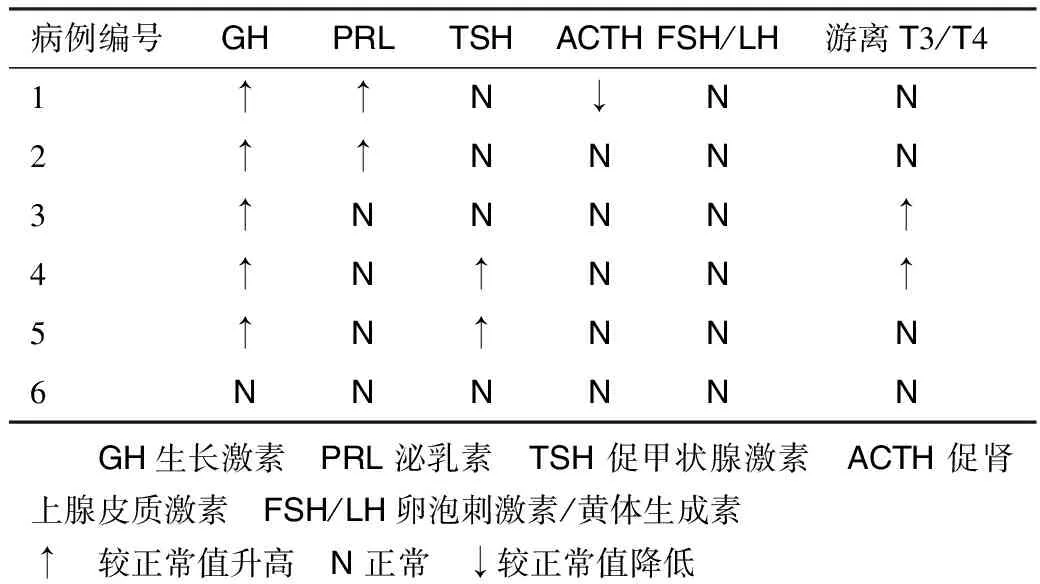
表一 6例患者内分泌检查结果
1.5 治疗方法 诊断明确后,6例患者全部接受手术治疗,根据肿瘤的大小、形状、生长方向以及蝶窦的解剖等采用合适的手术入路,本组均采用经额外侧开颅手术,术后复查垂体激素全项及甲状腺功能,监测患者血、尿电解质变化,并记录患者每小时尿量,根据结果予以相应的治疗。
2 结 果
2.1 手术结果 4例患者肿瘤全切,2例次全切除。其中1例术中可见黄色清亮囊液。
2.2 病理结果 所有患者病理检查均被证实为垂体促甲状腺激素细胞腺瘤,免疫组织化学染色显示:TSH(+),GH(个别升高)。其中两例患者PRL(个别升高)。其余激素不表达。(如下图1)
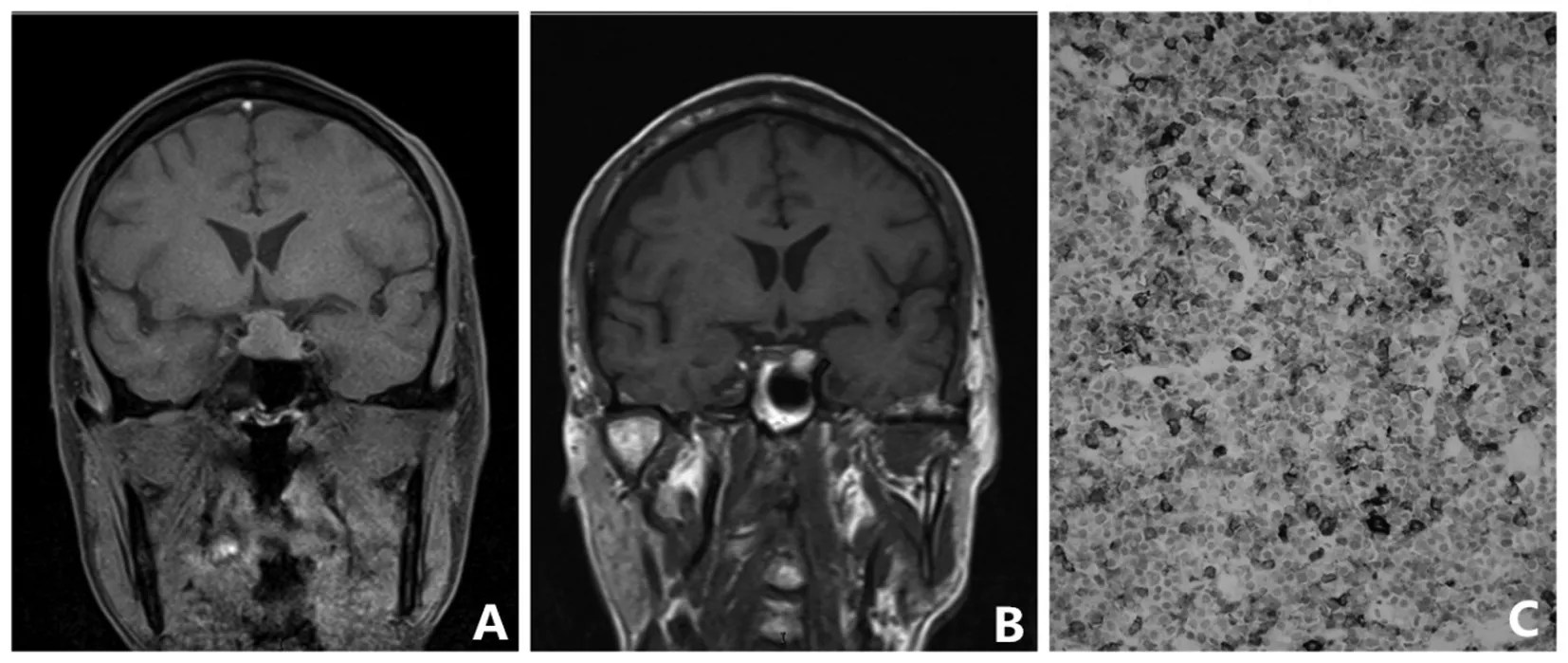
A 术前MRI显示鞍区占位 B 术后2周MRI复查 C 术后病理图像显示TSH(+)
2.3 术后评估 本组术后发生一过性尿崩者1例,经垂体后叶素治疗在1周左右治愈,甲状腺素水平出现下降者1例;肾上腺皮质功能不全的1例;均在激素替代治疗后得到改善。无并发脑脊液漏者及死亡病例。
3 讨 论
促甲状腺激素细胞腺瘤是少见的垂体腺瘤,约占垂体腺瘤的1%[2],近年来,由于敏感的免疫组织化学方法的应用,促甲状腺激素细胞腺瘤病例有所增加。促甲状腺激素细胞腺瘤患者通常会出现TSH过多分泌的症状,甲状腺功能亢进症是最常见的主诉[3]。最初可能被误诊为原发性甲状腺功能亢进症[4]。以后随着垂体瘤体积增大,会出现头痛、视物模糊及与垂体占位性病变相关的症状,到此时才明确促甲状腺激素腺瘤的诊断。
约25%的垂体腺瘤可能共同存在另一种脑垂体激素,包括生长激素,泌乳素或者另一种糖蛋白激素 (FSH,LH),导致肢端肥大症或者过度泌乳[5,6]。文献[7]报道280例促甲状腺激素腺瘤患者中只有TSH分泌的占71%,其余伴有其他激素的分泌,GH是最常见的伴随分泌的激素,约占16%,较少见的伴随分泌激素分别是催乳素(占11%)和促性腺激素(占1.4%)。通常TSH腺瘤患者的甲状腺功能亢进不如Graves病患者那样严重,而且在一些患者中,由于同时伴有生长激素和泌乳素的过量分泌,患者出现肢端肥大症、巨人症或闭经泌乳等表现,TSH腺瘤可能被肢端肥大症或闭经泌乳综合征的表现所掩盖[8],本文统计的6例患者正符合这一点。
肢端肥大症是一种引起全身代谢紊乱的慢性、消耗性疾病,以GH和胰岛素类生长因子-1(IGF-1)的高分泌为特征,其中超过95%是由垂体生长激素腺瘤所致。 但有文献报道一些促甲状腺细胞腺瘤也可表现为肢端肥大症[3]。Malarkey等人发现一些垂体腺细胞在相同的分泌颗粒里存在GH和TSH-β。Kovacs等报道一种由类似于促甲状腺细胞的单晶形的腺瘤分泌GH和TSH-β,患者表现为单一的肢端肥大症而不存在甲状腺功能亢进。
本组TSH腺瘤患者临床表现为典型的肢端肥大症,与GH性肢端肥大无明显区别,产生这种现象的原因可能与以下因素有关:IGF-1的促生长作用,目前已知GH与IGF-1在促进组织器官生长方面是相互独立而又具协同作用,在GH水平不高的情况下,增高的IGF-1有时是导致患者肢端肥大的主要原因[9];GH受体抗体的形成,据报道GH受体抗体具有“GH”样促生长作用,这类肢端肥大症患者外周血GH水平可正常而不升高[10]。
目前手术被认为是治疗TSH分泌垂体腺瘤的最好治疗手段, 但由于出现临床症状明确诊断时肿瘤多已生长为大腺瘤,加之肿瘤纤维化,质地变韧,侵袭周围重要结构等原因,常常不能得以全切。根据统计低于40%的患者通过手术最终临床治愈。对于溴隐亭治疗TSH分泌激素腺瘤目前仍存在争议[11],奥曲肽已经被报道对于治疗TSH和GH分泌细胞腺瘤是有效的[12]。因此当患者存在手术禁忌症或手术效果欠佳时,放疗或药物治疗为两种有效的替代治疗方法。
