产程不同时期实施药物分娩镇痛对分娩结局的影响
2019-03-06李燕
李燕
(乐山市市中区妇幼保健院,四川 乐山 614000)
0 引言
在医疗技术的发展和影响下,越来越多产妇除了关注母婴安全,还要求分娩过程中进一步减轻疼痛,减轻分娩不适。研究指出,疼痛是自然分娩的常见症状,可导致产妇出现一系列应激反应,影响产妇心理状态。这也导致多数产妇选择剖宫产,导致剖宫产率逐年上升[1-2]。在产妇分娩过程中予以适当镇痛,即可改善产妇的分娩过程,随着医疗技术的发展,药物分娩镇痛开始在分娩过程中得到应用[3]。我院就产程不同时期予以药物分娩镇痛对产妇分娩结局的影响进行探讨,详细报道如下。
1 资料与方法
1.1 一般资料
选取乐山市市中区妇幼保健院初产妇80例参与此次研究,时间选取2017年7月至2018年7月,实验组40例,予以潜伏期药物分娩镇痛,年龄21~28岁,平均(24.23±1.21)岁;孕周27~42周,平均(39.21±1.22)周。同期纳入初产妇40例设为对照组,予以活跃期药物分娩镇痛。年龄22~27岁, 平 均(25.12±1.02) 岁。 孕 周 28~44周,平均(39.88±1.02)周。纳入标准:产妇均为自然分娩;产妇知情且自愿参与此次研究。排除标准:产妇存在相关禁忌症。经数据处理软件SPSS 19.0检验显示,两组产妇的一般资料比较无统计学差异(P>0.05),数据有可比性。
1.2 方法
对照组产妇于第一产程活跃期进行分娩镇痛,实验组产妇于第一产程潜伏期予以分娩镇痛。具体操作如下:对产妇开放静脉通道,予以低流量氧气吸入,监测产妇的生理指标、监测胎心心率。调整产妇体位为左侧卧位,于L2~3隙进行麻醉穿刺,常规消毒后行蛛网膜下腔穿刺,观察是否存在脑脊液回流。取利多卡因试验量注入,观察5min,确定产妇无不良反应后固定导管,应用自控镇痛泵予以盐酸罗哌卡因(0.1%)以及舒芬太尼(0.5μg/mL),自控量设置在5mL以下,控制阻滞平面水平在T10以下,分娩过程中若产妇自觉疼痛加重,可启动自控键,自控输入量为每20min 3~5mL。
实验组在宫口扩张到达1cm且宫缩规律即第一产程潜伏期予以穿刺麻醉镇痛;对照组在宫口扩张到达3cm以上即第一产程活跃期予以穿刺麻醉镇痛。
1.3 观察指标
应用视觉模拟评分量表(VAS)对两组产妇的疼痛情况进行评估,分值范围为0~10分,分值越高则疼痛程度越强。同时观察两组产妇的分娩方式、新生儿情况、宫缩素使用率,并予以比较。
1.4 统计学方法
本研究采用SPSS 19.0统计软件进行统计学分析,计量资料的数据比较应用t检验进行处理,计数资料的数据比较应用χ2检验进行处理,计量资料实施均数±标准差(±s)形式反映,计数资料实施(%)形式反映,P<0.05差异有统计学意义。
2 结果
2.1 产妇VAS分值变化比较
与对照组对比显示,实验组的潜伏期VAS分值较低,数据对比有统计学意义(P<0.05),见表1。
表1 产妇VAS分值变化比较(±s, 分)
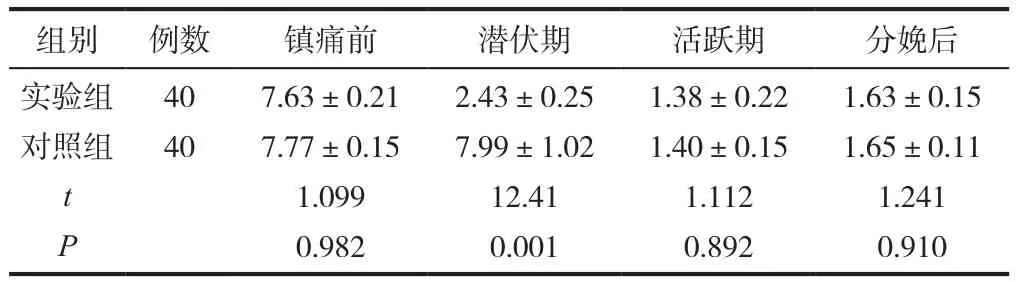
表1 产妇VAS分值变化比较(±s, 分)
组别 例数 镇痛前 潜伏期 活跃期 分娩后实验组对照组4040 t P 7.63±0.217.77±0.151.0990.9822.43±0.257.99±1.0212.410.0011.38±0.221.40±0.151.1120.8921.63±0.151.65±0.111.2410.910
2.2 产妇分娩方式、新生儿情况以及宫缩素使用率比较
与对照组对比显示,两组产妇的自然分娩率、新生儿Apgar分值相近,无统计学意义(P>0.05);与对照组对比显示,实验组的宫缩素使用率较高,有统计学意义(P<0.05),见表2。
表2 产妇分娩方式、新生儿情况以及宫缩素使用率比较[n(%),±s]

表2 产妇分娩方式、新生儿情况以及宫缩素使用率比较[n(%),±s]
组别 例数 自然分娩率 新生儿Apgar分值(分)宫缩素使用率实验组对照组4040 χ2 P 37(92.5)36(90.0)1.0220.9919.20±0.129.10±0.141.3240.9198(20.0)4(10.0)10.300.001
3 讨论
分娩是女性特殊的生理阶段,随着社会的发展和进步,越来越多先进的医疗技术开始得到应用。患者除了关注结果,也对服务质量提出了更多要求。产妇分娩过程中,因子宫收缩,可出现强烈疼痛症状,虽然分娩疼痛属于生理性现象,然而部分产妇难以耐受。
自然分娩产妇因疼痛症状,可出现应激反应,导致产妇交感神经兴奋,增加儿茶酚胺类物质的释放,导致血压上升,促使子宫血管收缩,血流量减少,胎盘、子宫因缺血导致胎儿缺氧,威胁胎儿生命安全[4-6]。这也导致更多产妇因疼痛对自然分娩产生恐惧而选择剖宫产进行分娩,然而剖宫产存在较多不良反应,增加了分娩风险,且术后恢复性低,对母婴安全有一定威胁。而自然分娩疼痛还会导致产妇的子宫收缩、宫颈口扩张协调性受到影响,导致产程延长,诱发一系列不良事件,因此在分娩过程中予以药物镇痛,则可有效降低不良事件的发生,减轻产妇疼痛症状[7]。
研究显示,对自然分娩产妇实施麻醉镇痛,能够有效减轻产妇承受的疼痛症状,且对剖宫产率的降低有促使效果,有效控制了自然分娩的风险性,改善了产妇的分娩过程。对产妇实施硬膜外阻滞分娩镇痛,可有效切断疼痛刺激的传入,使神经介质分泌减少,从而防止产妇精神因素异常,导致产力、产程受到影响。同时可促使子宫规律收缩,促使宫颈扩张。在目前,临床上多于第一产程对产妇实施麻醉镇痛,对产程以及胎儿均有积极作用,然而该阶段产妇忍受疼痛时间较长,存在较多应激反应,导致分娩受到影响。
本研究显示,实验组的潜伏期VAS分值较低,有统计学意义(P<0.05);两组产妇的自然分娩率、新生儿Apgar分值相近,数据无统计学意义(P>0.05);实验组的宫缩素使用率较高,有统计学意义(P<0.05)。可见,虽然对照组第一产程的镇痛效果理想,然而对潜伏期疼痛的缓解无显著作用,而实验组有效降低了产妇的总疼痛指数,分娩情况以及新生儿情况不受影响,可见在第一产程潜伏期实施药物分娩镇痛,其安全性高,镇痛有效[8-9]。然而,潜伏期镇痛相比活跃期镇痛,子宫收缩抑制更为明显,因此需要适时应用宫缩素干预[10]。同时在潜伏期实施麻醉镇痛,可避免因产妇体力不足导致的难产,降低了剖宫产率,改善了母婴结局。
综上所述,在潜伏期对产妇实施镇痛,可有效缓解产妇的疼痛症状,且产程不同时期实施药物分娩镇痛,对产妇分娩结局不会造成不良影响。
