静脉注射利多卡因在无痛胃镜检查中的临床应用
2019-03-06汤莉莉顾尔伟
汤莉莉 顾尔伟
安徽医科大学第一附属医院麻醉科,安徽合肥 230032
[关键字]静脉注射利多卡因;丙泊酚;不良事件;胃镜
胃镜检查是发现和诊断某些上消化道疾病的首选方法。丙泊酚是一种超短效的静脉麻醉药,具有起效快、作用时间短、苏醒完全等特点。复合小剂量阿片类镇痛药是无痛胃镜检查的常用麻醉药物[1],但对呼吸、循环系统呈剂量依赖性的抑制作用,围术期有发生低血压、呼吸抑制、呼吸暂停等不良事件风险[2]。研究显示[3-4],静脉注射利多卡因具有镇静、镇痛和抑制痛觉过敏等作用。此外,静脉注射利多卡因可以减少全麻手术围术期丙泊酚和吸入麻醉药的用量[5-7]。然而,在无痛胃镜检查中的应用效果尚存争议[8]。本研究拟静脉注射利多卡因复合丙泊酚、小剂量舒芬太尼在无痛胃镜检查中的应用,观察对丙泊酚用量、心肺不良事件发生情况、术后恢复情况的影响。
1 资料与方法
1.1 一般资料
本研究选择2018 年11 月~2019 年2 月安徽医科大学第一附属医院(以下简称“我院”)门诊择期行无痛胃镜检查的180 例患者作为研究对象,采用随机数字表法分为利多卡因组和对照组,每组各90 例。经我院医学伦理委员会批准,患者或家属签署知情同意书。纳入标准:年龄18~65 岁,体重45~80 kg,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级。排除标准:近期服用过镇静药物,大豆、牛奶、丙泊酚、舒芬太尼或局麻药物过敏,酒精或药物依赖,肝肾系统疾病。两组患者性别、年龄、身高、体重、ASA 分级和胃镜检查时间等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
所有患者入室后取左侧卧位躺于检查床,开放外周静脉通路,连接多功能监护仪监测心电图(ECG)、平均动脉压(MAP)和脉搏血氧饱和度(SpO2),鼻导管吸氧(氧流量2~4 L/min)。利多卡因组静脉缓慢注射2%利多卡因(上海朝晖药业有限公司,批号:1810J15)1.5 mg/kg,对照组给予等容量生理盐水。2 min 后开始麻醉诱导,缓慢推注舒芬太尼(人福医药,批号:91A0 7161)0.1 μg/kg,丙泊酚(北京费森尤斯卡比医药有限公司分装,批号:16ND3880)1.0~2.0 mg/kg,待患者睫毛反射消失、呼之不应时行胃镜检查。术中根据手术进程及患者体动反应情况,间断追加丙泊酚0.5~1.0 mg/kg。术中维持HR 50~100 次/min,MAP 波动幅度不超过基础值30%,SpO290~100%。当HR<50 次/min 时,静脉注射阿托品(天津金耀药业有限公司,批号:1907251)0.2~0.3 mg;当MAP 低于基础值30%时,给予麻黄碱(东北制药集团沈阳第一制药有限公司,批号:180909-1)3~6 mg;当SpO2<90%时,开放气道、增加氧流量,必要时面罩辅助通气。术毕呼之睁眼、能应答、由卧位改为坐位,在护士帮助下离开胃镜室入复苏区观察,待患者Steward 评分≥4 分,在家属陪同下离开复苏区。
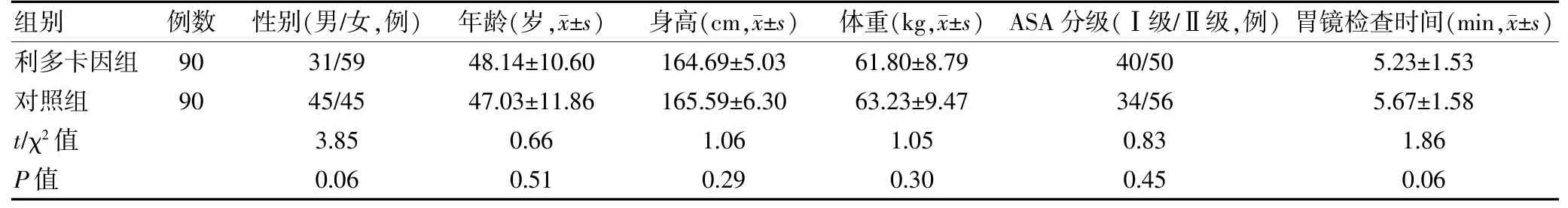
表1 患者一般资料比较
1.3 观察指标及判定标准
记录两组患者性别、年龄、身高、体重、ASA 分级和胃镜检查时间等一般情况。记录患者入室后(T0)、麻醉诱导后(T1)、胃镜进入咽喉部(T2)和胃镜出咽喉部(T3)的MAP、HR 和SpO2。记录丙泊酚诱导剂量、追加剂量和总量。记录患者术中体动反应并根据分级予以相应处理,Ⅰ级:轻微肢体活动但不影响内镜医师操作,不需要追加丙泊酚;Ⅱ级:明显肢体活动并影响内镜医师操作,需追加丙泊酚;Ⅲ级:躁动,完全不能配合检查,需终止检查退出镜子,在加深麻醉后继续。记录患者低血压、心动过缓、呼吸抑制(SpO2<90%持续10 s)等不良事件发生情况和头晕头痛、视物模糊、舌唇麻木、惊厥等局麻药中毒反应情况。记录苏醒时间(术毕到中等量唤醒指令加轻拍肩膀唤醒)、应答时间(术毕到能自报姓名或生日)、自如活动时间(术毕到自行由卧位改为坐位)、复苏区驻留时间(术毕到Steward 评分≥4 分)。
1.4 统计学方法
采用SPSS 19.0 对所得数据进行统计分析,服从正态分布计量资料以均数±标准差(±s)表示,组间比较采用独立样本t 检验,组内比较采用重复测量方差分析。服从偏态分布计量资料以中位数(四分位数间距)[M(Q)]表示,组间比较采用秩和检验。计数资料以例数或百分比表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术中麻醉药物用量比较
利多卡因组丙泊酚诱导剂量和总量显著低于对照组,差异有统计学意义(P<0.05)。两组患者丙泊酚追加剂量及舒芬太尼用量比较,差异无统计学意义(P<0.05)。见表2。
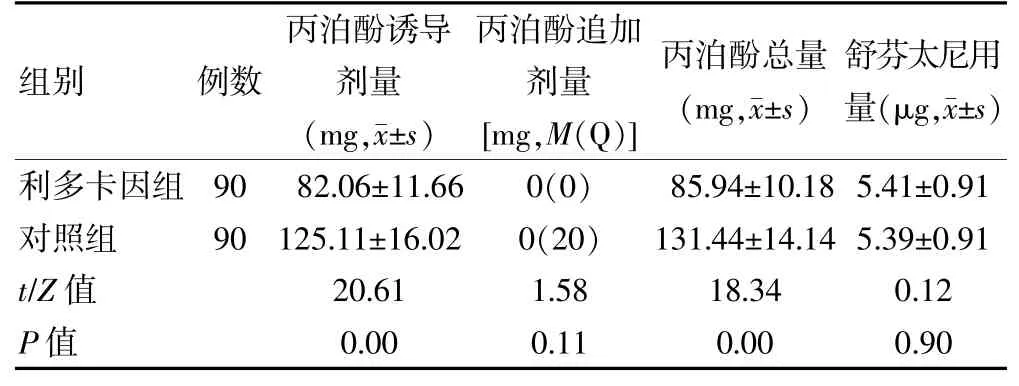
表2 两组患者术中麻醉药物用量比较
2.2 两组患者围术期生命体征比较
两组患者T0时点MAP、HR、SpO2比较,差异无统计学意义(P>0.05)。两组患者不同时间点MAP、HR比较,差异有统计学意义(P<0.05)。HR 和SpO2在时间与组间存在交互作用(P<0.05)。与T0时点比较,两组患者T1、T2、T3时点MAP、HR 均明显下降,差异有统计学意义(P<0.05)。利多卡因组T1时点MAP高于对照组,T1、T2时点SpO2高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者围术期生命体征比较(±s)
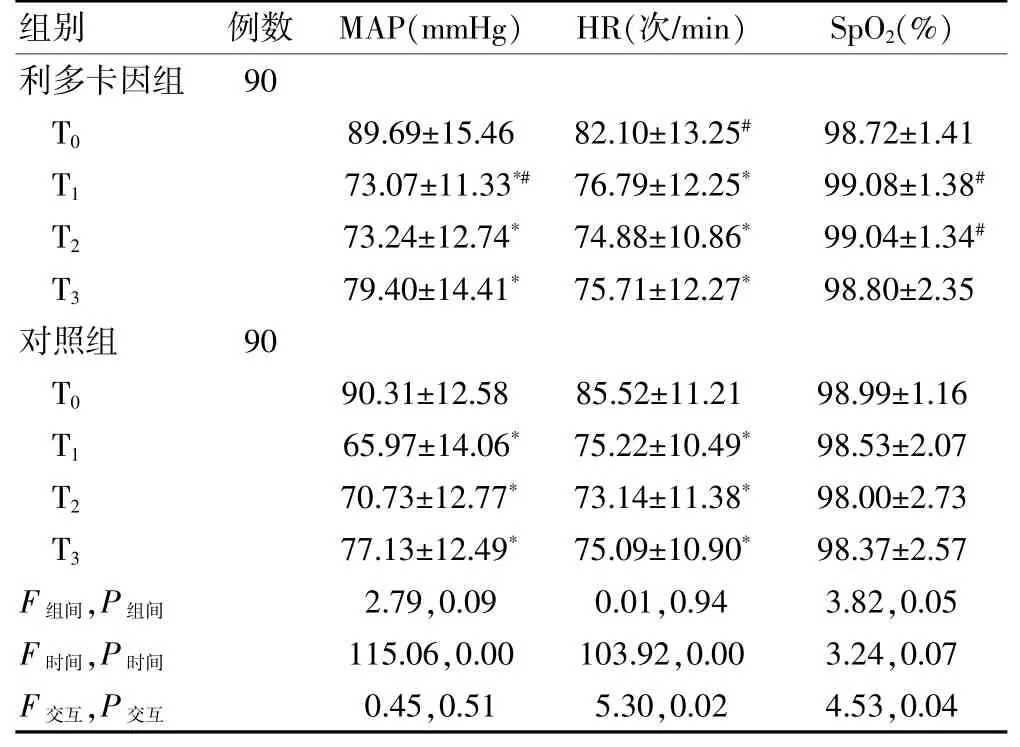
表3 两组患者围术期生命体征比较(±s)
注:与本组T0比较,*P<0.05;与同期对照组比较,#P<0.05。MAP:平均动脉压;HR:心率;SpO2:脉搏氧饱和度。1 mmHg=0.133 kPa
2.3 两组患者术中不良事件发生情况比较
利多卡因组低血压发生率低于对照组,差异有统计学意义(P<0.05)。体动、心动过缓和呼吸抑制发生率比较,差异无统计学意义(P>0.05)。无患者发生局麻药中毒反应。见表4。
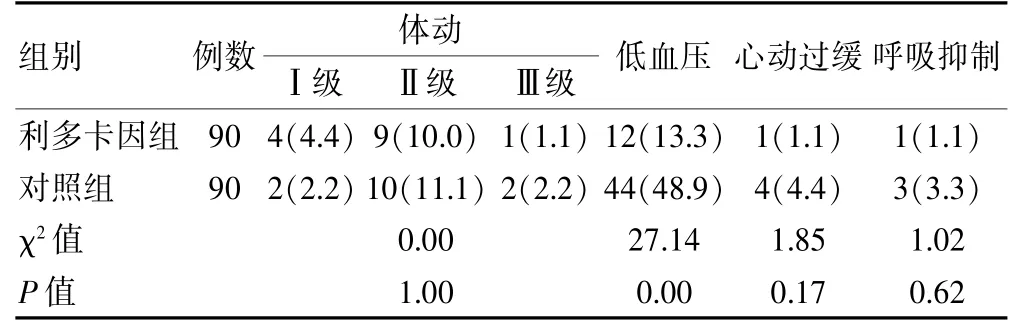
表4 两组患者术中不良事件发生情况比较[例(%)]
2.4 两组患者术后恢复情况比较
与对照组比较,利多卡因组术后苏醒时间、应答时间、自如活动时间明显缩短,差异有统计学意义(P<0.05)。两组恢复区驻留时间比较,差异无统计学意义(P>0.05)。见表5。
表5 两组患者术后恢复情况比较(min,±s)
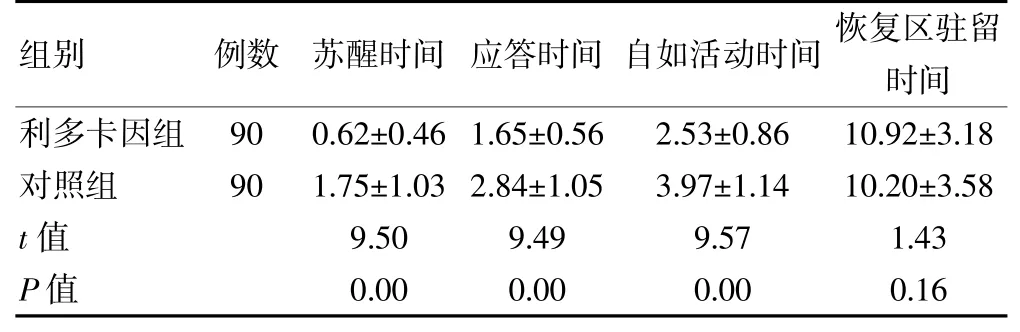
表5 两组患者术后恢复情况比较(min,±s)
3 讨论
利多卡因作为选择性Na+通道抑制剂,是临床上常用的局部麻醉药和抗室性心律失常药。近年来,随着对利多卡因临床药理机制的进一步研究,发现在围术期应用日益广泛,已成为麻醉领域研究的新热点[9-13]。根据利多卡因的药效动力学特点,单次静脉注射剂量为1.5 mg/kg 时,丙泊酚Cp50 减少42%;当剂量超过2 mg/kg 时,血药浓度超过5 μg/mL 的安全界限,易发生局麻药中毒反应[14]。因此,本研究静脉注射利多卡因的剂量选为1.5 mg/kg。
本研究结果显示,在无痛胃镜检查中,麻醉诱导前静脉注射2%利多卡因1.5 mg/kg 可以减少34%的丙泊酚诱导剂量和总量,且术中体动的发生率并未增加。Kelsaka 等[15]也得出了相似结论,静脉注射利多卡因可以减少全麻患者丙泊酚的诱导剂量。Forster 等[3]研究无痛结肠镜检查,通过丙泊酚诱导后静脉给予2%利多卡因负荷剂量1.5 mg/kg,随后以4 mg/(kg·h)的速度持续输注至术毕,发现丙泊酚的维持剂量减少50%。关于利多卡因减少全麻药物用量的具体机制目前尚不明确。有研究显示[16-17],短时间内快速静脉注射利多卡因,术中患者脑电双频指数(BIS)值可降至0,提示大脑皮质被广泛抑制。因此,推测利多卡因和全麻药物存在中枢神经系统的协同作用。相关研究显示[18],利多卡因除能阻滞可兴奋细胞膜上电压门控的Na+通道外,还可抑制中枢神经系统抑制性神经递质γ-氨基丁酸的再摄取,增强其诱导的Cl-内流,使神经元细胞膜发生超极化,从而降低神经元细胞的兴奋性。
低血压和呼吸抑制是无痛胃镜检查中最常见的不良事件[19]。德国一项研究[20]分析了ASAⅡ级、复合阿片类药物的深度镇静是ASAⅠ~Ⅱ级低危患者在无痛胃肠镜检查中发生心肺不良事件的危险因素。本研究结果显示,静脉注射2%利多卡因1.5 mg/kg 降低了低血压的发生率,且无局麻药中毒反应发生。分析原因,静脉注射利多卡因通过减少丙泊酚用量,降低镇静深度,来减少心肺不良事件的发生。此外,缩短了术后苏醒时间、应答时间、自如活动时间,并促进术后恢复。
综上所述,静脉注射2%利多卡因1.5 mg/kg 运用于无痛胃镜检查中,可以减少丙泊酚用量、稳定血流动力学、加速术后恢复,且不增加术中体动和局麻药中毒反应的发生率。
