瘢痕子宫再次妊娠的高龄产妇经阴道分娩的安全性和可行性分析
2019-03-04张媛媛辛辉
张媛媛,辛辉
随着国家二胎政策的调整,一部分家庭倾向于要“两个孩子”,导致瘢痕子宫再妊娠的高龄产妇呈逐年上升趋势。高龄产妇由于年龄的原因致使生殖器官功能衰退,子宫收缩能力下降,从而增加了分娩风险[1]。作为特殊人群的高龄产妇,如果首次妊娠结局为剖宫产,再次妊娠足月分娩时的方式选择成为产科医生关注的重点。世界卫生组织设定的剖宫产率警戒线为15%,而近年来国内各区域的平均剖宫产率>40%,甚至部分地区超过70%[2]。笔者回顾性分析和总结100例瘢痕子宫高龄产妇的临床资料,探讨瘢痕子宫高龄产妇经阴道分娩的安全性及可行性,为临床提供参考,以提高产科质量安全。
1 资料与方法
1.1一般资料选取2016年2月1日至2017年8月1日在安徽医科大学附属宿州医院产科住院的瘢痕子宫二孩高龄产妇(大于35岁)100例,分为3组,剖宫产组 ( elective repeat cesarean delivery,ERCD) 50 例、阴道分娩组( vaginal birth after cesarean, VBAC ) 32例、阴道试产失败组( trial of labor after cesarean,TOLAC) 18例。再次妊娠距上次剖宫产时间为2~12年。入选标准:①无相关并发症的健康待产妇;②胎儿均为单胎足月妊娠;③首次剖宫产术式均为子宫下段横切口术后无感染;④瘢痕子宫均由首次剖宫产造成。另选取无瘢痕子宫阴道分娩产妇40例作为对照组。所有入选产妇及其近亲属均签署了知情同意书。各组产妇一般资料差异无统计学意义(P>0.05)。本研究得到了安徽医科大学附属宿州医院医学伦理委员会批准。
1.2阴道试产①高龄(大于35岁)首次妊娠结局为剖宫产的产妇;②首次剖宫产的时间距本次妊娠≥2年;③无剖宫产手术的指征;④告知风险征得同意并签订知情同意书。凡符合上述条件者并且愿意进行阴道分娩的产妇采取阴道试产,凡不符合者择期行剖宫产。
1.3观察指标观察年龄、孕周、产后出血量、住院费用、新生儿出生体质量、新生儿Apgar评分等指标。
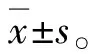
2 结果
2.1一般情况比较采用单因素方差分析,研究对象的年龄(38.74±2.33)岁,年龄范围为36~43岁,孕周(38.13±0.81)周,孕周范围为37~42周。经统计学检验,四组年龄、孕周等一般情况比较均差异无统计学意义(P<0.05)。见表1。
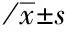
表1 四组产妇年龄及孕周比较
注:ERCD为剖宫产组,VBAC为阴道分娩组,TOLAC为阴道试产失败组
2.2住院时间、费用及产后出血量的比较采用单因素方差分析对研究对象的住院时间、费用及产后出血量的进行统计学检验,组间两两比较采用LSD法。分析结果见表2。由结果可知,住院时间、费用及产后出血量等三指标在四组间的整体差异有统计学意义(P<0.05)。进一步两两比较可知,TOLAC组分别与VBAC组、对照组差异有统计学意义(P<0.05),ERCD组分别与VBAC组、对照组差异有统计学意义(P<0.05),可认为ERCD组、TOLAC组的住院时间、费用及产后出血量分别高于VBAC组、对照组。见表2。
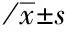
表2 四组产妇住院时间、费用及产后出血量比较
注:与ERCD组比较,aP<0.05,与TOLAC组比较,bP<0.05;ERCD为剖宫产组,VBAC为阴道分娩组,TOLAC为阴道试产失败组
2.3新生儿情况比较采用单因素方差分析,新生儿出生体质量、新生儿Apgar评分在四组间均差异无统计学意义(P<0.05)。见表3。
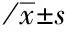
表3 新生儿出生体质量、新生儿Apgar评分比较
注:ERCD为剖宫产组,VBAC为阴道分娩组,TOLAC为阴道试产失败组
3 讨论
随着现代产科医疗技术水平的飞速发展及不断提高,使剖宫产术以其快速、无痛、安全的优势得到了大多数产妇的青睐,许多产妇在第一次妊娠便选择了剖宫产。但据相关临床研究表明剖宫产术后母婴并发症的发生概率多要高于阴道分娩者,并且剖宫产后容易形成瘢痕子宫 ,会对产妇造成较为不利的影响[3]。传统观念认为,一次剖宫产次次剖宫产,这种说法十分片面且没有详实的科学依据。阴道分娩,当出现子宫破裂时极易造成极其严重的后果。因此从医生及产妇两方面考虑,瘢痕子宫产妇多采用再次剖宫术终止妊娠[4]。高龄产妇一般是指35周岁以上的产妇,高龄产妇发生妊娠合并症的概率远远大于非高龄产妇[5]。高龄产妇二次妊娠后分娩前多会对相关知识进行了解,查阅相关资料,在具体分娩方式的选择上多有自己的主见[6]。剖宫产后再次分娩方式的选择一直是产科医生所争论的话题,主要是受子宫瘢痕愈合情况决定。产科医生较多考虑是瘢痕子宫能否承受生产过程来自宫腔的压力及瘢痕子宫发生破裂的风险会严重影响母婴安全。为规避一定的风险,当前我国基层医院中许多医护人员会把瘢痕子宫做为剖宫产的指征,造成的原因大致以下几点:(1)产妇及家属的考虑 ;(2)医护人员对可能出现的不良妊娠结局的担心;(3)基层医院诸如设备落后、手术医师经验不足及技术水平欠缺;(4)残酷的医疗大环境及日益恶化的医患矛盾 ,诸多因素让临床工作者们为避免生产过程中出现风险而选择剖宫产。
由于医疗技术及护理技术的快速发展和逐渐完善,致使子宫切口的愈合程度较前大大改善,尤其各种监护手段的实施应用,为瘢痕子宫高龄产妇经阴道分娩提供了极大的安全保障。现阶段由于医护工作者对剖宫产再妊娠分娩研究的逐步认识,越来越多的学者更加倾向阴道分娩。国内外近年文献报道[7-9]瘢痕子宫再次妊娠经阴道分娩产妇的成功率在60%~80%以上。我们的研究结果显示瘢痕子宫阴道试产孕妇中,阴道分娩成功率64%,与国内外相关研究基本相吻合,试产失败的18例产妇转行急诊剖宫产。失败原因:临产后出现产程进展不顺利2例,胎儿窘迫4例,产前出血3例,宫缩乏力3例, 无法忍受疼痛要求剖宫产6例。本次研究提示瘢痕子宫成功经阴道分娩的产妇无论在产时产后出血量、新生儿Apgar评分及住院天数上和对照组对比差异无统计学意义。可明确说明瘢痕子宫阴道分娩是完全安全可行的。瘢痕子宫再次妊娠时子宫破裂虽很少发生,但是随着产妇孕周的增加,宫腔内的压力也逐渐增大,子宫下段逐渐变薄,若子宫肌层厚薄不均,不连续甚至缺损,则可导致子宫破裂,出现严重后果,直接威胁母儿安全[10]。目前对瘢痕厚度预测子宫破裂的意义存在一定的分歧, Uharcek 等[11]认为子宫瘢痕厚度<2.5 mm是子宫破裂的高危因素,也有学者认为能安全经阴道分娩的子宫瘢痕厚度应该>3 mm[12],但是在B超测量瘢痕厚度时应考虑应产妇膀胱的充盈度、羊水量、胎儿胎动及操作者的技术等原因,所导致的厚度难以得到准确测量,所以在B超检查时观察瘢痕部位的连续性,如连续性有中断,需考虑有瘢痕破裂的可能。相关报道[13]显示瘢痕子宫再次妊娠经阴道分娩者约有2%的机率发生子宫破裂。虽然本次研究中所有病例未发生瘢痕子宫破裂现象,考虑为样本量较小的缘故,因此仍需严格掌握阴道试产的适应证及禁忌证选择合理的分娩方式。有学者认为,瘢痕子宫在分娩过程中,不能承受分娩过程,很容易出现宫缩乏力、子宫破裂等情况[14]。但也有学者发现,剖宫产产妇再次妊娠后,子宫瘢痕的恢复情况非常理想,加强对产妇剖宫产指征的监控,则可以选择阴道试产[15]。在瘢痕子宫产妇再次妊娠分娩方式的选择上,需要我们进行认真仔细的进行全方位多角度地综合考虑将各种影响因素及手术风险考虑在内[16]。加强对临床上没有剖宫产指征却选择剖宫产产妇教育工作,让其认识到剖宫产存在一定的风险和术后相关并发症的发生。瘢痕子宫再次妊娠的产妇选择阴道试产的关键问题是如何提高阴道试产的成功率,这就要求产科医生严格掌握阴道分娩的适应证和禁忌证,对瘢痕子宫产妇能否阴道分娩作出较准确的判断[17]。在瘢痕子宫产妇生产的过程中,医护人员需严密观察产妇的各项生命指征,一旦发现问题要及时处理。在高龄瘢痕子宫产妇经阴道试产者的选择上本次研究总结我们自身经验及相关文献分析做出如下总结:(1)拒绝2 次及以上剖宫产史的孕妇阴道试产;(2)选择剖宫产术后2~3年的产妇,因术后2~3年剖宫产切口愈合最佳[18];(3)双层连续缝合以降低子宫破裂的风险。
病人具有知情同意及选择权,应以尊重病人的意见为第一位,我们认为在充分尊重产妇意见的前提下,当高龄瘢痕子宫产妇再次妊娠时,应根据其子宫瘢痕的恢复情况选择安全合理的分娩方式。经多方文献分析及自身经验证实当高龄瘢痕子宫产妇身体条件和各项指标满足阴道分娩要求时可采取阴道试产,该方式具有一定的安全可行性,不仅能避免手术的痛苦和创伤,还能进一步有效的降低剖宫手术风险。临床工作者在试产过程中严密监测产程进展及胎儿状况,及时妥善的处理好各种突发异常情况,以提升阴道分娩的成功率,保证母婴安全。
