轴向载荷分担比指导外固定器动力化的临床应用
2019-02-26曹海鲲赵远航马继海张宁宁葛启航万春友
雍 炜,曹海鲲,赵远航,马继海,刘 钊,张宁宁,葛启航,万春友
胫腓骨骨干骨折临床多见,多由高能量暴力所致,常合并严重的软组织损伤,伴发高感染率,常出现骨折延迟愈合,甚至不愈合[1]。胫骨骨干解剖特点决定其血运差,由于其骨骼结构及功能的特殊性,导致骨折的愈合时间长[2]。故缩短骨折愈合时间对减少患者的花费,尽快恢复患者的劳动能力具有积极的作用。外固定器具有创伤小、术后可调、手术时间短、弹性固定利于术后快速康复,在软组织条件差、畸形矫正等情况下越来越普遍地应用于临床[3]。但外固定器占据空间大,给患者生活带来极大不便,同时固定时间越长,针道感染、针道松动、固定针断裂等风险越大[4],且快节奏的生活要求加速骨折愈合。钢板内固定无动力化加速骨折愈合的优势。髓内钉虽可动力化加速骨折愈合,但需再次手术,外固定无需再次手术即可行轴向动力化。外固定器轴向载荷分担比在不增加患者经济压力及痛苦的情况下指导外固定器轴向动力化,可加速患者骨折的愈合进程。本课题组前期研究结果表明,当轴向载荷分担比为5%~10%时,去除轴向固定,患者扶拐活动30 min可促进骨折愈合[5]。鉴于此,本研究在前期基础上再次改进,当轴向载荷分担比<10%时行外固定器轴向动力化,已获得较好疗效。现报道如下。
1 资料与方法
1.1 一般资料 选取2017年2月~2017年12月于天津医院采用外固定器进行治疗的100例胫腓骨骨干骨折患者为研究对象,将100例患者随机分为观察组(在轴向载荷力学分担比指导下行外固定器轴向动力化)50例和对照组(未动力化治疗组)50例。观察组中,男性患者45例,女性患者5例,年龄14~77岁,平均年龄(43.2±14.8)岁。骨折至手术时间1~33 d,平均(9.5±5.9)d。按照AO/ASIF分型:A1+B1型15例,B2型4例,A3+B3+C型21例,A2型10例;闭合骨折5例(IC1型3例,IC3型1例,IC4型1例),开放骨折45例(Gustilo分型:Ⅰ型:13例,Ⅱ型:22例,ⅢA型:8例,ⅢB型:2例)。致伤原因:车祸致伤33例,摔落致伤10例,其他原因致伤7例。对照组中,男性患者 42例,女性患者8例,年龄16~78岁,平均年龄(44.1±15.2)岁。骨折至手术时间1~36 d,平均(9.0±5.6)d。按照AO/ASIF分型[6]:A1+B1型16例,B2型5例,A3+B3+C型20例,A2型9例;闭合骨折6例(IC1型4例,IC3型1例,IC4型1例),开放骨折44例(Gustilo分型:Ⅰ型:13例,Ⅱ型:23例,ⅢA型:7例,ⅢB型:1例)。致伤原因:车祸致伤33例,摔落致伤8例,其他原因致伤9例。将2组胫腓骨骨干骨折患者性别构成、平均年龄,骨折至手术时间、AO/ASIF分型、Gustilo分型及致伤原因构成等方面进行比较,P均>0.05,差异均无统计学意义,因此认为两组患者之间具有可比性。
1.2 纳入标准 (1)胫腓骨骨干骨折,采用外固定支架治疗的患者;(2)患者同意行轴向力学分担比测试,并签署知情同意书;(3)能配合医生完成轴向力学分担比测试;(4)能配合完成临床随访观察。
1.3 排除标准 (1)不符合纳入标准;(2)合并严重内科疾病;(3)不能独自站立;(4)不配合功能锻炼。
1.4 治疗方法 对照组按照常规外固定治疗方法进行干预,因腓骨断裂位置均较高,均不行固定处理,外固定器固定后,将其进行静力性固定处理,骨折达到临床愈合标准后,松开外固定连接杆,正常生活2周后复查,骨折处无变形及查体无异常活动和纵向叩击痛则拆除外固定器,若骨折处发生形变或查体有异常活动及纵向叩击痛则恢复连接杆原刻度继续外固定治疗直至下次复查满足要求后拆除外固定,待针孔愈合后用夹板保护3~4周。观察组X线片示:骨折处有连续性骨痂形成,轴向载荷力学分担比测量<10%时行外固定器轴向动力化处理[5],当外固定器轴向载荷力学分担比<5%,达到骨折临床愈合标准后,完全拆除外固定连接杆正常生活2周,骨折处无形变,无纵向叩击痛,拆除外固定器,针孔愈合后用夹板保护3~4周。
1.5 力学分担比测试方法 根据AO原则,在软骨痂形成末期,其产生的稳定性足以对抗短缩畸形,但骨折端的成角仍可发生[6],故在外固定后,经正侧位X线片复查,当骨折断端有连续性骨痂连接时,即可行外固定器轴向力学分担比测量[7]。测试时将3个拉压力传感器(图1)通过外固定环均等安装于小腿四周(图2)[8-9],以红外线连接电脑并打开配套测试程序,勾选与拉压力测试头相对应的3个测试通道。患肢踩在重力秤上身体逐渐倾斜踩其自身体重的40%、50%、60%,稳定后记录拉压传感器数值,此数值是三个拉压传感器压力的总和(图3)。传感器连接过程中需保持远近端两个环的平行,以避免其他方向的力对传感器的影响,环不平行可用角度校正器校正,若为单臂等无环结构可在无张力条件下改为环结构再行测试。最后根据公式计算患者外固定器轴向载荷力学分担比,公式:(传感器总测试值—传感器初试值)/踩的重量(kg)×100%[10],将三次不同负重情况下的测量结果取平均值,即是外固定器所承受力学分担比。患者站立踩秤过程中尽量避免波动产生冲量以减少误差,站立踩秤时应使测试患肢与地面保持垂直以减少轴向骨痂刚度测量的误差,测量时允许患者扶助行器等保持平衡防止跌倒等意外发生。为减少误差,多次测量应保证每次测量均与第一次测量传感器连接方式一致。

图1 拉压传感器、电源、红外线发射器
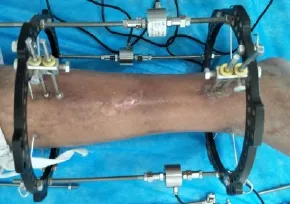
图2 于外固定器骨折远近端连接拉压传感器

图3 拉压传感器软件测试显示界面
1.6 动力化方法 在骨折间接愈合或二期愈合过程中,断端间的相对微动可以刺激骨痂形成,加速骨折的愈合[11]。实验和临床观察显示,骨折端纵向微动产生的压力可以促进骨的生长[12-13],而骨折端在旋转和剪切应力下的微动对骨折愈合是不利的[14-15]。故外固定器轴向动力化促进骨折愈合是安全有效的。
1.7 统计学方法 采用IBM SPSS 19.0统计学软件进行分析。两组间计量资料以表示,两组间计量资料正态性检验用W检验可知,两组间符合正态分布,两组间方差齐性检验用F检验可知,两组间方差齐,组间比较采用独立样本t检验,α=0.05,以P<0.05具有统计学意义。
2 结果
所有患者均获随访,随访时间4~12个月,平均6.5个月。治疗期间两组患者均未出现外固定针断裂、松动,骨折移位及再骨折等并发症。观察组除外1例骨搬移患者,其余49例患者外固定术后(15.9±3.9)周,外固定轴向载荷分担比<10%,轴向动力化外固定器(6.5±2.8)周,再次测试外固定器轴向载荷分担比<5%,拆除外固定器连接杆,正常生活2周后,骨折处无形变、无纵向叩击痛后,给予拆除外固定,外固定器固定时间为(24.4±4.7)周。对照组50例患者根据骨折临床愈合标准及医师经验拆除外固定器,拆除前先拆除外固定器连接杆,正常生活2周后,骨折处无形变、无纵向叩击痛后,再行拆除外固定器,外固定器固定时间为(29.3±5.6)周。观察组外固定器固定时间(24.4±4.7)周较对照组使用时间(29.3±5.6)周明显缩短,差异具有统计学意义(t=4.70,P<0.05)。两组患者在治疗期间针道感染、针道松动、固定针断裂、再骨折、足下垂、肌力减退等并发症无统计学差异(P>0.05)。两组患者拆除外固定器后随访8周,下肢完全负重,恢复正常生活,均无再骨折发生。1例骨搬移患者第一次测试结果<5%,影像观察可见骨折断端连接(图4a,b),在拆除外固定器连接杆观察期间,拆除1 d后X线片复查显示:骨折断端移位(图4c,d),可能存在截骨端硬化影响轴向载荷力学分担比测量数值,给予按拆除前数值恢复原骨折对位对线关系,Taylor结构改为Ilizarov结构行轴向加压再动力化继续固定治疗,现已基本愈合(图4e,f)。

图4 患者拆除小腿远端连接杆前X线片(a,b);患者准备行力学测试(c);患者拆除小腿远端连接杆1天后断端移位X线片(d,e);患者按原数值恢复骨折对位对线后,拆除近端固定环,远端Taylor结构改为Ilizarov结构轴向加压再动力化后X线片(f,g);Taylor结构改为Ilizarov结构图(h);愈合后取出内外固定(i,j)
3 讨论
随着高能量复杂创伤的日益增多以及外固定技术的逐渐成熟,结合其具有微创、便于护理、不限制关节活动、可辅助关节早期功能锻炼等优点,骨外固定器逐渐受到重视并成为创伤中心必备的骨科器械,尤其是牵张成骨技术在肢体延长、关节矫形方便具有无可替代的作用[16]。对于外固定器拆除问题,我们遵循的原则是宁可晚拆1个月,也不早拆1天[17]。由于外固定器存在固定针松动与切割、针道炎性反应等不足之处,再加上佩戴给患者带来诸多不便及心理压力,Terjesen和Benum[18]采用外固定器对兔胫骨截骨后骨折进行固定,结果证实外固定器固定时间与应力遮挡作用成正比关系。因此,外固定器的拆除不是越晚越好,安全且尽可能早的拆除外固定器解除患者痛苦是临床医生面临的一个重要问题。目前,医生通常根据患者临床表现及X线片判断外固定器的拆除时间,但以上方法存在个人主观因素,受个人临床经验影响很大,拆除外固定器时间不是客观、量化的评判,且骨折愈合后期不能得到轴向力学刺激,导致外固定器拆除时间延长。因此,轴向载荷分担比测量用于骨痂刚度的判定指导外固定器轴向动力化加速骨折愈合进程具有深远意义。轴向载荷分担比测量不增加患者痛苦及花费,无需手术,安全性高,也无放射性暴露,简单易操作,是一种可以为外固定器动力化提供力学数据支持的方法。但测量过程中存在肌肉收缩对外固定器与骨骼轴向载荷力学分担比影响,此影响将会产生较大误差,文献中报道的坐立位测量[8]也无法避免此影响,这可能是导致此测量方法报道无后续研究报道的一个关键因素。目前,我们团队为减少测量误差正进行测量方法的设计与改进。减少肌肉收缩对测量误差的影响,可采用安装传感器于外固定环直接进行外固定器轴向载荷分担比测量,但此方法需保证传感器连接杆与小腿骨干的平行,西安红会医院乔峰团队设计的外固定器通过计算机先设计计算骨折复位数据再安装外固定器,此外固定器可保证传感器连接杆与小腿骨干的平行,运用此外固定器行力学分担比测量将极大的减少肌肉收缩产生的误差。为扩大分担比测量在外固定器类型中的使用范围,可采用矫正远端固定环使其与小腿骨干垂直来保证测量的准确性,但矫正过程繁琐不利于推广,故设计一款万向矫正器以简化矫正过程是当务之急。若此矫正器设计出,将可实现传感器在术中安装于外固定环,术后可实现骨折愈合情况的动态监测,将数字骨科推向新高度。
综上述,外固定器轴向载荷分担比力学测试指导外固定轴向动力化可以加速骨折愈合进程,缩短骨折愈合时间,尽快恢复骨骼的结构和功能。
