阴道分娩会阴侧切伤口愈合的影响因素及护理对策
2019-02-20
阴道自然分娩过程中行会阴侧切旨在防止会阴撕裂,缩短第二产程,缩短胎儿在阴道中压迫及缺氧的时间,预防胎儿引发颅内出血[1]。会阴切口受到恶露及粪便污染,如果护理不当,预防欠佳,会引起切口感染,引发一系列并发症,影响产妇康复[2]。侧切不是阴道分娩常规操作,必要时才行侧切术,是产科医生权衡利弊、充分考虑母婴健康而做出的决定。本院近些年对影响产妇阴道分娩会阴侧切口愈合的因素展开探究,发现影响因素较多,合并基础疾病,术抗生素预防、侧切术角度(改良法)、产程中阴道检查次数、缝合操作不佳、产褥期护理不当均可能是危险因素。本研究通过研讨产生愈合不良危险因素针对愈合不良危险因素展开综合护理,有效改善产妇切口愈合情况,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年7月—2018年2月我院妇产科收治的经阴道分娩并行会阴侧切的385例产妇作为研究资料,年龄21~33岁,平均(26.4±1.3)岁。孕周35~41周,均为初产妇。体质量52~73 kg。会阴侧切原因:因胎儿宫内窘迫289例;因宫缩乏力39例;因胎儿巨大44例;早产儿13例。术后观察切口愈合情况,385例会阴侧切产妇中,351例正常愈合,34例愈合不良。
1.2 研究方法
比较正常愈合和愈合不良产妇年龄、孕周、合并基础疾病(糖尿病、妊娠期高血压等)、术前抗生素预防、侧切术角度、产程中阴道检查次数、缝合操作不佳、 产褥期护理不当等因素水平差异,并经Logistic分析,得到影响会阴侧切伤口愈合不良的危险因素。结合侧切愈合不良危险因素提出相应的临床护理措施。
1.3 统计学方法
本研究数据采用SPSS20.0分析,计数资料以百分率(n,%)表示,组间相较行χ2检验,计量资料(±s)表示,组间相较行t检验,独立危险因素分析采用Logistic回归方程检验,均设置检验水准α=0.05,以P<0.05表示差异具有统计学意义。
2 结果
本组385例阴道分娩产妇100%行会阴侧切术,其中351例(91.17%)术后正常愈合,34例(8.83%)愈合不良。34例愈合不良患者中,19例切口感染(55.88%)、9例脂肪液化(26.47%),6例切口裂开(17.65%)。
2.1 两组临床资料比较
两组产妇年龄、孕周均无统计学差异(P>0.05),正常愈合组合并基础疾病、缝合操作不佳、产褥期护理不当比例、产程中阴道检查次数均低于愈合不良组;术前抗生素预防、侧切术角度(改良法)比例高于愈合不良组,差异均具有统计学意义(P<0.05),见表1。
2.2 阴道分娩会阴侧切口愈合不良的Logistic回归分析
以合并基础疾病,术抗生素预防、侧切术角度(改良法)、产程中阴道检查次数、缝合操作不佳、产褥期护理不当作为自变量,是否发生切口不良为因变量作Logistic分析,结果显示:合并基础疾病,术抗生素预防、侧切术角度(改良法)、产程中阴道检查次数、缝合操作不佳、产褥期护理不当均为会阴侧切口愈合不良的影响因素(P<0.05),见表2。
3 护理对策
3.1 控制好血糖、血压
对于合并有高血压、糖尿病的产妇,在分娩前加强血糖、血压的控制,根据患者的病情遵医嘱药物治疗或给予合理运动、饮食干预,在确保分娩的基础上,尽量控制或延缓疾病的进展。告知患者合理控制血糖、血压的重要性,让患者意识的良好的血糖、血压水平不仅能够改善母婴预后,而且有利于切口的愈合,提高患者的重视程度。
3.2 预防性使用抗生素
针对产妇的情况必要可预防性使用抗生素,需要向产妇说明使用抗生素的目的,取得产妇的配合。术后一旦出现感染征象尽早使用抗生素治疗。目前治疗切口感染的临床药物的耐药性都较强,所以在选择药物时,做好细菌培养和药敏工作,合理使用抗生素,避免感染加重。
3.3 严格无菌操作
会阴侧切术区与肛门距离较近,极容易发生感染。在围产期进行阴道检查时,应该在严格消毒后进行,尽量一次查清,保证操作规范又迅速。减少检查次数,避免反复检查增加感染的机会。对自然分娩产妇行会阴切开术一定要对切口进行彻底消毒,尤其是对于内诊次数过多及合并有阴道炎的患者,采用0.5%活力碘或0.5%的甲硝唑溶液将切口、切口周围阴道壁及会阴、肛门部的皮肤依次消毒并冲洗干净[3],再逐层缝合。
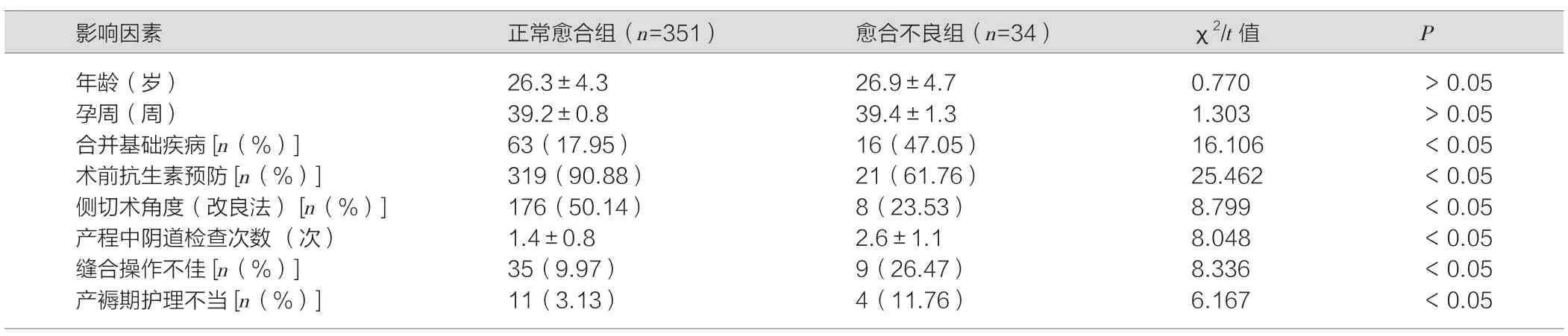
表1 两组临床资料比较
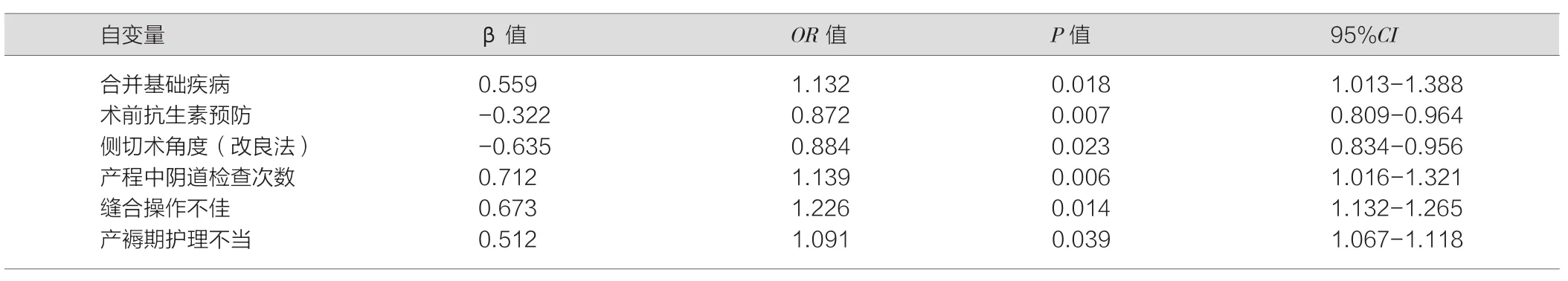
表2 会阴侧切口愈合不良的Logistic回归结果
3.4 规范侧切操作
行会阴侧切操作过程中密切观察产程进展,掌握会阴切开术时机。引导产妇正确运用腹压,顺利娩出胎儿。切开过早容易增加感染率,切开过迟容易导致失去侧切意义[4]。严格掌握切口长度及角度,可在产妇左侧会阴旁开约20°~ 30°处,在2次宫缩间隙时做会阴切开,用纱布加压止血,减少愈合时间。
3.5 正规缝合
定期开展缝合技术的操作培训,加强技术训练,要求熟悉会阴血管分布规律,熟练掌握会阴侧切技术和缝合要领,在征求产妇同意的情况下,可使用0/2高分子材料910制成的“快薇乔”缝线以减低切口感染、裂开率。缝合前,检查切口顶端所在位置和对侧情况,确认无误后,进行分层缝合,正确对合皮肤,争取恢复解剖原状,不留死腔,缝线松紧度适宜,以减少对血液循环的影响,避免组织血肿、坏死及感染的发生。
3.6 加强产褥期护理
(1)加强观察:产后2 h休息,监测产妇生命体征。观察阴道流血及会阴切口愈合状况,检查切口有无红肿、出血,发现异常及时处理。鼓励产妇适时下床活动,增加血液循环。(2)局部护理:引导产妇注意保持会阴清洁,避免尿液、粪便引起切口感染,保持清洁干燥。勤换内裤、卫生护垫,保持会阴部清洁干燥。有学者提出[5],会阴伤口护理对切口愈合具有直接影响,应坚持每天冲洗。拆线前,每天可用1∶1 000 新洁尔灭等消毒液冲洗两次,大便后也要冲洗1 次,并应避免大便等脏物的污染;拆线后,如恶露还没有干净,仍应坚持每天用温开水洗外阴两次[6]。(3)饮食护理:合理搭配饮食,加强营养摄入,增强机体抵抗力。食用牛奶、蛋类、新鲜水果、蔬菜等易消化食物[7]。(4)相关注意事项:保持大便通畅。必要时可服些轻泻剂。采用坐式大便。避免蹲坑时间太长。不宜过多走动[8]。因为拆线后伤口内部尚不牢固,故也不宜进行动作太大的锻炼。
4 讨论
会阴侧切术的目的是预防软产道损伤。在分娩过程中,阴道黏膜、黏膜下方的肌肉尤其是肛门括约肌都有可能撕裂,预防性切开会阴就使得软产道扩大,避免胎头娩出时损伤会阴[9]。这个手术一般由助产士或者产科医师完成,实施侧切后人为地扩大了产道,胎儿娩出更容易,伤口更整齐,这样伤口更加容易对齐和缝合,也避免了伤及肌肉,尤其是避免了伤及肛门括约肌,保护了妇女的身心健康[10-11]。但同时临床观察发现,由于会阴切口解剖部位置特殊,多种因素均可能引起切口愈合不良,影响产妇健康恢复与生活质量[12]。
本研究发现,合并基础疾病,术前抗生素预防、侧切术角度(改良法)、产程中阴道检查次数、缝合操作不佳、产褥期护理不当均为切口愈合不良的影响因素。(1)基础疾病:对于合并有糖尿病的患者由于长期处于高血糖状态,细胞外液渗透压较高,细胞内水分易渗出,容易发生脱水,影响伤口处愈合。而且伤口处处于高血糖状态,也为细菌滋生提供了有利条件,容易发生感染,影响切口愈合。而合并有高血压的患者血液流出相对较多,伤口的持续渗出,这势必会影响伤口的正常愈合。(2)术前抗生素预防:预防性使用抗生素是术后侧切愈合的保护因素,术前应用抗生素能够在一定程度上预防侧切伤口感染的发生,更有利于切口愈合。(3)侧切术角度(改良法):传统的侧切角度会会阴体呈45°~60°,这一角度不仅给缝合带来了一定难度,而且容易造成软产道黏膜、肌肉、评分等组织的撕裂伤。研究报道[13],采用改良式会阴侧切术(20°~30°)能够降低侧切伤口的疼痛程度,促进切口的愈合。(4)产程中阴道检查次数:阴道检查的次数多,可增加感染的风险,加之部分医护人员无菌观念差,极容易诱发感染。(5)缝合不佳:缝合的过程中存在死腔或进展过程反复导致伤口不能完全对合,血液渗出积聚在切口内,形成血肿,可影响伤口的愈合。或缝合时过紧、过密,影响局部血液循环,可导致局部组织缺血,不利于切口的愈合。(6)产褥期护理不当:产后未及时更换护理垫,导致伤口被恶露感染;或夏天炎热不洗澡,排泄物较多等造成感染,影响术口愈合。针对以上影响因素,笔者在此基础上加强产妇综合护理,以期减少侧切伤口愈合的不利因素,促进伤口愈合。
综上所述,临床护理中应结合切口愈合不良影响因素着重展开护理,注重规范操作与细致护理。通过综合护理,有效降低切口愈合不良发生率,缩短愈合时间,提高产妇护理满意度,具有良好的临床推广价值。
