内镜下刻度活检钳在胃肠病变大小测量中的应用效果
2019-02-19陈耀明施杨利周柳柳
陈耀明 王 东 施杨利 周柳柳
(上海市第十人民医院崇明分院消化科,上海市 202157,电子邮箱:yaoming1970@126.com)
随着内镜技术的不断发展,内镜下手术治疗如内镜下黏膜切除术、内镜黏膜下剥离术等凭借其创伤小、恢复快等优势,已成为胃肠道病变尤其是早期胃癌、高级别上皮内瘤变等疾病的重要诊治方法[1-2]。内镜下病灶大小的确定对于疾病诊治及效果评价至关重要,但目前临床主要依靠目测、张钳法或器械尺等进行测量,主观性强,误差较大[3-4]。因此,本研究采用内镜下刻度活检钳对胃肠病变患者的病灶大小进行测量,拟为内镜下诊治胃肠病变提供参考,现报告如下。
1 资料与方法
1.1 临床资料 选择2016年8月至2018年3月我院消化内科收治的260例胃肠病变患者,所有患者均术前经内镜检查或手术病理确诊为胃肠道病变,其中男119例,女141例,年龄32~79(58.1±6.2)岁;病变部位:胃部病变81例,结肠病变104例,直肠病变75例;病变类型:胃溃疡77例,十二指肠溃疡52例,结肠息肉76例,癌症早期30例,癌前病变25例;手术方法:内镜下钳除术79例,内镜下黏膜切除术104例,内镜黏膜下剥离术77例。按照随机数字表法将患者分为观察组和对照组,每组130例。两组患者的年龄、性别、病变部位、病变类型、手术方法等一般资料比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。本研究经医院伦理学委员会审查,患者均签署知情同意书。
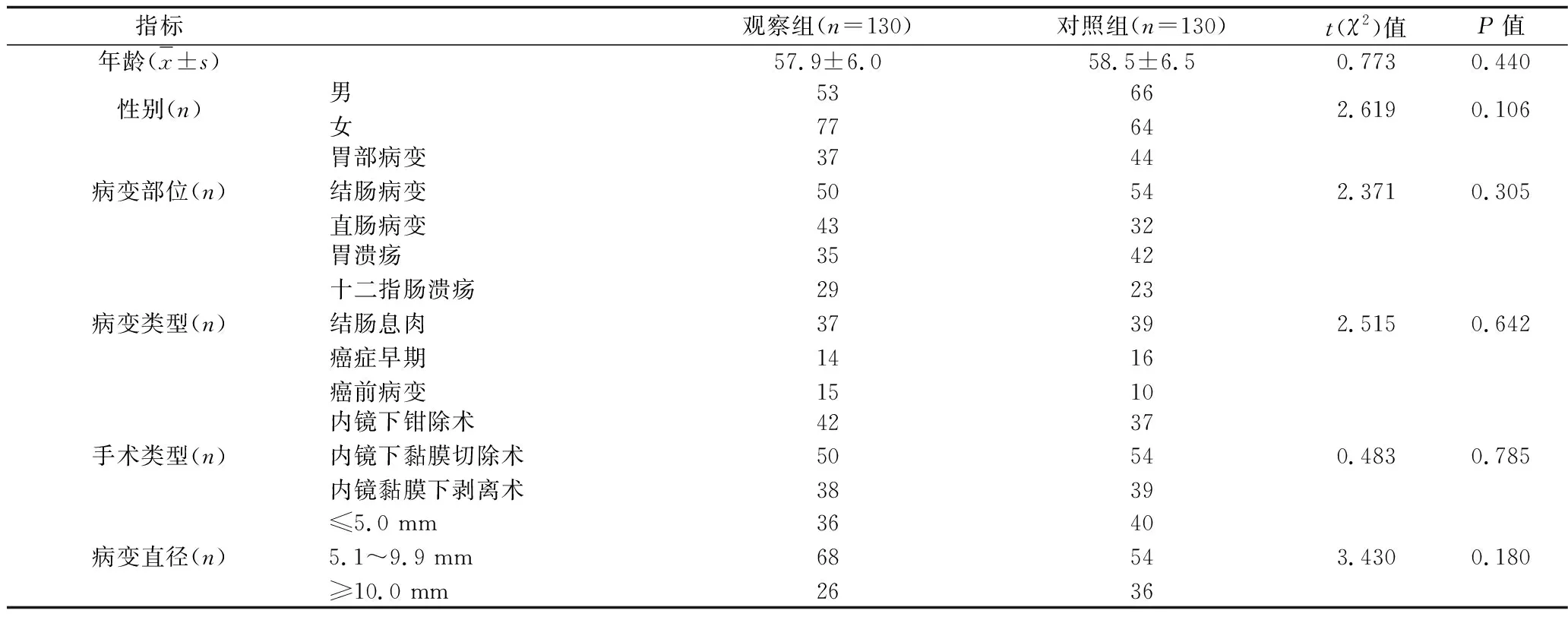
表1 两组患者一般资料比较
1.2 方法
1.2.1 观察组:采用内镜专用的一次性使用刻度活体取样钳(江阴市惠尔医疗器械有限公司,注册证号:苏械注准2014080155,见图1)在直视下测量病灶直径大小。常规内窥镜检查发现胃肠道病灶后,调整内窥镜使病灶置于胃肠道平坦处。从内窥镜钳道置入刻度活检钳,活检钳尽量平行地紧靠病灶,将刻度起始部位对准病灶近端,缓慢退镜至病灶远端,读出刻度数据,即为病灶大小,并照相作为描述病灶报告依据。带蒂息肉还需测量蒂的直径。随后采用内镜下钳除、内镜下黏膜切除术、内镜黏膜下剥离术等方法切除病灶,术后用游标卡尺测量病灶的大小,计算测量差值。
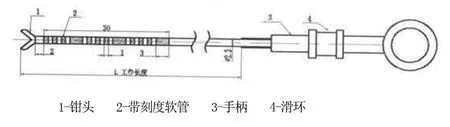
图1 一次性使用刻度活体取样钳
1.2.2 对照组:采用常规目测法测量病灶直径大小。常规内镜检查发现病灶,采用目测法估计病灶直径大小,用内镜下钳除、内镜下黏膜切除术、内镜黏膜下剥离术等方法切除病灶,术后用游标卡尺测量病灶的大小,计算测量差值。
1.3 效果评价 将切除后的病灶以游标卡尺测量大小作为金标准,比较两组对不同类型、不同大小的胃肠病灶测量误差情况。记录两组患者的一次性整块切除率以及出血(术前及术后)、穿孔、感染等并发症发生情况,一次性整块切除指一次性将整个病灶完全剥离并切除。
1.4 统计学分析 采用SPSS 17.0软件进行统计学分析。计数资料以百分率(%)表示,比较采用χ2检验,计量资料以(x±s)表示,比较采用方差分析或配对Student-t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者不同类型疾病的测量误差值比较 观察组胃溃疡、十二指肠溃疡、结肠息肉、癌症早期及癌前病灶的测量误差值均低于对照组(均P<0.05)。见表2。
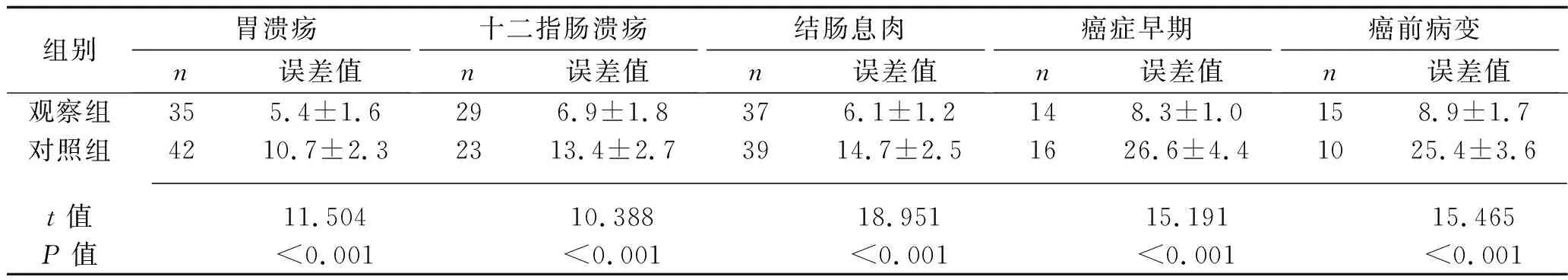
表2 两组不同疾病的病灶测量误差值比较(x±s,mm)
2.2 两组患者不同大小病变的测量误差值比较 病灶直径>5.0 mm时,观察组测量误差值低于对照组(P<0.05),而两组对病灶直径≤5 mm测量的误差值比较,差异无统计学意义(P>0.05)。见表3。
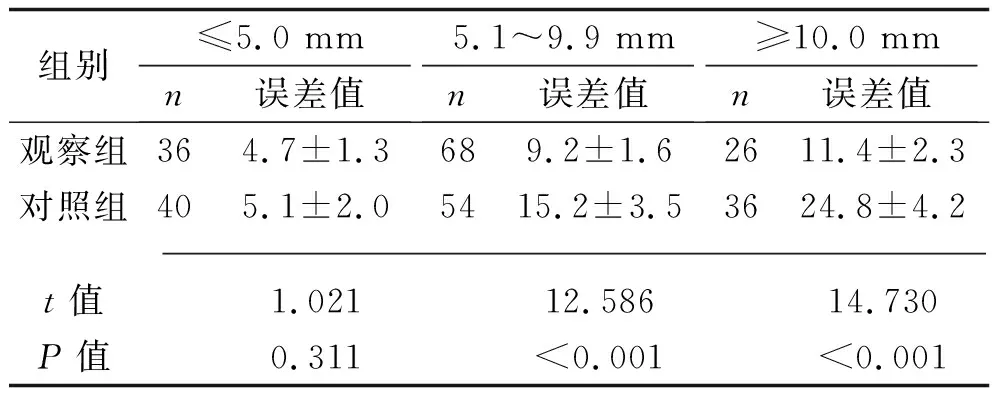
表3 两组患者不同大小病变的测量误差值比较(x±s,mm)
2.3 两组患者一次性整块切除率及并发症发生率比较 观察组一次性整块切除率高于对照组,并发症总发生率低于对照组(均P<0.05)。见表4。
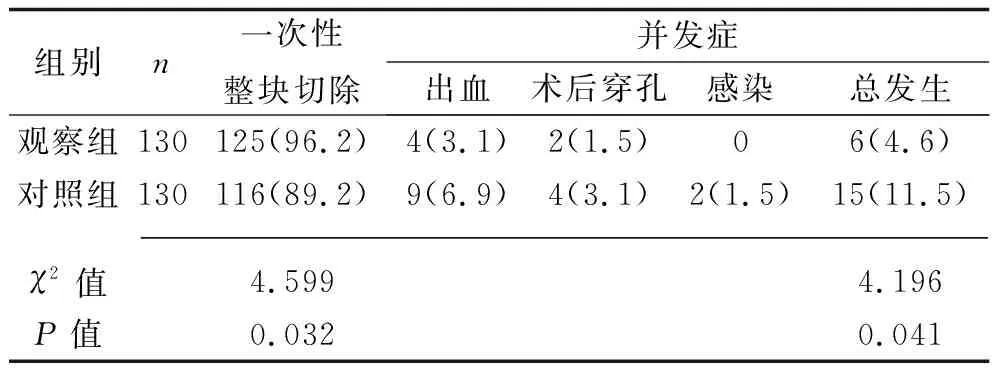
表4 两组患者一次性整块切除及并发症发生率比较[n(%)]
3 讨 论
胃肠道病变的早期诊断、早期治疗是改善预后、提高生存率的关键,而内镜下切除胃肠道病变的风险常常与胃肠道病变的直径密切相关[5-6]。内镜的主要工作原理是通过物理学成像技术显示病变部位,但其大小受内镜探头与病灶之间距离的影响,距离越近,则病灶显示越大,反之亦然[7]。因此,监视器所呈现的病变并非其实际大小。目前临床上往往依靠术者的经验对胃肠道病变的大小进行判断,导致评估结果存在较大差异。有研究指出[8-10],即使是经验丰富的内镜专家使用目测法或活检钳法所测量的病灶大小结果与初学者比较,并无明显差异(P>0.05)。由此可见,对于传统的内镜测量技术,提高技术熟练程度并不会对测量的结果产生有利影响。故探寻一种准确测量内镜下胃肠病变大小的工具和设备是临床亟待解决的问题。
内镜下刻度活检钳作为一个“刻度标志”进行内镜下气管、胃、结直肠病灶直径的测量,极大地提高了病灶组织的测量准确度[11]。本研究结果显示,观察组对胃溃疡、十二指肠溃疡、结肠息肉、癌症早期及癌前病变的测量误差值均小于对照组(均P<0.05);病灶直径>5.0 mm时,观察组测量误差值低于对照组(P<0.05),而两组对直径≤5 mm病灶的测量误差值比较无统计学意义(P>0.05),这与林慧萍等[12]研究结果一致。说明采用内镜下刻度活检钳可有效规避内镜显示导致的视觉误差,明显提高病灶大小测量的准确性,尤其对于直径5 mm以上的较大病灶,其测量准确性优势更为明显,从而可以更准确地指导治疗方案的选择。
本研究结果显示,观察组一次性整块切除率高于对照组,并发症总发生率低于对照组(均P<0.05),说明采用内镜下刻度活检钳可提高一次性整块切除率,从而避免了分块切除所致的病变残留、复发,提高疾病的治疗效果,且病灶大小的准确测量有助于提高操作的精准度,减小手术创伤及并发症的发生[13-14]。值得注意的是,在操作时活检钳刻度必须与病灶平行,避免因成角、垂直读取数据导致的视觉误差。
综上所述,采用内镜下刻度活检钳测量胃肠病灶大小可明显提高测量的准确性,尤其对于直径5 mm以上的较大病灶,其测量准确性更为明显,可提高一次性整块切除率,减少并发症发生,值得临床推广。
