经皮胆道支架联合125I粒子腔内置入
2019-02-19刘会春满忠然
王 勇,刘会春,金 浩,周 磊,庞 青,满忠然
根治性手术是恶性梗阻性黄疸的首选治疗方式。然而,由于该病早期诊断困难,许多病人确诊时已失去了手术的机会[1-2]。因而,恶性梗阻性黄疸病人的总体预后较差[3]。目前,经皮胆道支架置入术是姑息治疗恶性梗阻性黄疸的常用方法,但支架不能阻止肿瘤生长,病人在术后会出现不同程度的支架狭窄或再梗阻[4]。125I粒子是一种疗效确切的低能放射性粒子。笔者前期文献[5]中已初步研究了经皮胆道支架联合125I粒子腔内置入治疗恶性梗阻性黄疸的临床疗效,且临床初期疗效显著,但未和单纯胆道支架置入术的病人进行对照。本次研究中,笔者将经皮胆道支架联合125I粒子腔内置入治疗和单纯胆道支架置入术进行对照研究,显示其在控制肿瘤生长、延长病人生存时间及支架通畅时间方面要优于单纯经皮胆道支架置入术。现作报道。
1 资料与方法
1.1 一般资料 选择2012年6月至2014年6月符合研究条件且自愿参加本次研究的137例恶性梗阻性黄疸病人行经皮胆道支架置入术,据是否置入125I粒子分为观察组和对照组。纳入标准:(1)经病理或临床诊断为恶性梗阻性黄疸;(2)不可切除或病人不愿手术;(3)首次接受经皮胆道支架置入治疗。排除标准:(1)胆道狭窄等良性病变引起梗阻性黄疸;(2)远处转移;(3)既往因恶性梗阻性黄疸接受过手术、内镜支架置入或化疗等治疗;(4)随访等资料不完整。2组病人之间性别、年龄及梗阻原因等差异均无统计学意义(P>0.05)(见表1),均具有可比性。

表1 2组病人一般资料比较
1.2 治疗方法
1.2.1 操作方法 胆道支架及125I粒子置入方法如笔者前期文献[5]报道:2组病人术前先在B超引导下行经皮肝穿刺胆道引流(PTCD)术。PTCD术后5~7 d,在数字减影血管造影(DSA)下,首先经PTCD管造影,显示胆道狭窄的部位及胆管扩张的情况;然后经PTCD管置入导丝并置换外鞘管,置入单弯造影导管,调整导丝并配合造影导管越过梗阻部位进入十二指肠;进一步造影并测量胆道梗阻段的长度及宽度,选择合适规格的胆道支架并沿导丝植入梗阻部位。然后观察支架扩张情况,如扩张良好,则观察组病人同期行125I粒子置入术;否则使用球囊辅助扩张支架或择期行125I粒子置入术。“P”型管(我科与广州市凌捷医疗器械有限公司共同研发,国家专利号zl.201320851456.x)作为125I粒子的施源器,并根据梗阻的部位、长度,计算125I粒子在“P”型管内的数量及分布,粒子间距0.4~0.6 cm。在导丝引导下将含125I 粒子的“P”型管置入梗阻部位支架腔内,外周固定,从侧腔外接引流袋。
1.2.2 术后处理 2组术后均予以预防感染、保肝、止血、生长抑素等药物使用。术后1 h、12 h查血淀粉酶,术后1周查血生化常规,了解黄疸改善情况;记录24 h胆汁引流量,密切观察病人有无术后并发症发生。若观察数日病人无畏寒发热、腹痛腹胀等症状且外引流量<100 mL/d则夹闭“P”型管或“Y”型管,行单纯内引流。“P”型管一般留置6个月;“Y”型管留置1周,期间间断关闭,待支架完全膨胀且无移位后拔除。
1.2.3 术后随访和观察指标 观察病人术后1个月、3个月血清中总胆红素(TBIL)、直接胆红素(DBIL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)及白蛋白(ALB)水平的变化情况。行DSA胆管造影,了解支架通畅情况及有无粒子移位、脱落,比较术前与术后肝功能指标水平变化情况,术后3个月查CT三维重建,测量肿瘤体积,每月电话随访病人生存情况,死亡病人准确记录生存时间及死亡原因。观察组6个月后拔除、回收施源导管,导管意外脱落要求及时回院检查,回收导管,交核医学科处理,并根据病人及家属意愿决定是否更换粒子继续行腔内置入治疗。
1.3 统计学方法 采用t检验、χ2检验和秩和检验。
2 结果
2.1 2组临床疗效比较 2组病人术前肿瘤最大径比较,差异无统计学意义(P>0.05);而与对照组比较,观察组病人术前有较大的肿瘤最小径,差异有统计学意义(P<0.01);与对照组比较,观察组病人术后3个月肿瘤最大径和最小径均明显较小(P<0.01)(见表2)。2组病人术前血清中TBIL、DBIL、AST及ALB水平差异均无统计学意义(P>0.05),而观察组病人术前ALT水平显著高于对照组(P<0.05); 2组之间术后1个月血清中TBIL、DBIL、ALT、AST及ALB水平差异均无统计学意义(P>0.05);与对照组比较,观察组病人术后3个月血清中上述肝功能指标水平均明显改善(P<0.01)(见表3)。
2.2 2组支架通畅率比较 与对照组比较,观察组病人术后9个月 (46.8% vs 86.7%)、12个月 (17.7% vs 65.3%)及15个月(44.0% vs 8.1%) 支架通畅率明显增加,差异均具有统计学意义(P<0.01)(表4)。
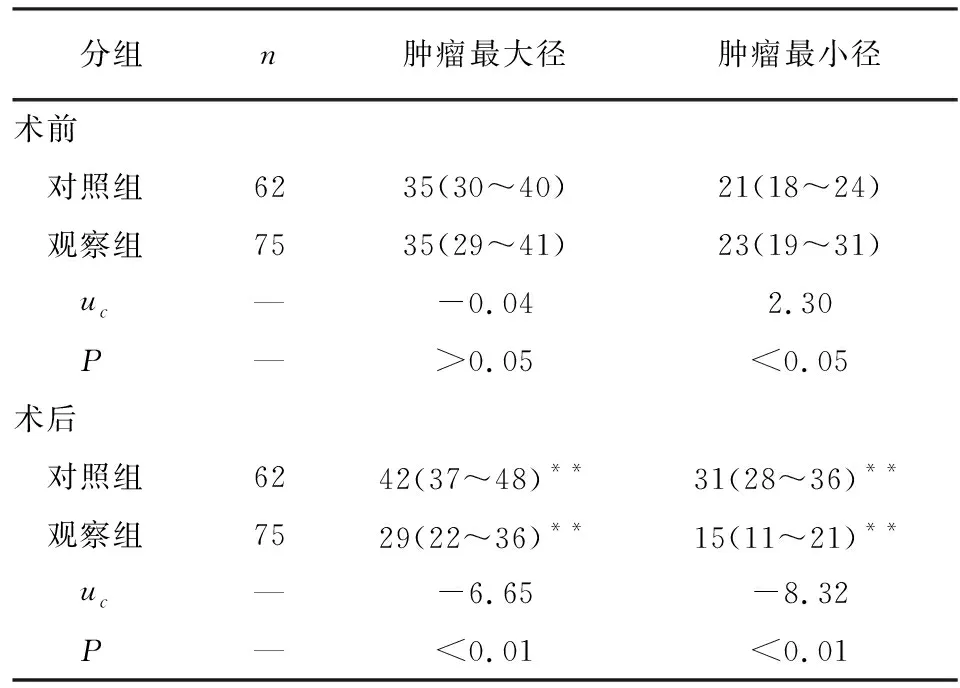
表2 2组病人肿瘤直径的比较(mm)

表3 2组病人肝功能指标的比较
2.3 操作成功率及术后并发症 所有病人均成功施行经皮胆道支架或联合125I粒子置入术,操作成功率100%。其中,观察组同期125I粒子置入60例,术后2周置入15例;9例(12.0%)发生术后并发症;高淀粉酶血症5例,予以生长抑素及抗感染治疗后治愈;胆道感染3例,予以抗生素及冲洗引流管等对症治疗后好转出院;胆道出血1例,予以夹闭“P”型管及止血药物应用后出血停止。对照组8例(12.90%)发生术后并发症;高淀粉酶血症5例,予以生长抑素及抗感染治疗后治愈出院;胆道感染3例,予以抗生素等对症处理后好转。比较2组病人并发症发生率,差异无统计学意义(χ2=0.03,P>0.05)。
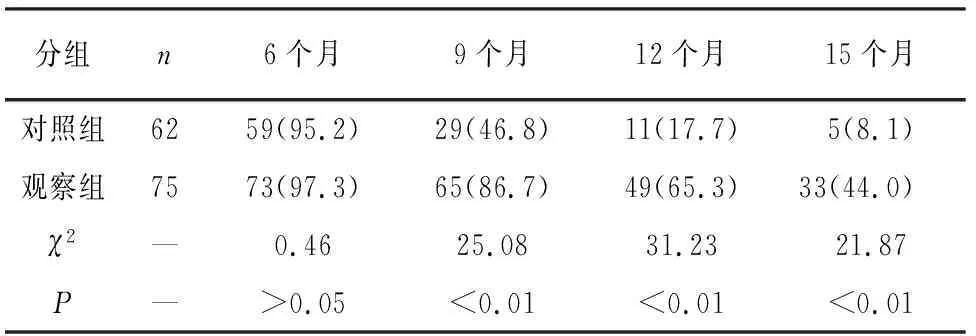
表4 2组病人支架通畅率的比较[n;百分率(%)]
2.4 术后生存率的比较 截至随访终点2016年6月,2组均无一例存活;观察组5例因上消化道大出血死亡,3例壶腹部癌病人因术后十二指肠完全梗阻、无法正常进食而衰竭死亡,余67例因肿瘤晚期恶病质伴全身衰竭而死亡;对照组4例因上消化道大出血死亡,其余病人均因支架狭窄或再梗阻致严重胆道感染合并恶病质而死亡。
观察组病人中位生存时间16个月,显著长于对照组的11个月;观察组病人1年总体生存率为72.0%,对照组为33.9%,2组病人1年生存率差异有统计学意义(χ2=17.15,P<0.01)。
3 讨论
本次研究显示,经治疗3个月,观察组肿瘤体积较术前缩小,而对照组肿瘤体积较术前增大。可见,通过125I粒子对肿瘤组织的持续照射作用,可有效控制肿瘤生长甚至使肿瘤体积缩小,从而达到治疗疾病的作用。术后1个月,2组病人黄疸均明显消退,肝功能均明显改善,组间对比无显著差异。据此,笔者认为两种治疗方式的近期减黄效果相当。而对比术后3个月胆红素变化情况,观察组术后3个月的胆红素水平较术后1个月有所降低,而对照组不仅没有降低,反出现“攀升”现象。可见,观察组3个月的减黄效果优于对照组,因而减黄持续时间较长。单纯置入胆道支架后,由于缺少125I粒子的持续照射作用,肿瘤会继续沿支架网眼或向支架两端生长使支架逐渐狭窄甚至再梗阻,因而出现了术后第3个月胆红素水平再次“攀升”现象。2组术后6个月支架通畅率相似,无显著性差异;而随着时间的延长,观察组9、12及15个月支架通畅率明显高于对照组,说明通过125I粒子的持续照射作用,可以保持支架在较长时间的持续通畅。本研究中,观察组中位生存时间显著长于对照组,亦优于125I粒子条置入(13个月)及姑息性手术治疗恶性阻塞性黄疸的生存时间(6~9个月)[6-8]。此外,置入125I粒子并没有显著增加其并发症发生率,而且对于支架再梗阻的病人,我们给予了多次胆道支架联合125I粒子置入术。因此,我们认为其在临床实施起来仍然是安全可行且可重复应用。
本研究的创新之处在于笔者在置入胆道支架后,设计了一种双腔施源导管,“P”型管的发明及使用有效解决了缺乏适宜125I粒子施源器的问题。“P”型管的优势在于:可有效防止粒子脱落、易位等;自由调整粒子分布,精确放疗;可以方便更换粒子,使病人免于反复穿刺带来的痛苦; “P”型管的副腔可以随时开放,达到外引流目的;还可以方便进行胆道腔内冲洗、化疗药物盥洗等。此外,笔者认为胆管腔内肿瘤尤其是胆管癌的病理活检我们或可尝试经PTCD行纤维胆道镜活检,术后配合化疗或灌注化疗,有望使治疗效果进一步提高,前期工作已在筹备中。
通过对2种治疗方式的疗效分析,笔者认为将经皮胆道支架联合125I粒子腔内置入治疗合理地应用于无法行根治性手术切除的恶性梗阻性黄疸病人,不仅可以有效“减黄”,同时可以达到治疗肿瘤的目的,从而延长病人生存时间及支架通畅时间,可谓“一举两得”。并且具有安全、易操作、创伤小、无绝对禁忌证及可反复应用等优点,值得临床推广应用。
