CT对中西医结合治疗重症急性胰腺炎的疗效及预后评价
2019-02-13王轶骏陈国斌
王轶骏,陈国斌
(上海市普陀区利群医院①放射科,②消化科,上海 200233)
重症急性胰腺炎(severe acute pancreatitis,SAP)是临床常见的急危重病症,约占全部急性胰腺炎(acute pancreatitis,AP)的 10%~20%,病死率高达 30%以上[1]。SAP发病急骤、病情进展迅速,处理不当极易进展为多器官功能衰竭综合征(multiple organ dysfunction syndrome,MODS),甚至危及生命。 目前,SAP早期通常不主张手术治疗,西医对SAP的治疗多针对其发病机制对症处理,包括抗感染、减少胰液体分泌、液体复苏及营养支持等,近年来中医药对其肠道功能的恢复作用愈发关注[2]。CT检查是SAP早期诊断、病灶监测及疗效评价常用的影像学手段,且与病情的严重程度直接相关[3-4],但其对SAP预后的评估价值仍缺乏足够证据。本研究采用中西医结合治疗SAP患者,并与单纯西医治疗比较,以探讨CT在SAP患者疗效及预后评估中的应用。
1 资料与方法
1.1 一般资料 选择2015年5月至2018年5月我院收治的SAP患者106例,其中男59例,女47例;年龄36~77岁,平均(49.2±5.7)岁。原发病:胆源性38例,病毒性31例,酒精性21例,高脂血症性13例,暴饮暴食性3例。按随机数字表分为联合组和对照组各53例。2组性别构成比、年龄、原发病、急性生理学及慢性健康状况(acute physiology and chronic health evaluation,APACHE)Ⅱ评分等基本资料比较,差异均无统计学意义(均P>0.05)。本研究经医院伦理学委员会审批,患者或家属均签署知情同意书。
1.2 纳入标准 ①均符合中华医学会消化病学分会胰腺疾病学组于2013年颁布的《中国急性胰腺炎诊治指南(2013,上海)》SAP 相关标准[5],并经超声、CT检查确诊;②年龄18~80岁,发病至入院时间≤2 h,APACHEⅡ评分≥8分。排除入院1周内拟行手术治疗者,48 h内发生MODS者,糖尿病史、长期使用激素者及严重心、肝、肾系统器质性病变者。
1.3 方法
1.3.1 治疗方法 对照组采用非手术常规对症治疗,包括禁食、胃肠减压、控制血糖、泮托拉唑抑酸、加贝酯抑制胰酶活性、生长抑素减少胰腺分泌、纠正水与电解质酸碱平衡、营养支持等,并适当应用抗生素控制感染。联合组在此基础上,给予大黄灌胃、皮硝腹部外敷治疗:①大黄灌胃,用免煎生大黄15 g加生理盐水50 mL,通过胃管灌注,2~3次/d,直至排气、排便、腹胀腹痛缓解。②皮硝腹部外敷,取皮硝500 g,碾成粉状,用双层纱布包裹后均匀铺于腹部胰腺体表投影区,用腹带固定。当皮硝吸水饱和后更换(6~8 h/次),若外敷12 h仍无明显浸湿成块则停用。连续治疗10 d后比较2组临床疗效及治疗前后CT密度的变化及EPIC评分。
1.3.2 CT检查 入院24 h内所有患者均行腹部MSCT扫描。采用Siemens Somatom Definition AS螺旋 CT。 扫描参数:120 kV,270 mAs,螺距 1,层距、层厚均为5 mm。扫描范围从T12至L3。增强扫描将80~100 mL碘海醇注射液(碘含量46.4%)高压注入肘部静脉,流率 2~3 mL/s。 分别于 30~35、60~70、300 s行动脉期、门脉期、延迟期3期扫描。
1.4 EPIC评分 由2位放射科医师盲法读片,并根据EPIC系统[6]进行评分,评分不一致时,经讨论达成一致。
1.5 疗效评价标准[7]显效:治疗3 d内腹痛、腹胀等临床症状消失,淀粉酶恢复正常。有效:治疗5 d内腹痛、腹胀等临床症状消失,淀粉酶恢复正常。无效:治疗5 d后临床症状未消失甚至加重,淀粉酶超出正常。总有效率=(显效+有效)/总例数×100%。
1.6 图像分析 将CT图像导入医院信息系统匹配的影像软件,提取所有层面的胰腺CT图像,保证图像大小和分辨力相同。应用图像分析软件Image J(美国国立卫生研究院发布)测量,并计算测量值。对每幅图像的胰腺及其周围渗出范围的密度进行测量记录,得出平均CT密度值。根据治疗前CT结果进行坏死分级[8],比较2组不同CT坏死分级患者的死亡率。
1.7 统计学方法 采用SPSS 18.0统计软件。计数资料用例数及百分比表示,比较行χ2检验,计量资料比较行成组t检验,以±s表示。以P<0.05为差异有统计学意义。
2 结果
2.1 2组临床疗效比较(表1) 联合组总有效率显著高于对照组(χ2=3.85,P<0.05)。
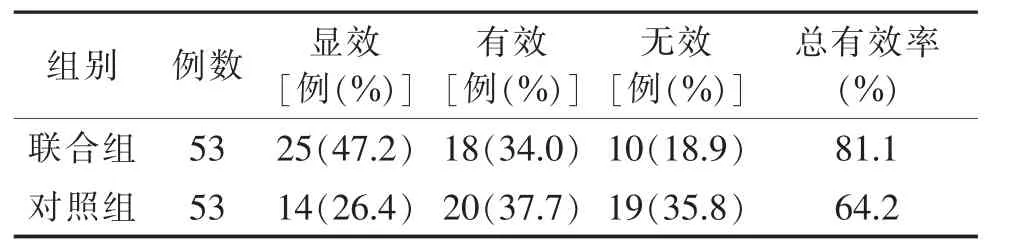
表1 2组临床疗效比较
2.2 2组治疗前后胰腺CT密度、EPIC评分比较(表2) 治疗前,2组CT密度及EPIC评分比较,差异均无统计学意义(均P>0.05)。治疗后,2组CT密度明显升高(图1),EPIC评分明显下降,联合组明显优于对照组(均 P<0.05)。
2.3 不同CT坏死分级患者死亡率比较(表3) 106例死亡率随CT坏死分级增加而升高(P<0.05)。联合组CT坏死Ⅳ级的死亡率明显低于对照组(P<0.05)。2组CT坏死Ⅱ级均无死亡患者。2组CT坏死Ⅲ级的死亡率比较,差异无统计学意义(P>0.05)。
表2 2组治疗前后胰腺CT密度、EPIC评分比较(±s)
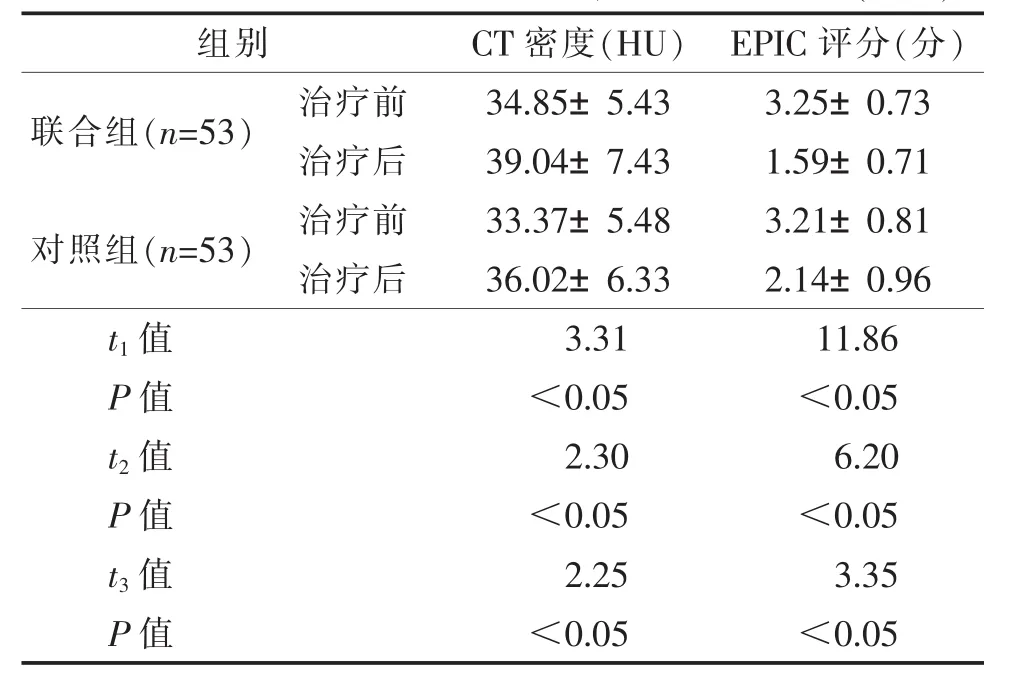
表2 2组治疗前后胰腺CT密度、EPIC评分比较(±s)
注:ETIC,CT胰腺外炎症评分。t1为联合组治疗前后比较,t2为对照组治疗前后比较,t3为组间治疗后比较。
组别 CT密度(HU) EPIC评分(分)联合组(n=53) 治疗前 34.85±5.43 3.25±0.73治疗后 39.04±7.43 1.59±0.71对照组(n=53) 治疗前 33.37±5.48 3.21±0.81治疗后 36.02±6.33 2.14±0.96 t1值 3.31 11.86 P值 <0.05 <0.05 t2值 2.30 6.20 P值 <0.05 <0.05 t3值 2.25 3.35 P值 <0.05 <0.05
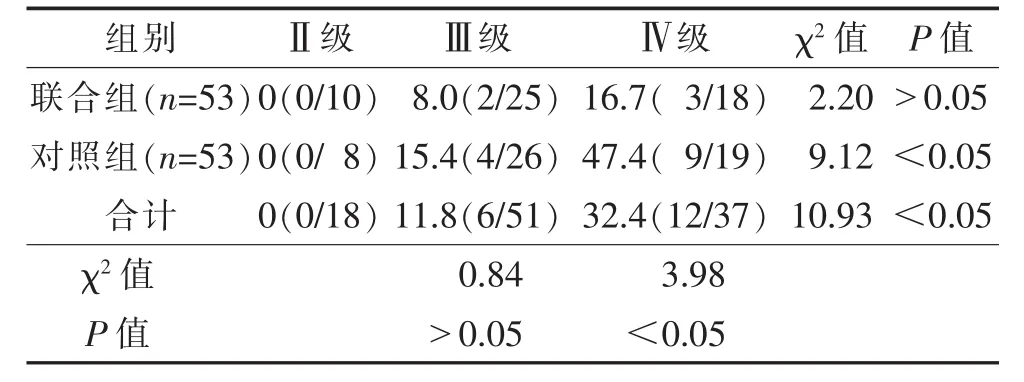
表3 2组不同CT坏死分级患者死亡率比较 %(例/例)
3 讨论
AP的发病机制至今尚未完全清楚,越来越多的研究[7-8]表明胰腺自身消化、胰酶激活是早期AP的细胞内事件,而微循环紊乱、胰腺缺血、肠道细菌易位、氧自由基损伤及胰腺感染等因素是导致AP重症化和进展为SAP的关键重要原因。研究[9]显示,一旦胰酶被激活,通过药物抑制常难以奏效,故临床对SAP的治疗已不再单纯局限于使用胰酶抑制剂,逐渐转变为关注如何消除AP加重的因素。当病情进展为SAP时,机体多处于免疫变态反应状态,白细胞过度激活,氧自由基及炎症递质大量释放,通过级联放大效应加重了局部病理改变,并间接影响胰腺周围组织器官,导致多器官功能衰竭[10]。
中医学[11]认为,SAP 属于“胃脘病”、“脾脏痛”、“厥心痛”等范畴,其主要病机在于外邪侵袭、饮食不节、情绪失畅或创伤等引起湿热蕴结而气滞血淤,故应采用通腑泻热之法。大黄功用为通里攻下、清热利胆,其强大的泻下作用有助于胃肠道电活动的兴奋性增强从而促进胃肠蠕动,改善肠麻痹、肠梗阻,同时对易位的肠道细菌及其内毒素具有明显的抑制和清除作用。皮硝主要成分是含水硫酸钠,内用泻热导滞、润燥软坚,其外用有清热、消肿、止痛之功。本研究联合组临床疗效显著优于对照组,提示在西医治疗的基础上,大黄灌胃、皮硝外敷能够保护胃黏膜,促进胰腺周围渗液的吸收,控制腹内炎症。任菡霖[12]研究发现,大黄泻下与皮硝外敷可避免胃肠道从SAP早期的功能不全进展为胃肠道功能衰竭,同时有助于降低腹腔内压,改善腹腔脏器灌注,减少MODS的发生。
CT检查已成为AP诊断与病情严重程度评估的首选影像学方法,能够快速、清晰显示胰腺的出血、坏死情况,同时还有助于确定胰腺周围组织器官侵犯的部位及程度。近年来,De Waele等[6]提出的EPIC评分标准以其简单、易行的优势,广泛应用于AP病情严重程度的早期判断。本研究SAP患者经中西医结合治疗后,胰腺CT密度均显著升高,而EPIC评分则相应降低,其主要原因是胰腺体积缩小、出血灶或坏死灶部分甚至完全吸收,胰外渗液吸收[13-16]。同时,随着CT坏死分级的增加,患者的死亡率明显升高,联合组中CT坏死Ⅳ级患者的死亡率明显低于对照组(P<0.05),一方面表明CT对SAP病灶的动态监测、疗效及预后均有指导性价值,另一方面说明常规西医治疗方法上加用大黄、皮硝,可发挥除湿祛热、活血行气、消积解郁的作用,尤其能使病情较重的SAP患者获益。
综上所述,中西医结合治疗SAP疗效显著,能够改善胰腺血液循环,减少渗液和胰酶释放,促进胃肠功能恢复,提高救治成功率。CT检查、EPIC评分及CT坏死分级对SAP患者的疗效及预后评估具有重要价值,值得临床推广。
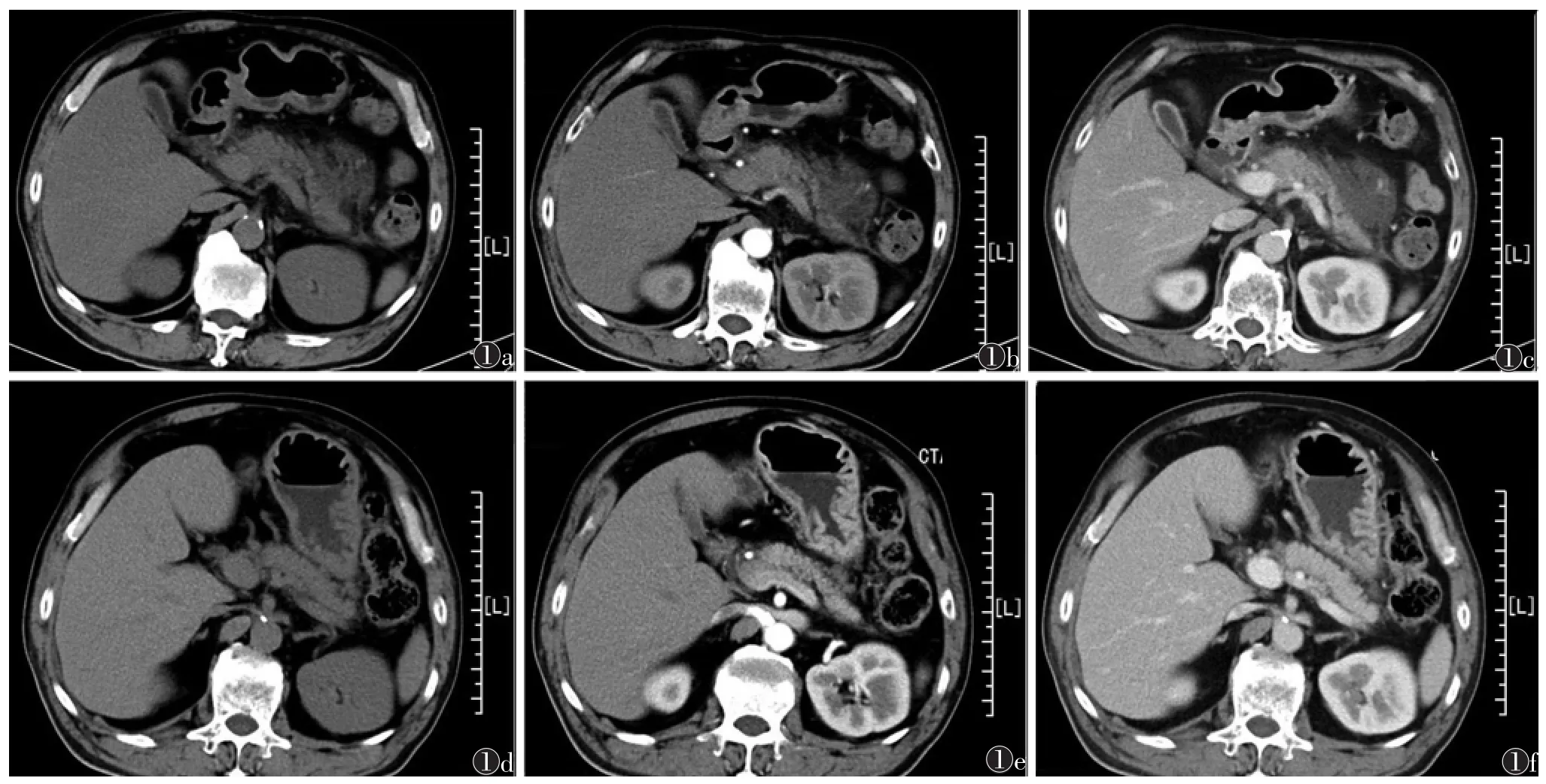
图1 男,61岁,重症胰腺炎患者 图1a CT平扫示胰腺明显肿大,胰腺体尾部明显,实质密度欠均匀,局部见斑点状低密度影。胰周脂肪间隙模糊,并见多量渗出液样密度影。邻近的横结肠系膜根部、小肠系膜根部肿胀 图1b增强扫描动脉期胰腺实质强化不均匀 图1c 增强扫描门静脉期胰腺实质内坏死灶相比动脉期更加清楚 图1d~1f 联合治疗后1个月复查 图1d CT平扫示胰腺形态、大小未见明显异常,密度均匀,胰周间隙见少量模糊渗出影 图1e 增强扫描动脉期示胰腺实质强化均等 图1f 增强扫描门静脉期示胰腺实质强化均等
