早期护理干预对产后2 h新生儿低血糖的影响
2019-02-12陈娜珠李绮婷区少心
陈娜珠,李绮婷,区少心
(广东省佛山市南海区第四人民医院,广东 佛山 528211)
低血糖是新生儿时期的常见疾病,新生儿低血糖时间超过30 min可使脑细胞产生坏死,低血糖时间越长对脑部神经损伤越严重。该病临床表现无特异性,难以分辨新生儿是否存在低血糖,而症状稍明显的低血糖患儿表现为多汗、精神萎靡、肌张力减退、哭声不强等[1]。葡萄糖是大脑发育与代谢必不可少的物质之一,新生儿低血糖将严重影响其发育,并影响中枢神经。目前,新生儿低血糖发病机制尚不明确,因其他疾病的覆盖与隐藏导致严重后果[2]。因此,早期治疗与预防新生儿低血糖具有一定意义。对产后2 h低血糖患儿进行早期护理干预可有效防止低血糖现象,避免因低血糖影响脑部神经,降低脑损伤发生率。新型血糖仪具有检测方便、准确、快速、出血少等优势,适用于新生儿早期常规检查[3]。本文探讨早期护理干预对产后2 h低血糖患儿的影响,现报道如下。
1 临床资料
1.1 一般资料 选取2018年2月至2019年3月于佛山市南海区第四人民医院妇产科出生的低血糖患儿150例作为研究对象,按照随机数字表法分为对照组和观察组,每组75例。对照组男32例,女43例;胎龄40~41 周,平均(39.87±1.54)周;体质量2 863~3 684 g,平均(3 152±324)g;经阴道分娩46例,剖宫产29例;足月58例,早产儿17例。观察组男35例,女40例;胎龄39~41周,平均(40.06±0.81)周;体质量2 751~3 526 g,平均(3 017±155)g;经阴道分娩45例,剖宫产30例;足月59例,早产儿16例。两组患儿胎龄、体质量、分娩方式等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 出生时间少于30 d;符合《实用儿科学》中新生儿低血糖诊断标准[4]。
1.3 排除标准 具有遗传性代谢疾病患儿;内分泌异常患儿;先天畸形患儿。
2 护理方法
2.1 对照组 给予常规护理干预。予以10%葡萄糖注射液100mL静脉滴注,足月儿、早产儿剂量分别为40、50 mg/(kg·min)。严密观测新生儿生命指标、临床症状变化,严格按照医嘱用药。护理时间为入院第1 d至出院。
2.2 观察组 给予早期护理干预。①生命体征观察:对产后2 h内并无显著低血糖临床症状的患儿,密切监测生命体征,若新生儿出现哭声不强、无力、精神不振等情况,应注意血糖情况,患儿低血糖严重时会产生昏厥。一般情况下,新生儿出现低血糖情况临床不易察觉,其表现与正常新生儿无异,护理人员应及时监测新生儿眼球转动情况,观察眼球是否存在眼睛反复抽动、眼球转动异常、呼吸不均匀甚至暂停等情况,一旦发现此类问题需及时进行相关检查,避免疏漏。②血糖监测:新生儿出生30 min后检测末梢血糖水平,运用罗氏快速血糖测定仪与配套血糖纸条,采用75%酒精棉球消毒足跟内侧或外侧,彻底消毒采血部位,待采血部位晾干后,选用28G型采血针刺入消毒部位,刺入深度为1.8 mm;为保证检测准确性,使用医用药棉擦拭刺出的第1滴血,取第2滴血,并采用自然流出法进行末梢采血。采血过程中要保证使用统一标准、统一方法、统一血糖仪。③低血糖控制与治疗:新生儿出生后体温中枢发育功能较差,脂肪较薄,散热较快;文献显示,新生儿出生1 h内体温可急速下降2.5℃,新生儿体温过低是低血糖形成的原因之一,因此,新生儿出生后将其放置于辐射台进行保温,采用蘸有消毒液状石蜡的无菌纱布擦拭新生儿身体,降低散热量,有效保温。擦拭完毕后用被子包裹患儿,密切观察患儿体温状况,2 h后新生儿体温仍>36 ℃表明保温效果良好。对出生2 h内发生低血糖的患儿应及早补输葡萄糖溶液,防止患儿中枢神经损伤。新生儿血糖<2.2 mmol/L时,将10%葡萄糖置于温水中,加热至37~39℃,以体质量5~10 mL/kg进行喂服,并给予保暖措施;口服10%葡萄糖溶液1 h后,再次测量新生儿血糖,方法同上;新生儿血糖≥3.2 mmol/L时,送至母婴同室。对消化功能较弱的患儿,在给药过程中要严格谨慎,并加强对其的监测与观察,避免出现肠坏死、肠出血等情况。护理时间为入院第1 d至出院。
3 疗效观察
3.1 观察指标 比较两组患儿血糖水平、血糖浓度及并发症发生率。
3.2 统计学方法 采用SPSS 21.0统计软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验;等级资料采用秩和检验。P<0.05为差异具有统计学意义。
3.3 结果
(1)血糖水平比较 观察组低血糖水平明显低于对照组,差异有统计学意义(P<0.05)。见表1。
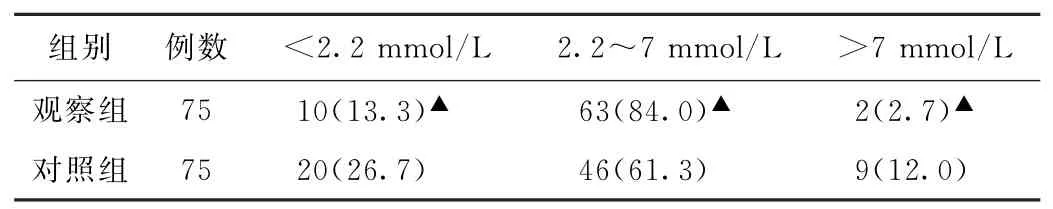
表1 两组低血糖患儿血糖水平比较[例(%)]
(2)血糖浓度比较 干预前,两组患儿血糖浓度比较,差异无统计学意义(P>0.05);干预3 d后,两组患儿血糖浓度均较干预前有所改善(P<0.05),且观察组明显高于对照组(P<0.05)。见表2。
表2 两组低血糖患儿干预前后血糖浓度比较(mmol/L,±s)

表2 两组低血糖患儿干预前后血糖浓度比较(mmol/L,±s)
注:与本组干预前比较,△P<0.05;与对照组干预后比较,▲P<0.05
(3)并发症发生率比较 观察组并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组低血糖患儿并发症发生率比较(例)
4 讨论
临床认为新生儿在产后2 h出现短暂性低血糖不会对其产生影响,但持续反复出现低血糖可严重影响新生儿中枢神经,造成脑损伤现象,对其发育具有一定影响,严重者将出现认知功能障碍、脑瘫、视觉神经障碍等后遗症。因此,新生儿出生2 h低血糖现象是医学界关注重点[5]。近年来以患者为中心的护理服务深入人心,高质量的早期护理服务在各种疾病中具有重要意义,尤其对无自理能力的新生儿[6]。研究发现,新生儿低血糖不仅发生在妊娠糖尿病产妇所生新生儿,剖宫产新生儿低血糖发生率更加多见,其发生低血糖的主要原因为剖宫产术前禁食,产妇血糖浓度明显低于非产妇[7-8]。因此,术前长时间禁食可使新生儿低血糖发生率大幅度增加。故可对新生儿进行早期喂养,防止低血糖发生,产后30 min即可进行新生儿喂养,对妊娠糖尿病产妇所生新生儿可使用10%葡萄糖溶液代替母乳,一般出生6 h后新生儿血糖均可达到正常值[9]。新生儿体温调节功能发育尚未完全,皮下脂肪较薄,体表面积较大,易散热,出生1 h内体温可直接下降2.5℃,容易诱发低血糖,因此在新生儿出生后需对其进行保温,防止发生低血糖现象。
本研究中,观察组进行早期护理干预,监测新生儿生命体征、血糖,对新生儿发生低血糖因素进行排查,并对其进行针对性护理干预,降低新生儿低血糖情况。结果显示,观察组血糖水平明显高于对照组,并发症情况显著低于对照组,治疗3 d后血糖浓度明显高于对照组,差异均有统计学意义(P<0.05)。陈红惠[10]在新生儿低血糖的相关危险因素及早期护理实施效果研究中,随机抽取97例患儿采用早期护理干预,经过护理后血糖水平显著提高,与本研究结果具有一致性。
综上所述,对产后2 h低血糖患儿进行早期护理干预可有效控制新生儿血糖情况,提升血糖浓度,降低并发症发生率,值得临床推广与应用。
