关于红细胞不规则抗体筛查的应用与结果
2019-02-10褚庆萍
褚庆萍
[摘要] 目的 通过实际调查,探究红细胞不规则抗体筛查在临床输血中的作用,并且避免溶血性输血反应的发生。方法 首先选取2016年5月—2017年5月该院接收的220例住院申请中需要进行输血的患者,采取微柱凝胶技术进行患者红细胞不规则阳性抗体筛查和鉴定,最后进行交叉配血处理,分析患者红细胞阳性检出情况以及对临床输血的影响。结果 通过对比输血之后的各项身体指标,发现在这220例患者当中,有8例患者的检测结果为不规则抗体阳性,阳性检出率为3.6%,进行不规则抗体血型检测之后,发现220患者中有7例患者为RH,MNSs系统为2例,抗A1患1例。通过将8例不规则抗阳性标本进行交叉配血,发现供血者没有产生相应的抗原红细胞,同时大大降低了溶血性输血反应的發生概率。结论 通过实际调查分析,在临床输血时进行必要的不规则抗体筛查,可以有效避免患者体内的溶血性输血反应,提高患者的临床输血效果,保证了临床用血的安全,值得临床推广。
[关键词] 红细胞;不规则抗体;溶血性输血反应
[中图分类号] R446 [文献标识码] A [文章编号] 1674-0742(2019)12(a)-0190-03
[Abstract]Objective To explore the role of irregular red blood cell antibody screening in clinical blood transfusion and to avoid hemolytic transfusion reaction through actual investigation. Methods First of all, we selected 220 patients who needed blood transfusion in the hospital from May 2016 to May 2017. We used microcolumn gel technology to screen and identify the irregular antibodies of red blood cells. Finally, cross matching therapy was used to analyze the positive situation of red blood cells and the influence on clinical transfusion. Results By comparing various physical indicators after blood transfusion, it was found that 8 cases of the 220 patients were positive for irregular antibodies, the positive detection rate was 3.6%. After irregular antibody blood group testing, 7 cases of the 220 patients were found to be RH, 2 cases were found to be MNSs system and 1 cases was found to be anti-A1. By cross matching 8 cases irregular anti-positive samples, it was found that the donor did not produce corresponding antigen red blood cells, and the probability of hemolytic transfusion reaction was greatly reduced. Conclusion Through actual investigation and analysis, the necessary irregular antibody screening in clinical blood transfusion can effectively avoid the hemolytic transfusion reaction in patients, improve the clinical transfusion effect and ensure the safety of clinical blood transfusion, which is worthy of clinical promotion.
[Key words] Erythrocyte; Irregular antibody; Hemolytic transfusion reaction
不规则抗体会引起输血不良反应,新生儿溶血病、疑难配型等疾病史是我国目前不规则抗体输血不良反应的主要原因之一。对于有输血史、妊娠史或者短期内需要接受多次输血的患者来讲,不规则抗体的检测可以有效避免患者输血中各种不良反应的发生,保证了临床用血的安全,特别是对于具有输血史和妊娠史的患者来说,具有更加重要的临床意义[1]。不规则抗体指的是具有ABO血型系统以外的所有红细胞血型抗体,抗体主要包括了红细胞同种抗体以及患者自身的抗体,这种抗体可以导致患者血型鉴定以及交叉配血的困难,进而引起溶血性输血反应或者是新生儿溶血病,这种反应严重危害了人们的身体健康,因此,在进行输血之前,相关医护人员一定要对患者进行不规则抗体的筛查,尤其是对于具有输血史和妊娠史的患者来说,检查一定要做到全面、严格,确保不出现纰漏[2]。该文于2016年5月—2017年5月方便选取220例患者,通过选择抗原阴性交叉配血相结合的方式进行红细胞注射,可以很大程度上地避免溶血性输血反应的发生,确保患者输血的安全。还可以提高患者的满意程度,优化治疗效果。现报道如下。
1 资料与方法
1.1 一般资料
方便选取在该院选择临床申请输血的220例患者,在这220例,患者当中有男性90例,女性130例,患者的年龄在20~30岁之间,患者所有的血液样本均采用EDTA-k2进行抗凝处理。患者的临床资料差异无统计学意义(P>0.05),可进行研究。该研究所选病例是经过伦理委员会批准,患者及家属是知情同意。
1.2 选用仪器及试剂
该次实验的仪器仪器为源博生科YBXK-2A全自动血库系统。抗体筛查红细胞和光谱细胞均由江苏力博提供,并且所有参与实验的红细胞和光谱细胞均在有效期内,抗A及抗B单克隆抗体由江苏力博公司生产,且在有效期内。凝聚胺试剂盒由珠海贝索生物技术有限公司提供。抗體筛查细胞由博迅生物医药有限责任公同提供,抗体筛查细胞主要由3个细胞组成,包括8个血型系统的19个抗原互补[3]。
1.3 检测及鉴定方法
对于不规则抗体的筛选,应在YBXK-2AIgG卡的3个微柱孔中加入适量的0.8%抗体筛选细胞。每一抗体的筛选值为50 μL。然后在这些试剂中加入25 UL实验者的血浆。YBXK-2AIgG在37℃的孵化器中15 min后进行最终测定[4]。如果最后的红细胞全部沉在凝胶柱底部那么则表示最终的筛查结果为阴性,如果红细胞聚集在凝胶柱的顶部则判断为反应为阳性。对于阳性的标本来说,要对其进行抗体鉴定。经过多年临床实践,通常采用多种方法进行不规则抗体筛查,该篇文章提出的凝聚胺法简单、快速、准确、省时,在基层医院也很容易开展,这种凝聚胺胺法是近年来国内实验室广泛应用的一种不规则抗体筛选方法[5]。微柱凝胶法的基本原理是人工调节凝胶间隙的大小,使凝胶间隙只能让患者的游离红细胞通过,使游离红细胞从聚集的红细胞中分离出来。微柱凝胶试验方法简单、快速、灵敏,结果稳定可靠,易于判断[6]。适用于常规的不规则抗体筛选。需要指出的是筛选谱细胞不能包含全部抗原,相应的针对某些低频抗原的抗体不能被检测到。因此,阴性不规则抗体筛查并不意味着根本不存在不规则抗体。因此,即使不规则抗体筛查为阴性,也必须采用一种能够快速检测不完全抗体的方法进行交叉配血,以确保输血安全。不规则抗体鉴定方法:采用光谱细胞鉴定不规则抗体阳性标本。试验结束后,通过将试验结果与对照样品的细胞光谱进行比较,确定特异性[7]。
1.4 统计方法
该次研究数据统一采用SPSS 23.0统计学软件进行计算,计量资料如平均年龄、神经功能评分、巴士指数评分等用均数±标准差(x±s)表示,以t进行检验,计数资料如满意程度、并发症发生概率等以[n(%)]表示,以χ2进行检验,将不同的治疗组资料进行统计描述。等级资料采用轶和检验,P<0.05为差异有统计学意义。
2 结果
在这220例标本当中,有8例为不规则抗阳性,阳性率为3.6%,对着8例进行不规则抗体的鉴定,发现220患者中有7例患者为RH,MNSs系统为2例,抗A1患者1例,通过将8例不规则抗阳性标本进行交叉配血,发现供血者没有产生相应的抗原红细胞,降低了溶血性输血的发生概率。见表1。
3 讨论
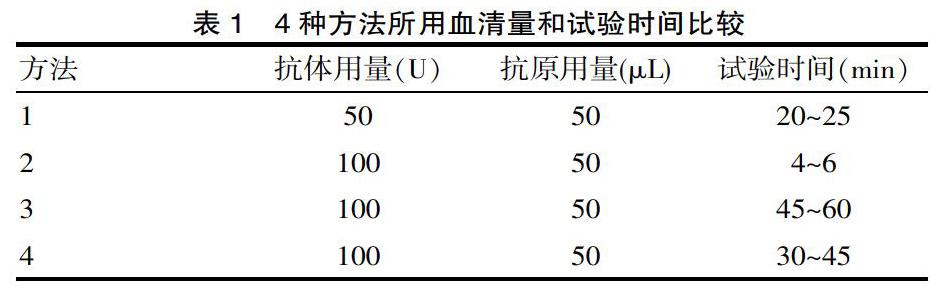
红细胞不规则抗体是指除ABO血型、抗A和抗B外的所有红细胞血型抗体,这些抗体包括红细胞同源抗体和自身抗体。在实验时间20~25 min时间,当抗体用量是50 U,抗原用量是50 μL,当4~6 min内时,抗体用量是100 U,则抗原用量是50μL,在45~60 min之间时,抗体用量是100 U,则抗原用量是50 μL,在实验30~45 min时间内,抗体用量是100 U,抗原用量是50 μL。红细胞不规则抗体在血型鉴定和交叉配血过程中会产生溶血性输血反应,这一现象的发生不仅影响了医院对患者的治疗效果,同时也严重威胁到患者的健康,在220例中,有8例为不规则抗阳性,阳性率为0.8%。在陈德娟等人[7]研究的《24例红细胞不规则抗体的结果分析》中,10 736例受血者中共检查出24例抗体阳性,阳性率为0.22%。着8例进行不规则抗体的鉴定,发现220患者中有7例患者为RH,MNSs系统为2例,抗A1患者1例。
自身抗体一直是临床输血中的一大难题。这是由于自身抗体可掩盖同种抗体,且对自身免疫性疾病的诊断有重要参考意义。严格意义上来讲,自身抗体并不属于不规则抗体,但自身抗体可影响交叉配血及其血型鉴定,极易产生不规则的抗体,且产妇不规则抗体可预测ABO系统外的新生儿溶血病。21例来自血液内科,该科室的患者主要为血液疾病患者,需要长期及反复输血,极易产生免疫性同体抗体或者形成自身抗体。因此,这就要求在输血前应进行红细胞不规则抗体筛查,对输血量及输血次数给予严格把握,最大限度减少不规则抗体的产生,最终保证临床输血的安全性。
由于目前对红细胞的正常存在并无一般的规律,所以在正常情况下,人血液中不会有不规则抗体,人体内的不规则抗体通常是通过输血或妊娠期接触抗原红细胞后产生的。根据人体的外部反应机制,患者的紧急反应是次要反应的原则。当患者的身体第一次接触到外来抗原时,反应会经历数天的潜伏期。当特异性抗体出现时,应答会逐渐增加,大约两周后达到峰值,经过一段时间,这种应答将逐渐衰落。如果在这个阶段没有给予抗原刺激,那么人体中的抗体将不会被测试出来。
不规则抗体作为ABO血型以外的抗体,目前临床发病率不高。其主要原因可能与医院的患者构成有关。目前,输血的主要原因外伤引起的,如创伤、血液病等的反复输血患者较少。不规则抗体的发生通常与怀孕或输血史有关,这可能是导致不规则抗体的发生率低的原因之一。然而,不规则抗体在临床输血治疗中扮演着重要的角色,它是导致输血配型不匹配或无效输血的重要原因。目前,由于提高了血型检测方法的准确性和交叉配血的复检,使得由于血型不合引起的输血反应大大减少。但当患者体内出现不规则抗体时,会使得血液配血工作更加困难,进而导致患者的临床出血时间延长,抢救时间延长,给检验人员和临床医生带来了诸多麻烦,其原因有二,①当不规则抗体呈阳性时,当献血者的抗体不清楚时,匹配需要盲匹配。也就是说由于多个献血者同时进行交叉配血,在一定程度上增加了交叉配血的时间,延误了输血治疗的时机,降低了患者的治疗效果。②小型输血科或血库血容量不足,难以通过盲配的方式为患者选择合适的血液,对患者的生命健康构成了极大的威胁。因此,在输血前检测到不规则抗体尤为重要。通过对患者体内不规则抗体的检测,为可能需要输血治疗的患者准备手术用血,寻找合适的血源,极大地减少了临时申请输血时不规则抗体引起的配血不合。
抗人球蛋白试验是检测红细胞不规则抗体的一种经典方法。但由于实验时间长,不宜进行急症试验,所以只能用于日常工作的筛选。凝聚胺法具有灵敏度高、价格低廉、操作快速、操作简单、方便等优点,对血型抗体的敏感性优于传统盐水法。此外,微柱凝胶法干扰因素少,操作方法简单,操作方便,易于判断,存储时间长。微阵列的剂量更小,并且可以检测出样本的数量。治疗效果好,但这种方法需要专门的离心机和培养箱。价格较高,成本较其他两种方法高。
在该临床研究中,不规则抗体检出率为3.6%,阳性率不高。但一旦阳性抗体导入到相应抗原的患者体内,在各种反应的刺激下,就会发生溶血性输血反应。因此,当不规则抗体呈阳性时,有必要证明样本为不规则抗体。为了实现安全输血的目标,在输注相应的无抗原红细胞之前,应进一步鉴定抗体并确定其特异性。在该次临床试验中还发现,最容易产生不规则抗体的是Rh系统,因此在筛查时应该密切关注这部分患者。
此外,孕妇在怀孕期间,抗体的产生与免疫成分的产生是分不开的。对于产科抗体阳性的孕妇,可以结合其实验室数据和患者的身体状况,对患者进行储存式自体输血[7]。这种方法不仅可以解决输血问题,而且可以保护患者,在一定程度上保证了孕妇的安全性,同时也可以使家属和孕妇医生更加放心。通过实际调查发现,在骨科、肿瘤科和血液科中不规则抗体的比例紧随其后。这是因为这些部门的患者是特殊的,经常需要多次输血,所有抗体阳性的患者都要接受1次或1次以上输血。因此,在临床输血治疗中,医生应严格掌握输血适应证,尽量减少不合理的输血,减少同源抗体的发生。Rh血型系统是目前最复杂的血型系统。其在临床输血中的重要性仅次于ABO血型系统,可导致新生儿严重的输血反应或溶血性疾病。因此,在检测过程中,应事先对新生儿的母亲进行不规则抗体检测,在诊断新生儿溶血时,应考虑到由不规则抗体引起溶血的可能性,以确保临床医生能够及时制定诊断和治疗计划,并确保医院能够为儿童交换血液,常规抗体检测在产科孕妇或产妇中具有重要意义,由于产科孕妇将在孕期接受孕期检查,因此在孕期检查的早期阶段进行抗体筛查是必要的。做好孕期异常抗体阳性孕妇分娩前的准备,最后,根据评价结果,应事先进行血液配制或选择适当的自体输血方法,以最大限度地避免由于特殊情况造成的延误治疗。同时,新生儿生来就带有脐带血,为检测新生儿溶血性疾病,应该实现早期新生儿生命体征诊断。
临床输血前对不规则抗体进行常规筛查和鉴定,可明显缩短重复交叉配血的时间和经济性,防止患者在急诊配血中被发现,从而延误了对患者的治疗,提供了不相容的检出率,避免漏检,不仅保证了患者的生命安全用血的安全性。确保患者得到及时的血液治疗。经临床研究发现,红细胞的不规则抗体筛选有助于早期发现和确定具有临床意义的抗体,便于抗体阳性患者提前准备配血,具有重要的临床应用价值。此外,不规则抗体筛选具有操作简便、快速、易行等优点,值得临床推广应用。
综上所述,为了保证实验室临床输血的安全性,医院应该根据自身的实际情况,选择合适的输血方法,避免溶血性输血反应等严重事件的发生。
[参考文献]
[1] 彭素琼,张术华,刘峰.血型抗体效价在孕期检测的必要性[J].检验医学与临床, 2015 (7):959-960.
[2] 梁周侠,郭格丽.血型不规则抗体筛查用于预防和降低临床无效輸血的发生研究[J].保健文汇,2018(11):1004-549.
[3] 罗立,江光荣,周炜.血型不规则抗体筛查用于预防和降低临床无效输血的发生[J].实验与检验医学,2016(2):252-254.
[4] 梁利芳.不规则抗体筛查在溶血性输血反应中的预防效果[J].中国实用医药,2016(27):11-13.
[5] 宋小川,刘斌,李玉娇,等.新疆地区临床患者红细胞血型不规则抗体筛查分析[J].中国输血杂志,2015(10):1272-1274.
[6] 田宗斌,关茵.常规不规则红细胞血型检测分析[J].中国卫生产业,2016(10):959-960.
[7] 陈德娟,夏兰,蔡兴权,等.24例红细胞不规则抗体的结果分析[J].中国热带医学,2009(1):105.
(收稿日期:2019-09-05)
