宫腔粘连分离术中应用微型剪的效果评估
2019-01-28傅晓华姬萌霞舒静
傅晓华,姬萌霞,舒静
(浙江省人民医院 杭州医学院附属人民医院 生殖内分泌科,浙江 杭州 310014)
宫腔粘连(intrauterine adhesion,IUA)是继发于子宫内膜基底层损伤的子宫腔内瘢痕或者粘连带的形成,最常见原因为宫腔操作及感染。IUA可伴随一系列的临床症状,如月经量的减少甚至闭经、周期性腹痛、不孕以及反复妊娠丢失等[1]。由于IUA可能导致的并发症,因此对其早期识别并且及时处理十分重要。宫腔镜下宫腔粘连分离术(transcervical resection of uterine adhesions,TCRA)因具有病灶放大和直视分离的特点,目前被认为是治疗IUA的标准术式[2]。然而,如何有效地评估和处理中重度IUA患者,尤其是有生育要求的患者,对于临床医师仍具有极大挑战[3]。在过去的十余年间,宫腔镜操作系统及分离技巧均获得了长足进步,能量操作系统在临床中被广泛应用。然而,对于电能量操作过程中伴随的热效应可能同时损伤粘连临近正常内膜的潜在担忧,限制了其在IUA患者,尤其是有生育要求的患者中的应用[4]。非能量操作系统—冷刀操作系统,在理论上可避免内膜电热损伤、减少创面渗出、降低术后再粘连的风险,但是目前有关该操作系统在有生育要求患者中的应用评估数据有限[5-6]。因此,本研究分析比较浙江省人民医院生殖内分泌科收治的有生育要求的中重度IUA患者冷刀操作系统微型剪和能量系统电切环手术前后重要临床参数及生育预后等指标的区别。
1 对象和方法
1.1 对象 选取2014年9月至2016年12月在浙江省人民医院生殖内分泌科就诊的疑似IUA且年龄<40岁的患者143例。所有患者详细记录月经情况、生育史、既往检查记录(包括超声或者造影等资料)以及宫腔操作史。IUA程度评分系统采用美国生育协会(American Fertility Society,AFS)分级评分[7],其中中重度IUA者(评分≥5分)共90例,手术后失访8例。最终,82例具有完整资料的中重度IUA患者(微型剪组39例,电切环组43例)纳入研究。所有患者术前6个月内未服用过任何激素类药物;无子宫肌瘤、功能失调性子宫出血、子宫恶性肿瘤史;无糖尿病、高血压、风湿免疫类疾病史。本研究经本院伦理委员会批准,所有患者均签署知情同意书。
1.2 方法
1.2.1 治疗方法:疑似IUA的患者经过门诊宫腔镜检查,AFS分级评分≥5分的患者进一步在静脉麻醉下分离粘连,采用随机数字表法分为微型剪组和电切环组。TCRA由2位具有经验丰富的生殖微创手术医师完成。手术器械采用硬性操作镜为30斜视镜片(德国Karl Storz公司),电切环电切和电凝设定在25 W;宫腔镜微型剪刀(德国Karl Storz公司);灌流液为0.9%氯化钠溶液,膨宫压120~140 mmHg(1 mmHg= 0.133 kPa),宫腔灌流速度300~400 mL/min。手术操作原则上首先分离宫腔中央型粘连,其次为周围型粘连,必要时超声辅助引导。宫腔粘连完全松解的标志为宫腔恢复正常大小及形态,双侧宫角及输卵管开口清晰可见。手术操作结束前,放置宫内节育器(intrauterine device,IUD,武汉卫民医疗器械有限公司),于术后宫腔镜二次检查时取出。
所有患者在拟行手术当月月经周期第3天门诊就诊开始服用激素,3 mg戊酸雌二醇2次/d持续 21~28 d,后10 d加用地屈孕酮片20 mg/d。转经后人工周期重复治疗1个周期。初次宫腔粘连分离术后1~2个月再次行宫腔镜二探手术,如果术中提示宫腔再度粘连,需进一步实施分离手术直至宫腔解剖形态恢复。入组患者最多行3次手术。
1.2.2 治疗结果评估:治疗的有效性被评估为3个等级:治愈:月经量恢复至既往,宫腔形态恢复并且内膜覆盖完全,双侧宫角及输卵管开口可见;改善:术后月经量增加,宫腔形态基本恢复正常,但是部分粘连存在,双侧或者单侧宫角不可见;无效:月经量未改善,手术前后宫腔粘连状况未变化。
1.2.3 IUA评分:IUA的严重程度采用AFS评分标准,包括IUA范围:<1/3为1分,1/3~2/3为2分,>2/3为4分;粘连类型:薄膜样为1分,薄膜与致密之间为2分,致密粘连为4分;月经情况:正常为0分,微量为2分,闭经为4分。I级(轻度)评分:1~4分;II(中度)评分:5~8;III级(重度)评分:9~12分。
1.2.4 妊娠结局随访:术后采用电话或者短信随访方式,询问术后12个月内的妊娠情况。
1.3 统计学处理方法 采用SPSS19.0软件进行统计分析。计量资料以±s表示,2组间比较采用两独立样本t检验;计数资料以率表示,2组间无序资料和等级资料的比较分别采用χ2检验及Mann-Whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组IUA患者基本资料比较 微型剪组患者年龄为(31.1±5.8)岁,电切环组为(29.3±4.3)岁。2组共91.5%的患者既往有与妊娠相关的宫腔手术史,其中人工流产后IUA占54.9%。入组研究对象最常见主诉为月经异常,微型剪组和电切环组月经异常占比分别为82.1%和74.4%。术前2组间IUA评分差异无统计学意义(P>0.05)。见表1。
2.2 2组IUA患者术后宫腔形态恢复情况及月经性状改善情况比较 2组术后宫腔形态恢复情况差异无统计学意义(Z=-0.35,P>0.05);而微型剪组术后有94.9%的患者月经较术前有恢复和改善,明显高于电切环组的86.0%,差异具有统计学意义(Z= -2.03,P<0.05)。见表2。
2.3 2组IUA患者手术前后AFS评分比较 对2组间手术前后IUA范围、粘连类型以及月经情况三方面进行综合评估比较后结果显示,微型剪组和电切环组患者术前和术后AFS评分差异无统计学意义(P>0.05),而微型剪组患者AFS评分降低的程度略高于电切环组,差异有统计学意义(P<0.05)。见表3。2.4 手术并发症及术后随访情况 微型剪组有1例IUA患者在IUA分离术中发生子宫穿孔并发症,术中即发现并停止操作,无特殊处理。无水中毒事件发生。对2组患者术后妊娠情况(包括自然妊娠及辅助生殖)进行随访,随访截点为术后满12个月,妊娠率在微型剪组和电切环组分别为43.6%和37.2%。

表1 2组IUA患者临床基本资料比较

表2 2组IUA患者宫腔形态恢复和月经性状改善情况比较[ 例(%)]
表3 2组IUA患者手术前后AFS评分比较(±s)
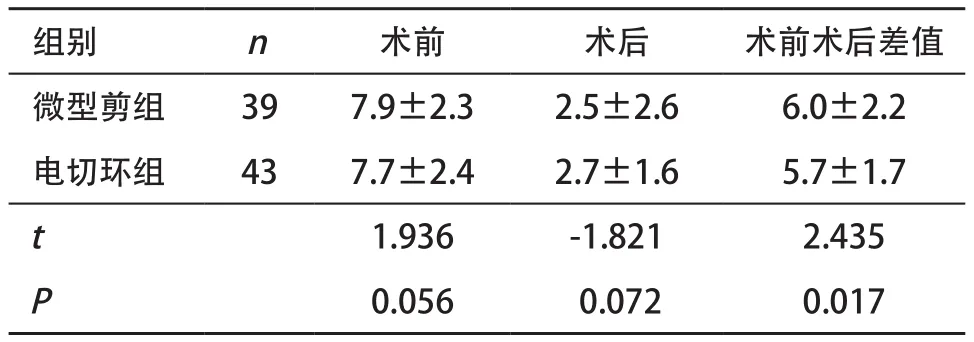
表3 2组IUA患者手术前后AFS评分比较(±s)
组别 n 术前 术后 术前术后差值微型剪组 39 7.9±2.3 2.5±2.6 6.0±2.2电切环组 43 7.7±2.4 2.7±1.6 5.7±1.7 t 1.936 -1.821 2.435 P 0.056 0.072 0.017
3 讨论
IUA对妊娠的影响是女性至生殖中心寻求医疗帮助的最常见原因。多种医疗方法已被用来改善预后。但是中重度IUA分离后的再度粘连发生率仍然居高不下[8]。子宫内膜基底层损伤、纤维化的内膜互相粘连被认为是导致IUA的关键事件。其修复过程包括为炎症期、组织形成期以及组织重建期三个时期,由于内膜的重建多为不完全性,故最终容易形成瘢痕,导致功能受损。超过90%的IUA与宫腔吸刮手术史有关[9]。本研究中亦发现93%的不孕患者至少有1次与妊娠有关的既往宫腔手术史,随着无痛技术在宫腔操作中的广泛应用,IUA的发生率和诊断率在未来可能仍然会呈上升趋势[10]。
TCRA是目前治疗IUA的主流方法,包括机械性的和能量型的两种操作系统,电能量器械能够精确、稳定、快速地分离粘连,但有导致新的内膜损伤的可能。YU等[8]报道85例联合应用电针和电切环的IUA分离患者有4例(占4.7%)出现进展性疾病。既往有2次以上电能量手术史的IUA患者与没有电能量手术史的患者相比预后更差,表明重复的能量使用会导致宫腔进展性损伤。冷刀操作系统微型剪具有成本低、无需扩张宫颈、门诊即可操作、不存在电能量损伤等优势,目前在临床上应用广泛。
中重度IUA的患者常常需要实施更多次的分离手术。因为残留内膜的功能丧失和纤维化可导致内膜的恢复进入停滞状态。考虑到尽量避免多次手术重建过程中对内膜的损伤,我们试图在有生育要求的患者中采用冷刀操作系统如微型剪进行粘连的分离,并且将其与同期采用能量系统进行手术的患者进行术后临床参数比较。在手术过程中采用微型剪切割而不是切除粘连组织以最大可能降低对内膜基底层的损伤。如果侧面的粘连过于致密,采用尖头剪刀沿着宫腔纵轴多道分解粘连。冷刀操作系统在手术中能够提供更清晰的标志分解粘连,例如,明显的出血往往提示分离到达了宫腔肌肉层,提醒操作者停止更深的分离防止宫腔穿孔。既往有研究报道认为十分致密的粘连很难采用剪刀分离,采用电能量分离可导致更少的出血现象[11]。我们的临床实践显示术中操作深度达子宫肌层触及血管较分离瘢痕,更容易导致出血发生。
尽管术后2组间子宫腔形态的恢复无明显差异,但是月经状况的改善在微型剪刀组明显高于电切 环组,并且,微型剪组术后妊娠率为43.6%,明显高于电切环组(为37.2%)。正常规律月经的重建可能是一个术后妊娠的良好标志,其提示内膜功能的恢复[12]。然而,必须强调的是在TCRA后的女性,自发性流产、早产、胎盘粘连和围产期出血的比例明显增加,说明内膜的修复可能需要更长的时间。
除了TRCA,多种方式已被临床应用以防止宫腔再粘连的形成,包括宫腔内放置IUD、宫腔球囊,透明质酸酶羊膜移植等等[13]。FARHI等[14]也发现雌孕激素序贯治疗方法能够明显增加内膜厚度和体积。因此,我们在分离手术后常规放置IUD并且同时辅以周期性的激素治疗,以达到综合治疗的目的。
虽然本研究样本量有限且随访期限较短,但结果初步提示应用微型剪分离IUA能够达到满意和安全的结果,然而没有一项技术是普适性的,各种外科技术的应用都依赖于疾病的病变程度和操作者的手术技巧。在1例病例中,我们采用微型剪分离了宫腔内绝大部分的粘连,但是在手术中,我们不得不更换电能量去处理一侧宫角的粘连直至暴露该侧的输卵管开口。因此,一旦外科医师掌握了一项技术的核心方法,任何的器械都是可以应用自如的。
总之,采用微型剪进行IUA的分离在有生育要求的女性中是一个很好的尝试。然而,考虑到IUA疾病的预后性较差,更多的尝试,特别是采取合理的预防措施值得临床医师更多的关注。
