高频超声对周围神经良性肿瘤诊断与鉴别诊断的作用
2019-01-24孙程宽崔树森孙鸿斌吴广智
孙程宽,崔树森,孙鸿斌,吴广智,张 展,于 维,张 帆
(吉林大学中日联谊医院 手外科,吉林 长春130033)
周围神经良性肿瘤是常见的软组织肿瘤,其生长缓慢,常侵犯四肢和颈部,临床表现通常是局部软组织包块,很少有全身不适及局部神经压迫表现,根据不同的组织来源,临床上常见的周围神经良性肿瘤分为神经鞘瘤和神经纤维瘤[1]。二者因组织来源不同,生长方式不同,导致手术方法不同,因此术前准确地诊断对术中术式的选择及术后预后的判断起着重要作用。本文通过回顾性分析我院2016-2017年收治的经手术和病理确诊的36例周围神经肿瘤,旨在归纳不同类型周围神经肿瘤的声像图特征,探讨高频超声对周围神经良性肿瘤的诊治价值,为临床诊断与鉴别诊断提供可靠依据。
1 资料与方法
1.1 一般资料
选取2016年1月—2017年12月吉林大学中日联谊医院收治的周围神经良性肿瘤患者36例为研究对象,男性患者14例,年龄18-62岁;女性患者22例,年龄21-67岁,平均(45.2±14.4)岁;发生部位:四肢28例,头颈部7例,躯干1例;肿物为单发30例,多发6例;患者均以发现肢体软组织包块就诊,8例患者有肢体疼痛、麻木,28例患者无明显症状。所有患者均经过术前超声检查、手术和病理检查。
1.2 方法
采用SEIMENS ACUSON S2000彩色多普勒超声诊断仪进行检查,高频线阵探头,探头频率为5-14 MHz,患者体位根据肿瘤部位选择,充分暴露检查部位。采用直接扫差法对肿物进行多平面扫查,观察肿物的大小、形态、边界、内部回声、包膜,确定肿物与周围神经的解剖学关系,观察病灶有无 “鼠尾征”。采用彩色多普勒超声血流显像技术观察肿块周围及内部的血流分布情况,Adler半定量法将肿瘤内部的血流丰富程度划分为4个等级:0级,肿块内未见血流信号显示;1级,少量血流,肿块内见1-2个星点状血流信号;2级,中量血流,肿块内见3-4个星点状血流信号或一条管壁清晰的血管;3级,血流丰富,肿块内可见5个以上星点状血流信号或可见2条较长的管壁清晰的血管。
1.3 统计学方法
采用 SPSS17.0 统计学软件,计数资料组间差异,比较采用卡方检验。P<0.05 为差异有统计学意义。
2 结果
2.1 术前超声和病理诊断对比
36例患者中,术前超声诊断29例为神经鞘瘤,7例为神经纤维瘤;病理诊断表明术前超声诊断的29例神经鞘瘤中,神经鞘瘤27例,血管平滑肌瘤1例,血管瘤1例;7例神经纤维瘤中,神经纤维瘤6例,神经鞘瘤1例。超声诊断对神经鞘瘤的诊断准确率为93.1%(27/29),神经纤维瘤的诊断准确率为85.7%(6/7),神经源性肿瘤的诊断准确率为91.7%(33/36)。
2.2 超声表现与结果分析
神经鞘瘤共28例,肿瘤最大直径为4.5 cm,最小直径1.4 cm,平均(3.13±0.88)cm;神经纤维瘤共6例,肿瘤最大直径2.6 cm,最小直径0.9 cm,平均(1.84±0.61) cm。超声表现与结果分析详见表1。神经鞘瘤与神经纤维瘤的超声特点相似。二者在超声下大多表现为规则的梭形低回声实质性包块,边界清晰,可见点状或条状血流信号。28例神经鞘瘤中大部分有完整的包膜,仅4例包膜不完整,但6例神经纤维瘤均为无包膜,组间对比差异有统计学意义,(P<0.05)。22例神经鞘瘤和4例神经纤维瘤可以在神经的一端或两端找到与肿瘤相连的神经细尾状回声,呈“鼠尾征”,其余表现为肿瘤与神经关系不清晰。神经鞘瘤典型声像图及术中探查见图1-2,肿瘤包膜完整,神经位于肿瘤包膜外,界线清晰,术中易剥离。 神经纤维瘤典型声像图及术中探查见图3-4,肿瘤无包膜,缠绕一束神经纤维束,与神经粘连重,术中剥离困难。
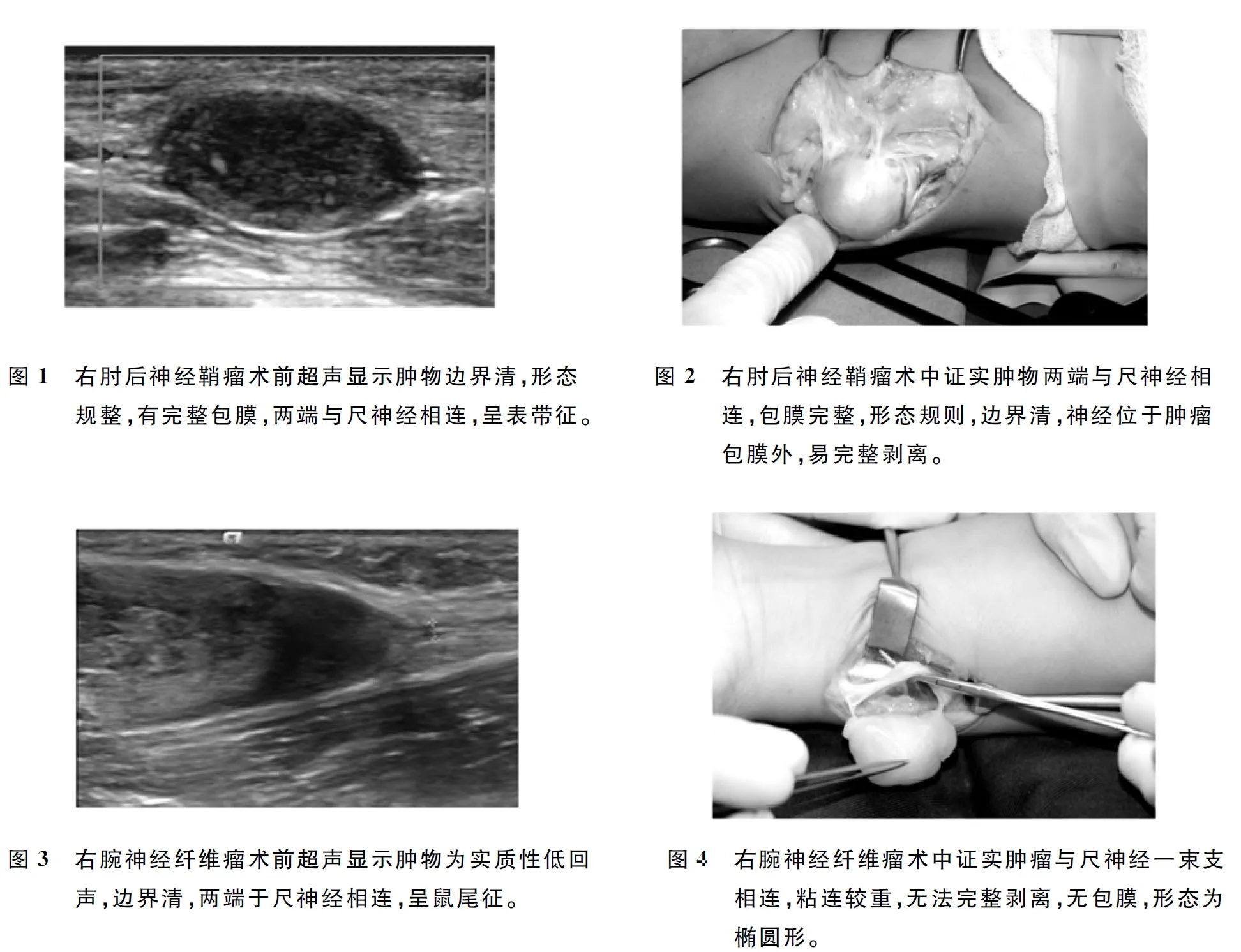

表1 周围神经肿瘤超声表现
3 讨论
周围神经肿瘤的治疗目前以手术治疗为主,术前判断肿物是否来源于周围神经具有至关重要的意义,如果术前无法判断肿物与周围神经的关系,术中可能造成神经损伤,造成不可逆的后果。而神经鞘瘤和神经纤维瘤的手术方式不同,神经鞘瘤为包膜外切除,与神经纤维界线清,大部分神经鞘瘤可以完整切除,保留神经干;神经纤维瘤常与神经纤维融合一体,无法剥离,需将受肿瘤侵犯的神经纤维切除,对于神经缺损的部分需要游离神经移植行神经修复术,术后会遗留不同程度的后遗症,因此术前明确肿瘤来源,性质,部位以及与周围神经的关系可以为手术方案提供可靠依据,具有重要价值。对于周围神经肿瘤的诊断,超声检查常做为首选的检查方法在临床上广泛应用。早在上世纪 80 年代,Hughes 等就已经运用超声检查诊断和鉴别周围神经肿瘤[2]。神经鞘瘤细胞来源于施万细胞,组织来源于神经外膜或束膜,具体病因不明,中年人多发,无明显性别倾向,典型的神经鞘瘤为单发,生长较快,无痛,边界清楚,质地较硬,沿外周神经走行分布,生于四肢的屈侧多于伸侧,常累及颈部及腋部臂丛神经、正中神经及尺神经、下肢坐骨神经及胫神经[3]。神经纤维瘤细胞来源于施万细胞,多发的神经纤维瘤,合并牛奶咖啡斑(数量大于6个且直径大于1.5 cm具有诊断意义),皮肤硬化,有时合并内脏器官病变,称为神经纤维瘤病,具有遗传倾向。神经纤维瘤多数呈结节状或息肉装,界限清楚,无包膜,生长较慢,好发于躯干和四肢,常累及较大的神经干,形成大量沿神经走行的大小不一的不规则梭形膨大结节[4-6]。
本研究结果表明,高频超声在周围神经肿瘤的诊断中表现出良好的准确率91.7%(33/36),诊断神经鞘瘤准确率93.1%(27/29),诊断神经纤维瘤准确率85.7%(6/7)。神经鞘瘤与神经纤维瘤是最常见的周围神经肿瘤,二者临床表现大致相同,因此很难依据临床表现来区别二者,高频超声为我们提供了很大帮助,首先可以通过超声判断肿物是否来源于神经。本组26例周围神经肿瘤可以在超声下明确发现瘤体一端或两端直接与神经干相连,即呈“鼠尾状”结构,这是确定肿瘤来源于神经的直接证据,因此“鼠尾征”是神经源性肿瘤的重要超声特点。本实验还通过对比超声对二者包膜回声的检出率,差异有统计学意义,(P<0.05),验证了有无包膜是神经纤维瘤与神经鞘瘤超声鉴别诊断中重要的指标。神经纤维瘤多呈浸润性生长,瘤体无包膜,表面多无完整神经束,包绕神经,可多发,手术无法完整剥离,术后遗留神经症状。而神经鞘瘤来源于神经外摸或束膜,呈偏心性生长,在瘤体表面可见受压迫的神经束,内部血流较丰富,常伴液化坏死,超声表现为混合回声,常单发,包膜完整,多数手术可完整剥离,术后神经症状少见。可通过以上超声特征对神经纤维瘤和纤维母细胞进行鉴别诊断。术前超声诊断的29例神经鞘瘤,经病理证实其中有2例非神经源性肿瘤,其中血管平滑肌瘤1例,血管瘤1例。此2例肿瘤直径平均为1.1 cm,生在于皮下组织,我们分析其原因可能有以下几点:肿瘤过小,内部回声,肿瘤形态不易观察;皮下神经多且细,很难辨别肿瘤与细小皮神经的关系。术前超声诊断的6例神经纤维瘤,经病理证实其中有1例为神经鞘瘤,分析原因可能为:误诊的为中央型神经鞘瘤,其超声表现与神经纤维瘤非常相似,鉴别较困难,而包膜是否完整是鉴别神经鞘瘤和神经纤维瘤的重要指标,但并非所有神经鞘瘤均有完整包膜,而病理上神经纤维瘤虽无包膜,由于肿物长时间压迫周围组织,在超声下可以显示其具有包膜样回声,故易与神经鞘瘤混淆。
综上所述,高频超声操作简单,价格低廉,无创,可重复性强,可以清晰观察肿瘤与周围神经的关系,对周围神经良性肿瘤的诊断率较高,神经鞘瘤与神经纤维瘤在超声表现上很相似,但具有各自的声像特征,故高频超声可以鉴别神经鞘瘤与神经纤维瘤,为手术方案提供可靠依据。但目前高频超声对中央型神经鞘瘤与神经纤维瘤鉴别诊断较困难。
