初始血型抗体效价对ABO不相合肾移植的影响
2019-01-18王显丁徐子林刘金鹏吕远航宋涂润蒋亚梅黄春妍
王显丁 徐子林 刘金鹏 吕远航 邱 阳 宋涂润 蒋亚梅 范 钰 黄春妍 王 莉 林 涛
国外已有多种固定的预处理方案突破了ABO血型不相合障碍,使ABO血型不相合活体肾移植成为现实,在一定程度上增加了供肾数量[1-3]。四川大学华西医院自2014年9月实施首例ABO血型不相合活体肾移植以来,逐步摸索出一套根据每个受者的初始血型抗体效价水平来制定个体化预处理的方案,截至2017年11月共完成ABO血型不相合活体肾移植40例。现将初始血型抗体效价水平对ABO血型不相合活体肾移植临床结局的影响总结如下。
对象和方法
研究对象本研究纳入2014年9月至2017年11月在华西医院接受ABO血型不相合活体肾移植的40对供、受者。供肾者均为受者的直系亲属或配偶,所有供肾者系自愿、无偿将其一侧肾脏捐献给受者,并经四川大学华西医院伦理委员会和四川省卫生健康委员会审批同意。
供肾的获取均采用经后腹腔的腹腔镜供肾切取术。供肾移植于受者的一侧髂窝,移植肾血管吻合方式为供肾动脉与受者髂外动脉端侧吻合或髂内动脉端端吻合、供肾静脉与受者髂外静脉端侧吻合。
40例受者在移植前均无供者特异性HLA抗体,预处理方案根据受者的初始血型抗体效价来制定,与群体反应性抗体水平无关。5例受者在移植前合并慢性乙型肝炎病毒感染,术前HBV DNA复制均为阴性。
研究方案移植当天及术后2周内血型抗体效价>1∶ 16的受者发生血型抗体介导排斥反应风险明显升高[1,4],依据初始血型抗体效价水平,将受者分为两组:低抗体效价组(血型抗体IgG和IgM效价均≤1∶ 16)和高抗体效价组[血型抗体IgG和(或)IgM效价>1∶ 16],比较两组供、受者基线特征、血型抗体效价变化和肾移植临床结局。
预处理及免疫抑制方案初始血型抗体(IgG和IgM)效价≤1∶ 8的受者,在移植前仅口服免疫抑制剂进行预处理;初始血型抗体效价等于1∶ 16的受者,采用口服免疫抑制剂±血浆置换/血浆双重滤过的方式进行预处理;对于初始血型抗体效价≥1∶ 32的受者,采用口服免疫抑制剂+利妥昔单抗+血浆置换/血浆双重滤过进行预处理,以保证肾移植当天血型抗体效价水平≤1∶ 16。
所有受者在术前1~4周开始口服他克莫司(Tac)+吗替麦考酚酯(MMF)/吗替麦考酚钠+泼尼松。Tac初始剂量为3 mg/d,MMF初始剂量为2 000 mg/d(吗替麦考酚钠为1 440 mg/d),强的松为5 mg/d,随后根据Tac及霉酚酸的血药浓度调整免疫抑制剂的剂量。根据受者术前免疫风险选择不同的免疫诱导药物。移植手术当天停用Tac和泼尼松,术中静脉注射甲泼尼龙500 mg,术后1~3d静脉注射甲泼尼龙200 mg/d,术后第4天改用口服泼尼松60 mg/d,并逐渐减量,维持剂量为0~10 mg/d。术后第2天重新开始口服Tac。两组患者免疫抑制方案无显著差异[5-7]。
观察指标和研究终点主要研究终点为1年人肾存活率,研究观察指标包括:肾移植术后不同时点的血清肌酐水平和估算肾小球滤过率(eGFR,采用MDRD公式);急性排斥反应和感染发生率;伤口并发症(脂肪液化等);血糖及血脂;血型抗体效价等。急性排斥反应的诊断是基于移植肾穿刺活检病理结果及临床症状。
统计学方法所有统计均由SPSS 22.0(IBM,USA)及SAS 9.2(North Carolina University,USA)的Windows版本完成。连续性变量用均数±标准差表示,分类变量用绝对或相对率描述。Kaplan-Meier生存分析确定人肾存活率。连续变量间的比较采用Student’s t检验,分类变量的比较采用卡方检验。采用95%的可信区间。所有有意义的检验都是双向的。P<0.05为差异有统计学意义。
结 果
供、受者基线资料本研究共纳入2014年9月至2017年11月于四川大学华西医院接受ABO血型不相合活体肾移植的40对供、受者,其中低抗体效价组18例,高抗体效价组22例(表1)。供者的身高和供、受者血型错配间存在显著差异(P<0.05)。
个体化预处理方案及血型抗体效价变化低抗体效价组中,10例受者在移植前仅口服免疫抑制剂进行预处理;4例受者术前口服免疫抑制剂并进行1次血浆置换;1例受者术前口服免疫抑制剂并进行1次血浆双重滤过;1例受者术前口服免疫抑制剂并接受1次血浆置换和1次血浆双重滤过; 2例受者采用口服免疫抑制剂加利妥昔单抗,并接受了1次血浆置换/血浆双重滤过进行预处理。高抗体效价组中,所有受者均口服免疫抑制剂预处理,1例受者接受利妥昔单抗+4次血浆置换/血浆双重滤过,5例受者接受利妥昔单抗+3次血浆置换/血浆双重滤过,12例受者接受利妥昔单抗+2次血浆置换/血浆双重滤过,4例受者接受利妥昔单抗+1次血浆置换/血浆双重滤过。所有受者移植后2周内密切监测血型抗体效价,其血型抗体水平变化趋势如图1所示。所有患者术后2周内血型抗体效价反弹不超过1∶ 16。
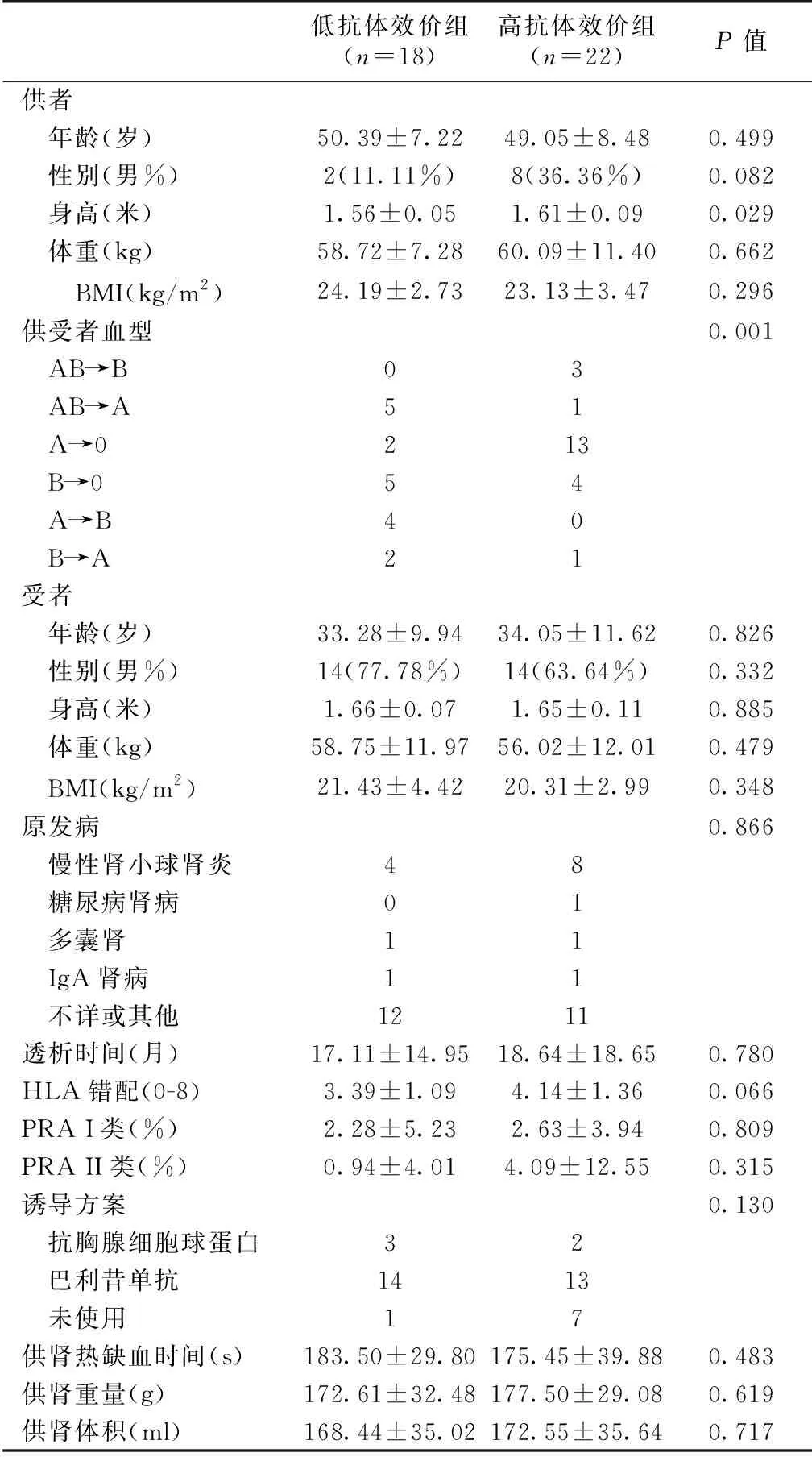
表1 两组供受者基线资料

图1 两组受者预处理前后及移植后血型抗体效价变化(IgM和IgG中较高值为观察值)
肾移植受者肾功能及人肾存活情况移植后中位随访时间为20个月(3~42个月),两组受者肾移植术后血清肌酐和eGFR均无显著差异(P>0.05)(表2)。
低效价组和高效价组受者1年移植肾及受者存活率分别为94.4%vs95.5%和100%vs100%,两组无差异。两组中均有1例受者发生超急性排斥反应导致移植肾失功,无受者死亡。
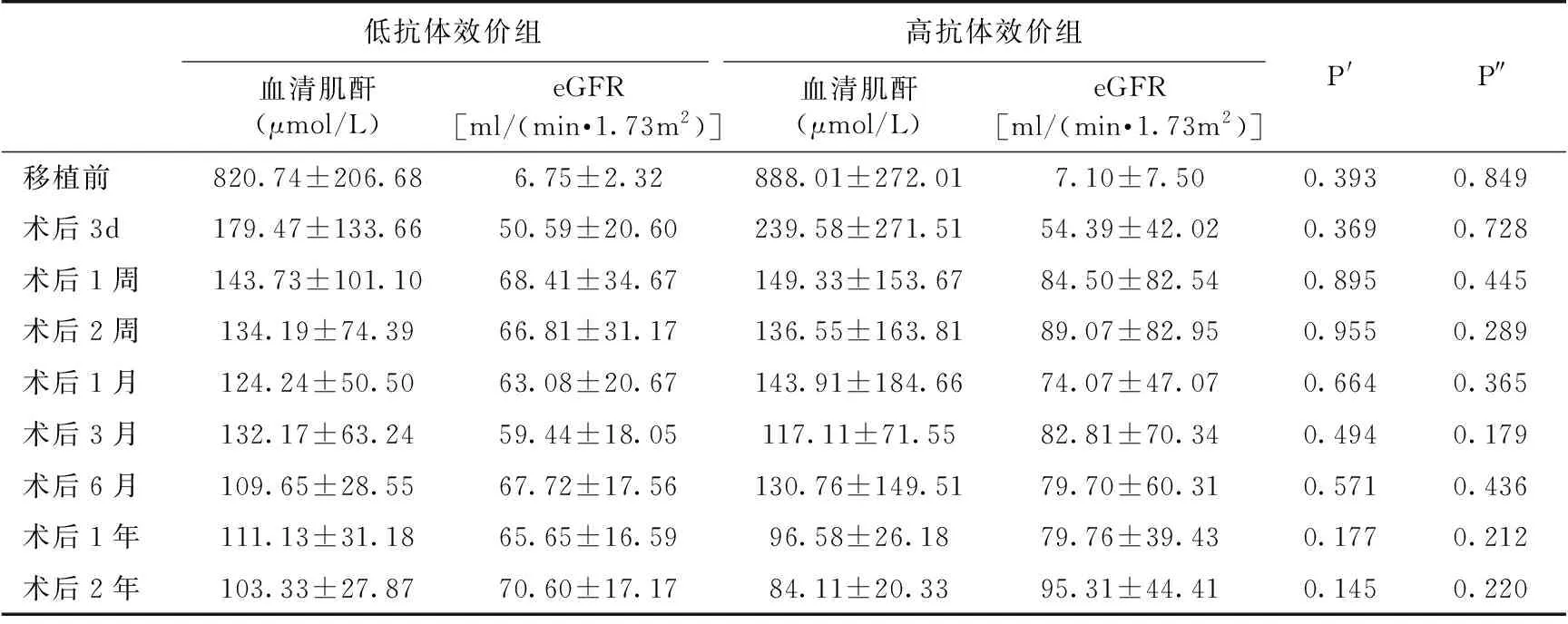
表2 两组受者肾移植术后肾功能的比较
P′:血清肌酐水平比较;P″:eGFR比较;eGFR:估算的肾小球滤过率
急性排斥反应和感染发生情况两组受者术后急性排斥反应和感染的发生情况无显著差异(表3)。
并发症肾移植切口脂肪液化的发生率分别为5.56%(1/18) vs.9.09%(2/22)(P>0.05);移植后1年血糖及脂代谢指标均无统计学差异(表4)。

表3 两组受者排斥反应和感染的比较
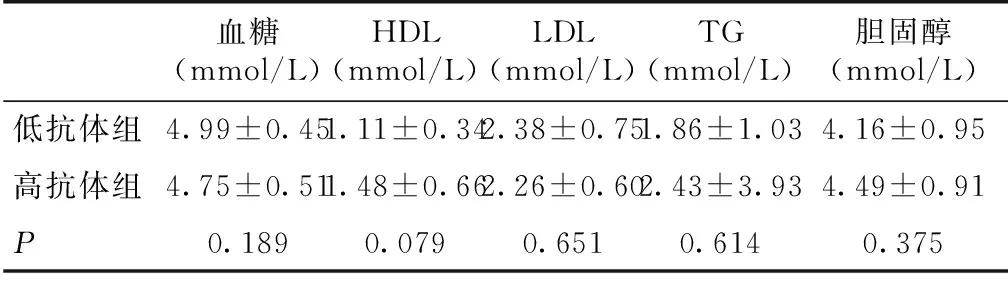
表4 两组受者移植后1年血糖及血脂代谢水平
HDL:高密度脂蛋白;LDL:低密度脂蛋白;TG:三酰甘油
讨 论
本研究比较了不同的初始血型抗体效价水平下ABO血型不相合肾移植受者肾功能、存活及并发症发生情况,探索初始血型抗体效价对ABO血型不相合肾移植临床结局的影响。本研究发现,初始血型抗体效价的高低并不影响ABO血型不相合肾移植的短期预后;相比低水平初始血型抗体效价,初始抗体效价水平高的受者移植后2年内同样具有良好的移植肾功能和人肾存活率、感染、急性排斥反应等并发症发生率无增加。
ABO血型不相合活体肾移植一定程度上增加了供肾来源[1,8-9],国内外移植界已经探索出自己的预处理方案以在移植前降低血型抗体水平[1,10],保证ABO血型不相合肾移植的成功。经过严格的术前预处理,ABO血型不相合肾移植已经取得与血型相合肾移植相似的移植效果[4,11-14]。本中心自2014年9月开展ABO血型不相合肾移植以来,针对不同初始血型抗体效价的受者制定了个体化预处理方案,运用口服免疫抑制剂、血浆置换、血浆双重滤过、利妥昔单抗等单个或多个方法的不同组合,不仅简单、节约成本,而且可能减少出血及感染等并发症。
ABO血型不相合肾移植的最大障碍在于血型抗体,血型抗体与供肾血管内皮细胞表面相应抗原结合,引起血管内溶血和广泛血栓形成[15-16]。术前清除受者体内血型抗体是手术成功的前提,较高的初始血型抗体水平需要更为复杂的术前预处理,才能保证移植当天安全的血型抗体水平,而复杂的预处理会增加感染、出血、凝血功能障碍等风险。同时,较高的初始血型抗体效价与移植后排斥反应、移植肾功能及受者存活的关系仍不明确,因此,通过本研究明确初始血型抗体水平对ABO血型不相合肾移植的影响,这也对发展血型不相合肾移植至关重要。
在本研究中,初始血型抗体效价以1∶ 16为临界值,两组基线资料无显著差异;供受者血型的不同本身也不影响血型抗体效价水平。初始血型抗体效价>1∶ 16和≤1∶ 16的受者移植后2周内血型抗体效价不反弹或反弹不超过1∶ 16。两组受者移植后2年内肾功能良好且相近,两组各有1例受者发生超急性排斥反应而丢失移植肾,1例受者事后核查移植手术当日血型抗体效价(试管法)>1∶ 16,表明该例超急性排斥反应的发生可能与试管法系肉眼检测,可重复性差相关[17-18],另一例受者初始血型抗体IgG、IgM效价均为1∶ 4,受者在术前2周开始口服免疫抑制剂预处理,移植当天血型抗体效价仍为1∶ 4,术后第2天行移植肾切除术,病理结果示超急性排斥反应。其发生超急性排斥反应的原因尚不明确,之后的受者经过该方案预处理后未再出现超急性排斥反应。两例超急性排斥反应导致移植肾丢失的原因均与初始血型抗体效价无关。两组受者排斥反应、感染、伤口并发症、血糖及血脂代谢水平都没有差异。
Chung等[19]进行的一项回顾性研究,调查基线血型抗体效价对ABO血型不相合肾移植的影响,该研究以≥1∶ 512和≤1∶ 256为分组临界值,发现高抗体效价组受者术后抗体效价反弹更加频繁,急性排斥和感染发生率更高,移植肾功能更差[19];可能与该研究确定的血型抗体临界值更高(≥1∶ 512和≤1∶ 256)有关。本研究中受者的初始血型抗体效价均≤1∶ 256。本中心并没有刻意选择血型抗体效价相对较低的等待者行ABO血型不相合肾移植,也从未拒绝过血型抗体效价较高的等待者,这可能提示中国终末期肾病人群的初始血型抗体效价本身就较低。Baek等[20]研究表明,<1∶ 128和≥1∶ 128的初始血型抗体效价受者移植后排斥反应、感染、人肾存活率均无差异。我们的研究是针对中国人群ABO血型不相合肾移植,前瞻性评估初始血型抗体效价对ABO血型不相合肾移植结局的影响,确定血型抗体效价临界值为1∶ 16。但本研究随访时间短,未评估其长期预后,纳入样本量较小,还需要扩大样本量,延长研究随访时间,进一步验证本研究结果。
总之,本文发现经过个体化预处理有效降低血型抗体效价,初始血型抗体水平的高低并不会影响血型不相合肾移植的结局,此类受者同样可以获得良好的肾功能和生存获益。
