宫腔镜及药物联合治疗子宫内膜息肉的临床价值
2019-01-18吴菁
吴菁
福建省福清市医院,福建福清 350300
子宫内膜息肉是一种比较常见的妇科疾病,具有较高的发病率。该病在35岁以上女性中比较多发,随着年龄增加发病率也会增长,在围绝经期会达到最高。患者一般具有不规则出血、经间期出血、月经过多等症状,容易导致不孕症。在临床上,当前主要的治疗方法是手术治疗,以宫腔镜电切术为主,能取得确切的疗效[1]。不过,在治疗后患者复发率较高,且容易发生恶变,影响患者的生活质量和身体健康。对此,在宫腔镜治疗的同时,使用药物配合治疗,能够提升疗效,减少复发,效果更为显著。基于此,该文方便选择2015年4月—2017年4月该院就诊的子宫内膜息肉患者108例,研究了宫腔镜及药物联合治疗子宫内膜息肉的临床价值。
1 资料与方法
1.1 一般资料
方便选择该院就诊的子宫内膜息肉患者108例,通过随机分组的方法,分为对照组和观察组,每组患者54例。对照组54例患者中,年龄在34~58岁,平均年龄为(43.7±2.5)岁,病程为 2~18 个月,平均病程为(6.3±1.2)个月;观察组54例患者中,年龄在33~57岁,平均年龄为(43.2±2.8)岁,病程在 3~19 个月,平均病程为(6.6±1.3)个月。纳入标准:符合子宫内膜息肉诊断标准,符合宫腔镜治疗指征,对该研究签署知情同意书,医学伦理委员会批准。排除标准:合并其它严重妇科疾病,可并其它严重慢性全身性疾病,有宫腔镜治疗禁忌证,药物过敏或过敏体质,有精神障碍、认知障碍或沟通障碍。两组患者在年龄、病程等一般资料方面,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 对照组患者单独行宫腔镜电切术治疗,手术时间选定月经干净后的3~7 d。术前告知患者常规禁食禁水,术前1 d,使用400 μg米索前列醇,达到软化子宫的效果。所有患者均行硬膜外麻醉,取膀胱截石位,常规消毒铺巾后,暴露宫颈并扩张到10号,使用奥林巴斯宫腔电切镜和膨宫机,膨宫液选择5%的葡萄糖,糖尿病患者则使用生理盐水[1]。分别设定100~150 mL/min的流速,以及80~100 mmHg的压力,设定60~80 W 的电凝功率和35~45 W的电切功率。按照顺序对宫腔四周、宫底、颈管等位置进行探查,对息肉大小、形态加以观察,了解子宫内膜息肉和蒂部的关系等。采用电极切除息肉和周围浅层内膜,对切除子宫标本送病理检查,术后常规抗感染治疗[2-3]。
1.2.2 观察组 观察组患者采用宫腔镜及药物联合治疗的方法,宫腔镜治疗方法与对照组患者相同,在此基础上加用药物治疗。选择黄体酮胶囊(批准文号:国药准字 H20041902),口服,2 次/d,100 mg/次,从宫腔镜电切术后5 d,或是月经来潮前14 d开始治疗,治疗10~14 d为1个疗程,共治疗3个疗程[4]。
1.3 观察指标
对比两组患者治疗前后的月经量和子宫内膜厚度,对比两组患者的治疗效果,同时对比两组患者治疗后的子宫异常出血情况和复发情况。治疗效果评价标准为:显效:治疗后症状消失,月经恢复正常;有效:治疗后症状减轻,月经情况好转;无效:治疗后症状未好转或加重。
1.4 统计方法
研究得出数据通过SPSS 19.0统计学软件处理,以均数±标准差()表示计量资料,以 t检验;以[n(%)]表示计数资料,以χ2检验,P<0.05为差异有统计学意义。
2 结果
治疗前,两组患者月经量和子宫内膜厚度差异无统计学意义(P>0.05);治疗后,观察组患者月经量(132.5±65.1)mL,与对照组(293.5±86.7)mL,差异有统计学意义(t=13.56,P<0.05),子宫内膜厚度观察组(7.4±1.2)mm与对照组(10.9±2.5)mm,差异有统计学意义(t=4.69,P<0.05)。 见表 1。
表1 观察组与对照组患者治疗前后月经量和子宫内膜厚度对比()

表1 观察组与对照组患者治疗前后月经量和子宫内膜厚度对比()
?
观察组患者治疗总有效率为96.30%,高于对照组患者的 74.07%,差异有统计学意义(χ2=10.57,P<0.05)。见表2。
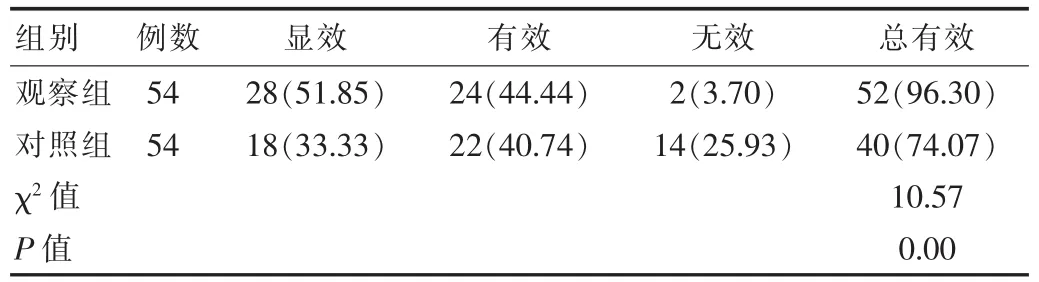
表2 观察组与对照组患者治疗效果对比[n(%)]
观察组患者治疗后异常子宫出血率为7.41%,低于对照组患者的25.93%,差异有统计学意义(χ2=6.67,P<0.05);复发率为3.70%,低于对照组患者的29.63%,差异有统计学意义(χ2=13.07,P<0.05)。 见表 3。

表3 观察组与对照组患者治疗后异常子宫出血及复发情况对比[n(%)]
3 讨论
在生育期、围绝经期前后,女性容易发生子宫内膜息肉的疾病,是由于子宫内膜间质、腺体等过度增生,形成肉质瘤体凸出与内膜,在宫腔任何位置均可能发生。研究表明,子宫内膜息肉的形成,与子宫内膜异位症、长期慢性炎症、服用他莫昔芬、与无孕激素对抗雌激素内膜增生等。由于此类疾病基本不会自然消退,会持续存在,并且有恶变的可能,所以需要积极治疗。手术是治疗子宫内膜息肉的首选方法,常见的手术类型包括刮宫术、子宫切除术、宫腔镜下息肉电切术等[5]。其中,刮宫术属于盲刮,在治疗中可能存在遗漏,而子宫切除会导致患者丧失生育能力,不利于身心健康。因此,宫腔镜手术是目前该病治疗的首选方法。
利用宫腔镜电切术治疗,能够不损伤内膜,将息肉蒂部看清,从根部切除,减少并发症,效果显著。不过,在单纯手术治疗下,患者仍有可能发生异常子宫出血等并发症,同时复发率较高。因此,在手术治疗的同时,联合药物治疗的方法,以巩固疗效,减少复发。有研究表明,子宫内膜息肉的形成,一个重要原因就是雌激素水平过高[6]。黄体酮胶囊属于孕激素类药物,当存在大量雌激素,药物能够将增殖期的子宫内膜转变为分泌期,逐步减小子宫内膜的厚度,进而促使子宫内膜脱落,对子宫内膜息肉的形成,有良好的抑制作用。而且,药物能够对LH、FSH水平加以抑制,对于内源性雌激素产生发挥良好的抑制作用,通过对子宫内膜过度增生的抑制,使症状得到改善,同时减少疾病的复发[7]。
既往研究资料对子宫内膜息肉治疗中药物配合宫腔镜治疗方法取得的效果分析,如董琳琳等[8]在研究中,选择86例患者为对象,所有患者均顺利完成手术,术后随访仅4例复发,复发率4.65%,提示联合治疗取得的效果显著,这与该次研究结论基本吻合。该文研究中,观察组患者治疗后月经量、子宫内膜厚度改善均较为明显,治疗效果显著,且复发率为3.70%,低于对照组患者的29.63%(P<0.05)。手术切除是治疗子宫内膜息肉的主要方法,宫腔镜手术具有创伤小、安全性高等优势,在临床上有广泛的应用。但患者术后有较高的复发率,术后复发一般和术中息肉蒂部没有完全切除,以及患者体内雌激素水平存在联系。黄体酮是一种孕激素类药物,对增生内膜的脱落有促进作用,同时能够对子宫内膜息肉的复发产生抑制。
综上所述,在子宫内膜息肉的治疗中,采用宫腔镜及药物联合治疗的方法,能够取得更好的治疗效果,且复发率更低,可在临床上推广应用。
