阿托西班对不同年龄子宫内膜异位症不孕患者行解冻胚胎移植妊娠结局的影响
2019-01-08胡晶晶魏兆莲
王 影,胡晶晶,吴 荣,王 超,李 君,魏兆莲
体外受精-胚胎移植(invitrofertilization andembryo transfer,IVF-ET)技术从1978年第一例试管婴儿诞生至今日趋成熟,已经作为治疗不孕不育症的重要手段在全世界得到广泛应用。子宫内膜异位症(endometriosis,EMS)是一种以子宫内膜腺体和间质出现在子宫外并异常生长为特征的妇科疾病[1]。EMS患者常常合并不孕,发生率约为30%~50%,不孕症患者中一部分为EMS患者,发生率约为25%~50%[2]。
EMS不孕患者行IVF-ET助孕时的妊娠率较男性因素和输卵管因素不孕患者明显下降[3]。研究[4]表明,EMS患者血清中有较高的缩宫素(OT)水平。前期研究[5]显示,OT作用于子宫结合带中的缩宫素受体(OTR),激活Ca2+子通道,释放出Ca2+,从而达到子宫平滑肌收缩的作用,也可刺激花生四烯酸、前列腺素(PG)F2a产生和释放,从而刺激子宫收缩,这可能是导致EMS患者子宫内膜蠕动过强和蠕动障碍的主要原因。过强的子宫收缩可导致子宫内膜蠕动波增加,导致胚胎的异位着床或不着床,降低宫内妊娠率[6]。研究[7]显示,反复种植失败的患者子宫内膜蠕动频率明显增加,使用阿托西班后,可显著提高种植率和妊娠率。该研究对行F-ET的684例 EMS不孕患者进行回顾性分析,以探讨阿托西班对不同年龄子宫内膜异位症不孕患者行F-ET妊娠结局的影响。
1 材料与方法
1.1病例资料2014年1月~2017年7月在安徽医科大学第一附属医院生殖中心行F-ET的EMS不孕患者,共684例。纳入标准:① EMS不孕患者经腹腔镜或经腹手术证实,不孕年限>1年;② 年龄在20~45岁之间;③ 卵泡刺激素(follicle-stimulating hormone,FSH)<10 IU/L;④ 血清CA125<35 IU/L;⑤ 第5天的优质囊胚数>1个;⑥ 移植周期<3次。排除标准:① 子宫异常(宫腔息肉、宫腔粘连及子宫肌瘤等);② 输卵管积水;③ 患者在行F-ET前使用促性腺激素释放激素激动剂治疗后月经未恢复正常者;④ ET日子宫内膜厚度<7 mm;⑤ 其他影响受孕的内分泌、免疫及代谢性疾病。
1.2分组依据根据F-ET日是否使用阿托西班(Tractocile,6.75mg,瑞士辉凌制药有限公司)分为观察组和对照组,观察组(329例)于移植前0.5 h 静脉推注小剂量阿托西班,对照组(355例)未使用阿托西班。因年龄是影响妊娠结局的重要因素,因此按年龄是否大于35岁再次分组。
1.3F-ET周期子宫内膜的准备自然周期:平素月经规律,月经第10天左右开始行阴道B超监测卵泡至排卵,排卵后予地屈孕酮片(达芙通,荷兰雅培)10 mg、Bid口服维持。人工周期:于月经第3天给予戊酸雌二醇片(补佳乐,1 mg,德国拜耳)2 mg、 Bid口服,月经第10天左右行B超监测内膜生长情况,若子宫内膜厚度≥7 mm时,每日加肌肉注射黄体酮注射液(浙江仙琚制药)60 mg转化内膜,补佳乐维持原剂量。两种方案均在内膜转后第5天行移植解冻的优质胚胎。
1.4F-ET前阿托西班的应用观察组患者于移植前0.5 h缓慢静脉注射阿托西班,1 min内静脉注射完。
1.5黄体支持及妊娠诊断ET后予肌肉注射黄体酮60 mg/d及口服地屈孕酮片10 mg,Bid。ET后第14天测血β-hCG>25 U/L者确定为生化妊娠,并继续给予黄体支持;ET后第30~35天行阴道超声了解胚胎发育情况包括孕囊位置及个数,宫腔内见孕囊者为临床妊娠,28周内妊娠丢失为流产,包括自然流产及胚胎停止发育。

2 结果
2.1一般情况观察组和对照组在不孕年限、内膜厚度、移植数、孕囊数和其他生化指标等方面差异均无统计学意义(P<0.05),但两组的年龄(t=2.45,P=0.02)差异有统计学意义。见表1。

表1 观察组和对照组一般情况的比较
2.2不同年龄组中观察组与对照组一般资料的比较通过分析观察组和对照组的一般情况,结果显示两组的年龄不一致,同时结合临床,年龄是影响妊娠结局的重要因素,因此按照年龄是否大于35岁分组,消除年龄对妊娠结局的影响后再比较药物的影响。
两个年龄组中观察组和对照组患者的年龄、体质量指数(BMI)、不孕年限、FSH、基础雌二醇(E2)及黄体生成素(LH)以及移植日内膜厚度等比较差异无统计学意义(P>0.05)。
2.3不同年龄组中观察组与对照组妊娠结局的比较两个年龄组中观察组的胚胎种植率、生化妊娠率、临床妊娠率及活产率均显著高于对照组,差异均有统计学意义(P<0.05);年龄≤35岁组中观察组的流产率显著低于对照组,差异有统计学意义(P=0.02)。见表2。
2.4单因素和多因素logistic回归分析从临床上考虑,临床妊娠率是所有关心的结局,因此,按照临床妊娠的发生与否分组,进一步探索其影响因素。单因素logistic回归分析显示:年龄组、使用阿托西班和移植胚胎数是临床妊娠的影响因素,变量定义:未发生临床妊娠=0,临床妊娠=1;≤35岁=0,>35岁=1;未用阿托西班=0,使用阿托西班=1;移植胚胎数=实际数。多元logistic回归结果见表3。使用阿托西班、年龄和移植胚胎数对临床妊娠结局有影响。
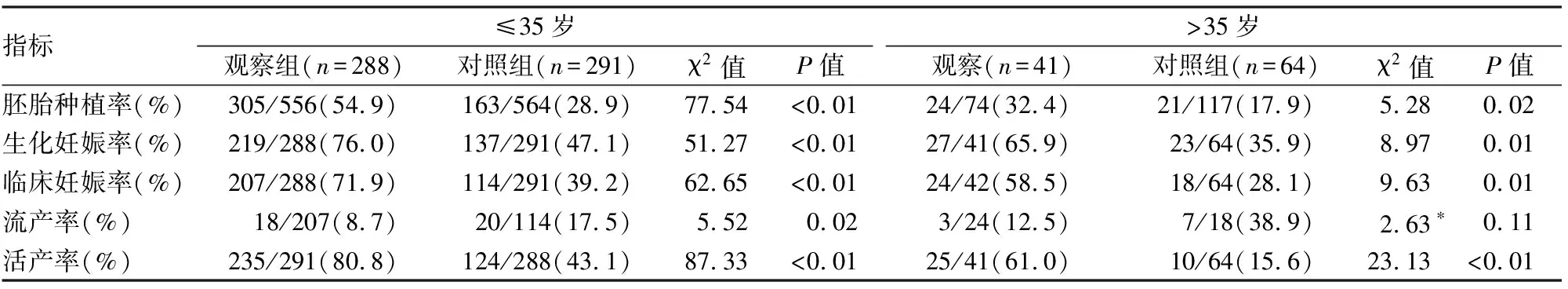
表2 观察组与对照组妊娠结局的比较[n(%)]
*理论频数小于5,采用校正χ2检验

表3 临床妊娠结局的多因素logistic回归结果
3 讨论
EMS是妇科的常见病,与不孕密切相关,约30%~50%的EMS患者合并不孕症,而25%~50%的不孕症患者合并有EMS[2, 8]。在接受IVF-ET助孕的患者中EMS不孕患者的临床妊娠率较男方因素和输卵管性不孕的患者明显下降。EMS患者相对于其他因素不孕患者的胚胎着床率降低[9]。
IVF-ET 成功的关键性因素包括良好的胚胎质量和子宫内环境,良好的子宫内环境包括合适的子宫内膜厚度及形态,较好的子宫内膜血流灌注及无过多的子宫收缩活动。EMS患者的子宫内膜容受性的改变,可能是导致其不孕和IVF治疗妊娠率降低的原因之一[5]。EMS患者子宫平滑肌细胞过度表达OTR,引起子宫的异常收缩,从而导致痛经并影响胚胎IVF结局,降低妊娠率、着床率[10]。研究[11]表明内异症不孕患者行F-ET,内异症组在着床窗期子宫内膜蠕动频率比输卵管因素显著增加。这反应了内异症不孕患者可能存在OT/OTR系统的高度活化表达,导致血清OT、PGF2a水平增加以及子宫内膜蠕动波频率增加。研究[12]表明子宫内膜蠕动频率<2次/min的患者临床妊娠率最高, 随着蠕动频率的增加,临床妊娠率就会明显下降。因此,抑制过强的子宫收缩可能会起到提高种植率和保胎的作用。
阿托西班是催产素/加压素 V1A受体拮抗剂的混合制剂,其与OT竞争位于子宫肌细胞膜、蜕膜、胎膜上的OTR,抑制细胞内质网Ca2+的释放,阻断Ca2+的内流,抑制OT诱导的PGF2a的产生,从而抑制缩宫素对子宫的收缩作用,且此作用呈剂量依赖性[13]。Pierzynski et al[14]首次将阿托西班应用于生殖领域,使得一名42岁女性,有15年不孕史,7次移植失败,共移植了12枚优质胚胎的RIF患者,在第8次移植前应用阿托西班观察到其子宫收缩频率明显降低并成功获得妊娠且活产。本文回顾性分析阿托西班对EMS患者行F-ET助孕妊娠结局的影响。结果显示不同年龄组中观察组的胚胎着床率、生化妊娠率、临床妊娠率及活产率均显著高于对照组。可以认为阿托西班能提高子宫内膜异位症不孕患者的妊娠结局。而阿托西班的安全性也得到证实,阿托西班作为缩宫素受体拮抗剂已经应用于治疗先兆早产,作为先兆早产的保胎药物,对子宫具有特异性,对其他系统几乎无作用。且Pierzynski et al[15]研究发现阿托西班对人类精子活性以及兔胚胎发育无任何毒性作用,对人胚胎未发现有致畸作用,是一种安全有效的保胎药物。
综上所述,EMS合并不孕患者的子宫内膜容受性降低、子宫蠕动频率高是导致其在IVF-ET治疗中的着床率及临床妊娠率较输卵管因素及男方因素不孕患者低的原因之一。而阿托西班能有效降低子宫内膜的异常蠕动,在IVF-ET临床应用得到一定的认可。本研究得出:在控制年龄和移植胚胎数的前提下,EMS合并不孕患者F-ET前应用小剂量阿托西班可明显改善其妊娠结局。但本研究样本量有限,仍需大样本多中心合作来进一步研究证实。
