重庆地区123例静脉注射吸毒的HIV/HCV共感染者临床特征分析
2019-01-03鲁雁秋李奇穗何小庆李同心
刘 敏,鲁雁秋,李奇穗,何小庆,李同心,王 静
目前HIV、HCV 2种病毒感染均无有效的疫苗可预防,静脉注射吸毒(吸毒)者发生HIV、HCV的感染率不断上升。据统计,全球约有1600万吸毒人员,其中约18.8%为HIV感染者[1],吴国辉等[2]指出重庆地区吸毒人群中HCV感染的发生率为83.2%,HIV/HCV共感染的发生率为3.8%。HIV/HCV共感染的吸毒人群临床症状复杂多样,病程长,病情重,病死率高。虽然我国目前已有不少关于吸毒人群HIV、HCV感染的流行病学调查研究,但对于此类患者的临床特征缺乏详细描述。本文回顾性统计我中心收治的有吸毒史的HIV感染者合并HCV感染的发生率,分析此类患者的临床特征,探讨吸毒对HIV/HCV共感染者病情的影响,为临床诊治提供帮助。
1 对象和方法
1.1 对象 2014年1月—2016年9月于重庆市公共卫生医疗救治中心感染科就诊,有吸毒史,且确诊为HIV感染的患者共149例,从中筛选出合并慢性丙型病毒性肝炎(丙肝)的患者(吸毒组)123例(82.6%)。所有丙肝病例均为HCV RNA阳性和/或抗HCV阳性,并排除HAV、HBV、HDV、HEV及其他原因引起的急慢性肝损伤。丙肝诊断参照《2014年欧洲肝病学会丙肝治疗指南的诊断标准》[3]。将同期收治的否认吸毒史的HIV/HCV共感染者共69例作为对照组。
1.2 方法 收集患者人口学特征、血常规、肝功能、凝血功能及CD4+T细胞计数、HIV RNA、HCV RNA及HCV基因分型、治疗及预后等基线资料,并进行回顾性研究。分析有吸毒史的HIV/HCV共感染者合并其他病原菌的感染情况;观察其肝损伤及贫血程度,分析其与患者年龄、性别、CD4+T细胞计数、HIV RNA定量、HCV RNA定量等因素的相关性;对比分析吸毒组患者与对照组患者的临床资料差异,探讨吸毒对HIV/HCV合并感染患者病情的影响。
1.3 肝功能异常及贫血程度分级
1.3.1 肝功能异常分级[4]轻度:ALT或AST为正常值上限的1.0~2.5倍,或TBIL为正常值上限的1.0~1.5倍。中度:ALT或AST为正常值上限的2.5~5.0倍,或TBIL为正常值上限的1.5~2.5倍。重度:ALT或AST为正常值上限5.0倍以上,或TBIL为正常值上限5.0倍以上。
1.3.2 贫血程度分级[5]轻度:HGB为90~110 g/L。中度:HGB为60~90 g/L。重度:HGB为30~59 g/L。极重度:HGB≤30 g/L。
1.4 统计学处理 采用SPSS 19.0统计学软件进行分析,计量资料用x±s表示,组间比较采用t检验,计数资料用频数表示,组间比较采用χ2检验,多组间比较采用单因素方差分析,以P<0.05表示差异有统计学意义。
2 结 果
2.1 基本资料 吸毒组中,男性99例(80.5%),女性24例(19.5%),平均年龄(40.43±6.21)岁。籍贯:重庆112例(91.1%),四川10例(8.1%),湖南1例(0.8%)。29例完善HCV基因分型检查,1型2例,3型20例,4型3例,6型4例,以基因3型为主(69.0%)。107例(87.0%)合并其他病原菌导致的多部位感染:70例合并肺部感染,4例合并颅内感染,11例合并皮肤软组织感染,7例同时合并肺部、颅内感染,5例同时合并肺部、皮肤感染,2例同时合并肺部、颅内、皮肤感染,另外10例合并视网膜、腹腔等感染;其中60例(56.1%)感染的致病菌为结核分枝杆菌。
2.2 吸毒组患者肝损伤的单因素分析 将吸毒组患者根据其肝功能情况分组,异常组83例(67.5%)、正常组40例(32.5%)。比较肝功能正常患者与肝功能异常患者,发现2组患者在年龄、性别、CD4+T细胞计数、HIV RNA和HCV RNA定量间差异均无统计学意义(P均>0.05)(见表1)。异常组患者根据肝功能异常程度划分:轻度异常组45例,中度异常组21例,重度异常组17例。比较发现3组间CD4+T细胞计数差别较大,但差异无统计学意义;同样在年龄、性别、HIV RNA、HCV RNA定量等指标间的差异也无统计学意义(P均>0.05)(见表2)。

表1 吸毒组中肝功能异常组与正常组比较Table 1 Comparison of liver dysfunction group and liver normal group in drug abuse group
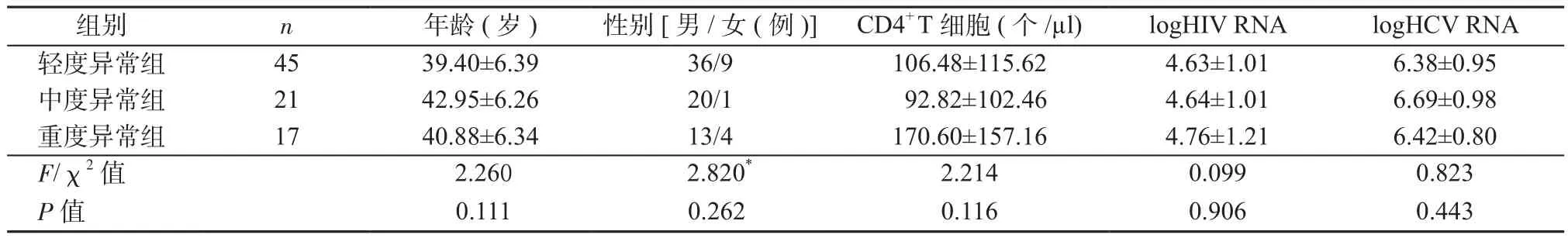
表2 吸毒组中肝功能不同程度异常组组间比较Table 2 Comparison of different liver dysfunction severity in drug abuse group
2.3 吸毒组患者贫血的单因素分析 将吸毒组患者根据其HGB值分为非贫血组34例(27.6%)与贫血组89例(72.4%);89例贫血患者根据贫血程度划分,轻度贫血组53例,中度贫血组29例,重度贫血组7例。与非贫血组相比,贫血组患者中女性所占比例明显高(P<0.05);且贫血组患者CD4+T细胞计数明显低于非贫血组患者(P<0.05),而HIV RNA定量明显高于非贫血组患者(P<0.05);2组患者在年龄、HCV RNA定量间差异无统计学意义(P均>0.05)(见表3)。同时将3组不同程度贫血组患者作比较,发现3组患者在年龄、性别、CD4+T细胞计数、HIV RNA和HCV RNA定量间差异无统计学意义(P均>0.05)(见表4)。

表3 吸毒组中贫血组与非贫血组比较Table 3 Comparison of anemia group and non-anemia group in drug abuse group

表4 吸毒组中不同程度贫血组组间比较Table 4 Comparison of different anemia severity in drug abuse group
2.4 吸毒组与对照组基本资料及实验室检验结果比较 将吸毒组患者与对照组患者比较,发现2组患者PLT处于正常范围,平均HGB、ALB定量均低于正常值下限,且吸毒组下降的更明显(P均<0.05)。2组患者肝功能均出现异常,对照组异常程度(ALT、TBIL、DBIL)较吸毒组更严重(P均<0.05)。未发现2组患者在性别、年龄、WBC、CD4+T细胞计数、HIV RNA和HCV RNA定量间存在明显差异(P均>0.05)(见表5)。
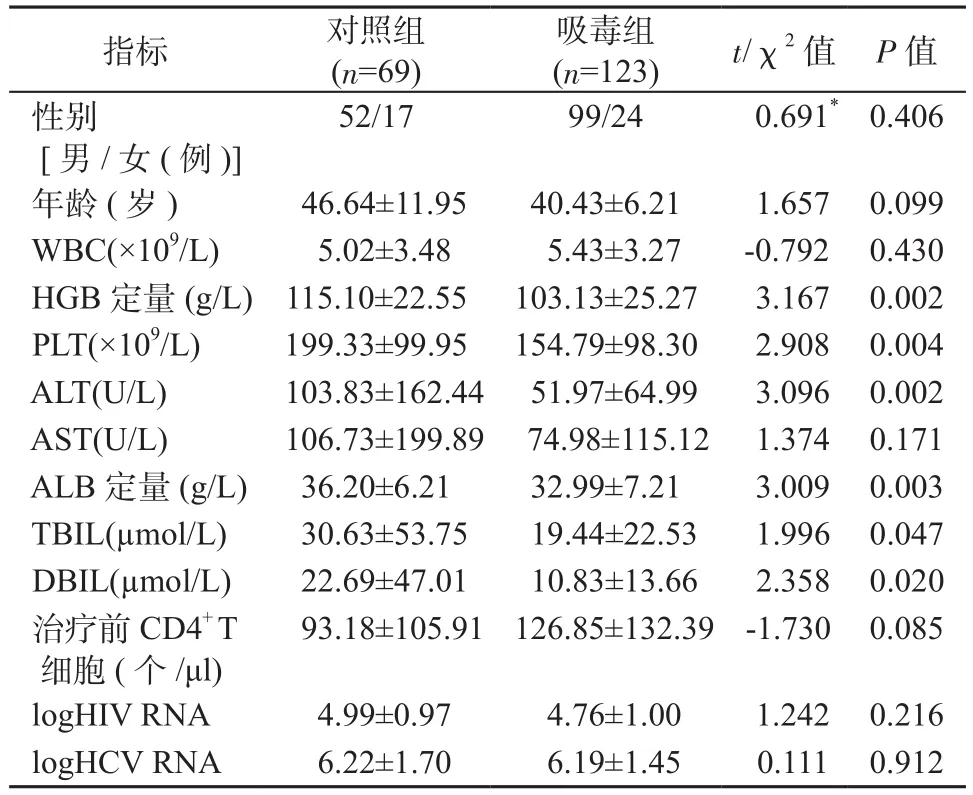
表5 吸毒组患者与对照组患者比较Table 5 Comparison of drug abuse group and normal group
2.5 治疗及预后 随访吸毒组患者,截至2016年12月存活69例(56.1%),死亡16例(13.0%),失访38例(30.9%),存活者中55例(79.7%)仍间断吸毒或饮用美沙酮替代治疗。69例存活患者中,59例启动抗HIV治疗,治疗方案以一线抗病毒方案(拉米夫定+替诺福韦/齐多夫定+依非韦伦/奈韦拉平)为主,其中18例抗HIV治疗服药依从性良好,其余41例均常有漏服药物现象,10例从未启动抗HIV或抗HCV治疗。18例规律抗HIV治疗患者中10例曾经或现正抗HCV治疗。即123例有吸毒史的HIV/HCV共感染者中,仅14.6%的患者规律抗HIV治疗,8.1%的患者启动抗HCV治疗。
3 讨 论
本研究中91.1%的吸毒组患者户籍地为重庆,故此类人群在重庆地区具有一定的代表性。研究结果显示本地区有吸毒史的HIV感染者中,82.6%的患者合并HCV感染,远高于一般人群(3.2%)[6],与吴国辉等[2]的研究结论较一致。可见重庆地区有吸毒史的HIV感染者合并HCV感染的发生率极高,临床医师在接诊有吸毒史的HIV感染者时,均应完善抗HCV抗体及HCV RNA的筛查,及早明确是否合并HCV感染。通过对该人群HCV基因分型检测发现其HCV基因型多样化,基因1型、3型、4型、6型均可见,其中以基因3型最常见(69.0%),此结论与张乾等[7]、胡志军等[8]研究结果不一致,这可能与不同地区HCV基因型的流行趋势不一致有关;同时感染途径与HCV基因分型也存在相关性,静脉药瘾者感染的HCV以基因3型为主[9]。近几年由于人口流动性增大和涉毒人员增多等因素,全国原有HCV基因型分布状况正迅速发生改变。
123例有吸毒史的HIV/HCV共感染者中,高达87.0%的患者合并其他部位、多种病原菌感染,如肺部感染、颅内感染、皮肤软组织感染、腹腔感染、视网膜病变等,或多部位感染同时存在,从而导致此类患者病程长、病情重、病死率高。合并的多病原菌感染中,最常见的致病菌为结核分枝杆菌(56.1%),故针对此类人群行常规结核菌感染筛查尤为必要。
有吸毒史的HIV感染者合并HCV感染时易出现肝损伤,尤其出现重度肝功能异常时可明显增加其死亡风险。本研究中,67.5%的吸毒患者存在肝功能异常,其中13.8%为重度肝功能异常。未发现肝功能正常组与异常组在年龄、性别、HIV RNA定量及HCV RNA定量间存在明显差异,但众多研究提出HCV不同基因型致病性存在明显差异[10],与本研究结果不一致,可能因本研究中大部分患者均为HCV基因3型,其他基因型样本量过少导致。研究中还发现有吸毒史的HIV/HCV共感染者,72.4%存在贫血现象,其中轻度贫血者43.1%,中重度贫血者29.3%。对比贫血组与非贫血组患者,发现性别、CD4+T细胞计数、HIV RNA定量间存在明显差异。女性患者更容易出现贫血现象,且CD4+T细胞计数越低、HIV复制越活跃的患者越容易出现贫血现象,提示有吸毒史的HIV/HCV共感染者,HIV感染时间越长,免疫功能受损越严重,越容易出现贫血现象。
本研究同时收集本中心同期收治的否认吸毒史的HIV/HCV共感染者69例,明显少于有吸毒史的HIV/HCV共感染者123例,考虑吸毒可能为导致HIV/HCV合并感染的危险因素。莉莎等[11]研究发现静脉注射吸毒是导致HIV/HCV共感染者的主要传播途径,与本研究结论一致。同时本研究发现吸毒组患者HGB、ALB降低情况明显比对照组患者更严重,故考虑有吸毒史的HIV/HCV共感染者营养状况更差。研究中发现2组患者肝功指标均出现异常,并且与吸毒组相比,对照组的肝功异常情况更严重,这可能是因为吸毒者身体状况更差,承受能力更弱,比非吸毒患者更早就医治疗的缘故。
众多研究显示,吸毒者因各种原因导致其治疗依从性极差,本研究中有吸毒史的HIV/HCV共感染者短期存活率低,约56.1%,其中仅14.6%的患者规律抗HIV治疗,8.1%的患者接受抗HCV治疗。此类人群存活率低的主要原因:①易同时合并多器官、多系统、多种病原菌感染,且治疗依从性差;②须长期大量服用戒断药物美沙酮,而美沙酮与抗HIV药物间相互作用较多,影响血药浓度,容易导致抗HIV治疗失败。故对于此类患者,应加强宣教,嘱其适时启动抗HIV、抗HCV治疗,且坚持良好的服药依从性,对于长期服用美沙酮替代治疗的患者,抗HIV治疗过程中应适时监测血药浓度,调整给药剂量,避免HIV耐药的发生。
总之,通过本研究发现重庆地区有吸毒史的HIV感染者合并HCV感染的发生率高,一旦出现合并感染,易导致肝能损伤及贫血现象的发生;由于此类患者治疗依从性差,导致其死亡率极高。一方面我们应加强禁毒,以减少HIV/HCV共感染的发生,另一方面针对已出现HIV/HCV共感染的吸毒患者,应加强宣教,督促其及早接受规范化治疗,改善预后,降低病死率。须要指出的是本研究对象为吸毒人群,由于其诊疗依从性极差,缺乏抗HIV、抗HCV治疗后实验室复查指标,从而无法观察疗效,有待更大样本、更深入的前瞻性研究进一步了解情况,指导临床工作。
