双腔起搏器植入术后心房颤动发生率及相关因素分析
2019-01-03刘倩刘亚宁赵彦蕾谢瑞芹
刘倩,刘亚宁,赵彦蕾,谢瑞芹
作者单位:050000 河北省石家庄市,河北医科大学第二医院 心内科
双腔起搏器能够发挥心房、心室辅助泵功能,维持房室传导的同步性,一直被称为生理性起搏模式,其植入的主要适应证为病态窦房结综合征(病窦)和房室阻滞[1]。然而,长期起搏治疗改变了正常心脏激动顺序,使双心房、双心室、房室间收缩不同步,引起心房压力增高,心房颤动(房颤)时有发生。随着起搏器诊断技术不断发展,有研究报道,起搏器植入术后房颤年发生率高达20%~50%[2]。房颤是缺血性脑卒中与系统性栓塞的重要危险因素,使脑卒中的风险增加4~5倍[3],房颤患者发生脑卒中预后较差,死亡率和永久性致残率更高[4,5]。近年来,国内外研究分析了临床资料、心脏结构以及心房起搏比例(AP%)、心室起博比例(VP%)对于起搏器植入术后新发房颤的影响,然而结论尚不明确。本研究将在此基础上进一步分析起搏器四种基本工作模式与起搏器术后新检出房颤的关系,为寻找降低双腔起搏器术后房颤发生率方法提供依据。
1 资料与方法
1.1 研究对象
回顾性分析2014-03至2017-10期间于河北医大二院心内一科植入双腔起搏器的患者。纳入标准:(1)年龄≥18周岁;(2)符合病窦或房室阻滞诊断标准;(3)入院后经心电图或24 h动态心电图证实有双腔起搏器植入的Ⅰ类和Ⅱa类适应证。排除标准:(1)曾更换起搏器的患者;(2)既往房颤病史患者或入院后经心电图、24 h动态心电图发现房颤患者;(3)既往有风湿性心脏病、先天性心脏病、肥厚型心肌病、扩张型心肌病病史或者既往有心脏外科手术史患者;(4)合并有甲状腺功能亢进症、急性心肌梗死、血液系统疾病及多器官功能不全者。共获得样本85例(样本中可能包含部分无症状但漏诊的房颤患者)。
1.2 双腔起搏器植入
所有入选患者均经右锁骨下静脉穿刺植入双腔起搏器(设定模式均为DDD/DDDR)。右心室电极放置在右心室流出道低位间隔或中位间隔,右心房电极均放置在右心耳。术后常规启用双腔起搏器房性心动过速检测功能和模式转换功能,记录并存储心房高频事件发作时的心电图。将起搏器记录到的心房高频事件发作频率≥190次/min,持续时间≥6 min定义为房颤负荷[6]。考虑到术后心肌损伤可能影响房性心律失常结果,故从双腔起搏器植入6周后统计资料。
1.3 超声心动图检查
所有患者术前采用iE33彩色超声诊断仪(荷兰飞利浦公司)进行超声心动图检查,常规记录心脏各腔室大小,包括左心房、左心室及左心室射血分数(LVEF)。
1.4 起搏器程控及随访
所有患者均于术后3、6、12个月,此后每年1次定期于我科程控起搏器,如有不适立即随访,在每次程控时对设备参数进行常规设置。分别采用St Jude Medical公司3650程控仪或 Medtronic公司2090程控仪进行起搏器程控,随访内容包括心房高频事件的发作频率及持续时间,到达房颤负荷患者调取腔内心电图,排除假阳性可能;记录AP%、VP%、起搏器基础频率以及心房感知-心室感知(AS-VS)模式、心房感知-心室起搏(AS-VP)模式、心房起搏-心室感知(AP-VS)模式、心房起搏-心室起搏(AP-VP)模式所占百分比,若随访过程中起搏器参数发生改变,以最后一次程控参数为准。收集的临床资料包括年龄、性别、起搏器植入指征、既往病史(包括高血压、糖尿病、高脂血症、冠心病、心力衰竭、脑梗死)、用药史[包括血管紧张素转化酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ACEI/ARB)、β受体阻滞剂、钙拮抗剂、他汀类药物]等。
1.5 统计学方法
数据分析采用SPSS 22.0软件。近似服从正态分布的定量资料以均数±标准差表示,呈偏态分布的定量资料用中位数(P25,P75)表示,均数间比较采用t检验,定性资料采用检验。根据AIC准则筛选出拟合Logistic回归的最优变量(AIC=65.31),并进行Logistic回归分析检验房颤的独立危险因素,P值<0.05认为差异有统计学意义。
2 结果

表1 患者基本资料与新检出心房颤动的单因素分析[例(%)]
2.1 研究人群的基本特征(表1)
纳入85例患者,平均年龄(63.53±12.16)岁,女性53例(62.4%),男性32例(37.6%),平均随访时间为(386.73±285.73)d,19例患者新检出房颤,房颤发生率为22.35%。房颤患者中男性比例高于无房颤患者(P=0.039),且服用钙拮抗剂的患者比例低于无房颤患者(P=0.03),左心房内径和左心室内径均高于无房颤患者(P均<0.05)。而且房颤患者的AP-VP模式比例高于无房颤患者(P=0.027)。
为进一步探究左心房内径与房颤的关系,绘制出曲线图后发现二者呈线性相关,左心房内径每增加1 mm,房颤发生的风险增加1.38%(图1)。将AP-VP模式比例与房颤发生率绘制成曲线图,发现AP-VP模式比例与房颤发生率呈曲线相关(图2)。
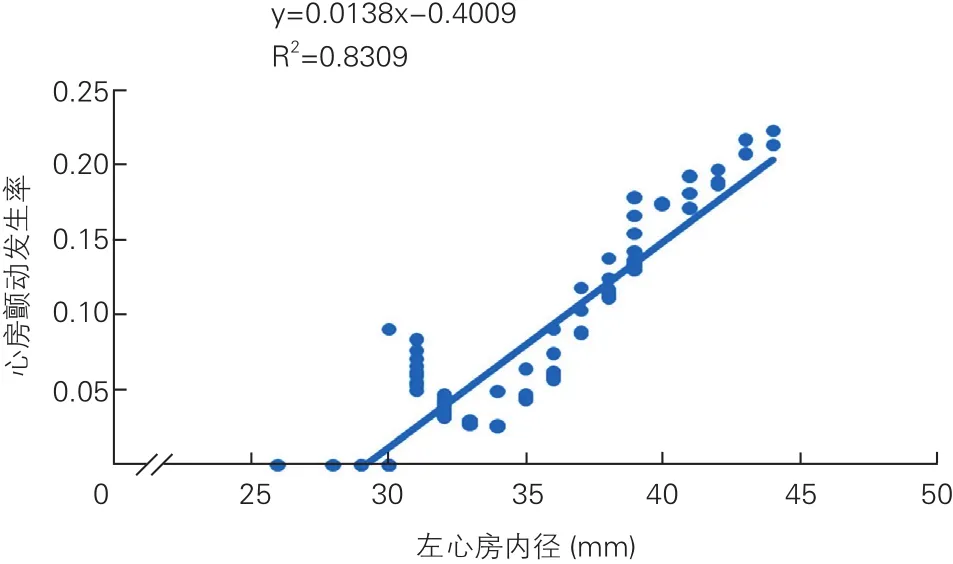
图1 左心房内径与心房颤动的关系
2.2 多因素Logistic回归分析(表2)
应用Logistic回归模型对性别、年龄、AS-VS模式、AP-VP模式、他汀类药物、钙拮抗剂、左心房内径、冠心病进行多因素相关性分析(根据AIC准则筛选出自变量,AIC=65.31),结果显示 AP-VP 模 式(OR=1.042,95%CI:1.006~1.078,P=0.021)、 左 心 房 内 径(OR=1.359,95%CI:1.124~1.644,P=0.002) 以 及 服 用 钙 拮 抗 剂(OR=0.073,95%CI:0.012~0.458,P=0.005)是术后房颤发生的独立影响因素。
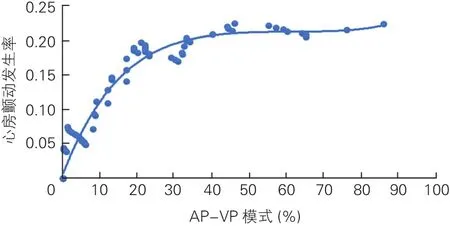
图2 AP-VP模式与心房颤动的关系
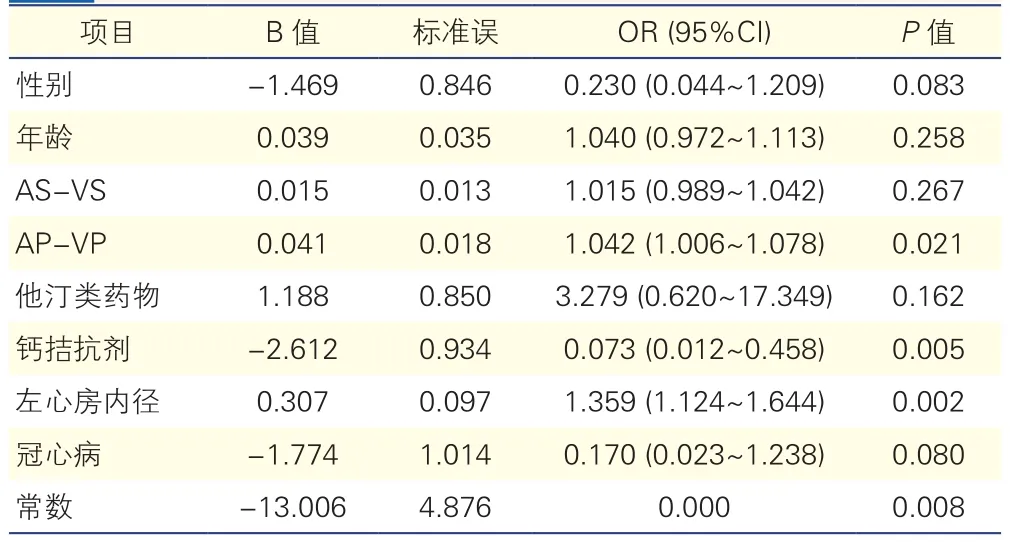
表2 心房颤动发生的多因素Logistic回归分析
3 讨论
起搏器植入术逐渐成为纠正缓慢性心律失常、预防恶性快速性心律失常的重要治疗技术,数十年来,许多研究分析了起搏器AP%、VP%对于新发房颤的影响,然而至今尚无明确定论,本研究将在此基础上进一步探讨AS-VS、AS-VP、AP-VS、AP-VP模式是否与房颤发生有关并预测术后房颤发生率。
本研究经过(386.73±285.73)d随访发现双腔起搏器植入术后新检出房颤率为22.35%,与Cheung等[7]和Mittal等[8]的研究结果相似。起搏器植入术后男性房颤的发生率是女性的2.28倍,与以往的研究结论相似[9,10],但是导致男性高房颤发生率的因素尚不明确,既往有研究表明雌激素是延缓冠心病、高血压、心力衰竭发展的保护性因素[11-13],本研究中未绝经女性8例,同年龄段男性3例,样本量小,无法比较雌激素是否与术后房颤相关。
本研究发现左心房增大是术后新检出房颤的独立危险因素,这已经是国内外公认结论[14-16],考虑其原因为:各种原因导致左心房容量和压力升高,使心房扩大发生电重构和结构重构,左心房内传导时间延长、收缩延迟,增加房颤发生的风险。房颤发生后改变心房原有的电学及组织学特征,维持房颤持续发生或终止后复发,加重左心房增大。左心房增大与房颤发生互为因果,恶性循环。本研究还发现左心房内径与术后新检出房颤率呈线性相关,左心房内径每增加1 mm,房颤发生的风险增加1.38%。
本研究结果显示新检出房颤患者中服用钙拮抗剂的患者比例低于无房颤患者。本研究中患者服用的钙拮抗剂为二氢吡啶类,对心脏的作用较小,因此考虑其预防房颤的原因可能是通过降低外周血压进而减轻左心房压力间接起效的。有研究显示,服用氨氯地平可以通过降低血压有效减少阵发性房颤的房颤负荷[17,18]。
本研究结果发现,AP-VP模式是术后新检出房颤的独立危险因素。心房起搏时心房去极化使心房传导时间延长、收缩延迟,左心房充盈量减少、压力升高进而增加房颤发生风险[19,20];此外,右心耳起搏使双房间传导延迟,为快速性折返性心律失常提供条件。右心室起搏引起心室异常电-机械活动,将心室分为早期激活和晚期激活区[21],导致心室非同步收缩,二尖瓣反流增多、心房压力增大,增加房颤发生的风险[22]。AP-VP模式工作时,心房、心室顺序起搏,血流动力学同时发生非生理性改变,使上述心房、心室导致房颤风险增加的负面因素相互叠加,房颤发生风险进一步增加。我们假设由于AP-VP模式比例增加,心房、心室非生理性收缩,导致左心房扩大,进而增加了房颤发生的风险。然而本研究不支持上述观点,对左心房内径与AP-VP模式进行相关性分析,没有发现两者之间有显著的相关性(P=0.318),这些发现提示AP-VP模式对房颤发生的有害影响可能与心房压力增高和收缩性损伤有关,而不是心房扩大本身。本研究还发现AP-VP模式比例与房颤发生率呈曲线相关,随着AP-VP模式比例增加,房颤发生率趋于稳定,这可能是由于长期起搏治疗使患者对心脏起搏有更好的耐受性。因此,临床上应尽量减少AP-VP模式比例,从而降低房颤发生率。目前,具有房室搜索功能和心室起搏管理功能(MVP)的起搏器可以有效降低AP-VP模式比例,在Xiao等[23]研究中发现,在传统双腔频率适应性起搏器(DDDR)、具有房室搜索功能和具有MVP功能的起搏器中,AP-VP的中位时间百分比分别为42.8%、33.9%、6.4%。
总之,心脏起搏器患者房颤的发生是一个非常复杂的问题,本研究发现高比例AP-VP模式、左心房内径增大是双腔起搏器植入术后房颤发生的独立危险因素,应用钙拮抗剂可以减少房颤发生。临床上应尽量采用具有房室搜索功能或MVP功能的起搏器以降低AP-VP模式百分比,从而减少术后房颤的发生。
本研究是一项回顾性研究,样本量较小,且随访时间尚短,因此只能说明一种趋势。确切结论尚待大规模临床试验进一步验证。入组患者仅依据心电图或24 h动态心电图排除既往房颤病史,由于检查资料可能存在缺失、患者可能存在无症状房颤等影响因素,术前无房颤病史患者数据可能被高估;而起搏器植入术后房颤发生的记录相对准确,因此本研究的设计可能高估起搏器植入术后新发房颤率。
