心肌梗死后左心室附壁血栓患者体循环栓塞发生情况及不同种类抗凝药物治疗效果分析
2019-01-03晁鹏李杰陈晓洋王勇任澎
晁鹏,李杰,陈晓洋,王勇,任澎
作者单位:830001 乌鲁木齐市,新疆维吾尔自治区人民医院 心内科
左心室附壁血栓(LVT)是心肌梗死后最常见的并发症之一,出现血管介入治疗之前,随着心肌梗死的发病率逐年提高,LVT的发病率也随之不断提高,一度占据心肌梗死患者的20%~60%[1-3],并且LVT大大增加了体循环栓塞(如脑栓塞等)的风险,从而增加心肌梗死的病死率,自经皮冠状动脉介入治疗(PCI)术兴起,LVT的发病率逐渐降低至4%~15%[4-6],尽管如此,LVT依然是威胁心肌梗死患者的疾病之一[7]。2013年美国心脏病学会/美国心脏协会基金会(ACCF/AHA)关于急性ST段抬高型心肌梗死的指南指出,对于心肌梗死后LVT形成的患者,建议服用至少3~6个月的口服抗凝药物[8],其中双联抗血小板聚集(DAPT)联合口服抗凝药物是最经典的治疗方案,但其出血风险随之提高[9],那么对于急性心肌梗死后LVT形成的患者新型口服抗凝药物(NOAC)与传统维生素K抑制剂在疗效与安全性方面的优劣,以及服用抗凝药物的最佳时间,尚乏研究,本研究主要探究心肌梗死后LVT形成患者新型口服抗凝药物及传统维生素K拮抗剂的优劣以及口服抗凝药物最佳时间的选择。
1 资料与方法
研究对象:收集2012-01至2017-12所有就诊于我院确诊急性心肌梗死后LVT形成的145例患者作为LVT组,随机抽取同时间段明确诊断为急性心肌梗死但未形成LVT的238例患者作为对照(非LVT组)。随机的方法采用简单随机抽样法,按照2012-01至2017-12明确诊断心肌梗死患者(除外LVT形成)的就诊时间,按顺序将其编号,之后运用Excel 2007产生随机数,抽取产生的随机数所对应的患者作为非LVT组;对于心肌梗死后LVT的诊断,主要通过经胸超声心动图[10,11],排除标准:(1)在住院期间死亡的患者;(2)严重的精神疾病患者;(3)不同意接受随访,并不同意参与研究的患者。在随访的过程中有31例患者失访(其中LVT组9例,非LVT组22例),最终LVT组有136例,非LVT组有216例患者参与了研究,告知每位患者研究的目的,并签署知情同意书。
治疗:对于明确诊断为急性心肌梗死的患者给予DAPT联合低分子肝素抗凝治疗;LVT组的患者出院后继续长期口服维生素K抑制剂华法林或NOAC利伐沙班,口服华法林的患者,建议其每周监测国际标准化比值(INR),INR值最好维持在2.0~3.0之间,根据INR值进行药物剂量的调整;使用利伐沙班的患者,采用利伐沙班10 mg/d共5天,随后15 mg/d或20 mg/d的抗凝策略;一般对于急性ST段抬高型心肌梗死的患者尽量行急诊PCI术,支架术后给予DAPT至少1年。对于非LVT组出院后一般未给予抗凝治疗(合并心房颤动除外)。
随访及终点:对于纳入的患者我们通过查询其住院病历资料、门诊病历资料及电话随访的方式进行随访。 主要终点事件为体循环栓塞(SE),定义为具有临床或超声影像学的栓塞证据,包括脑栓塞、冠状动脉栓塞、下肢动脉栓塞等。次要终点为出血,定义为任何形式的出血,包括中等量的出血及大量或危及生命性的出血,出血的标准以1993年GUSTO标准定义[12]。
统计学处理 :统计学处理运用SPSS 19.0进行,符合正态分布的计量资料以均数±标准差表示,不符合正态分布的计量资料以中位数表示,计数资料及等级资料以中位数表示。符合正态分布及计量资料进行t检验,不符合正态分布的计量资料进行秩和检验,计数资料进行卡方检验,P<0.05为差异有统计学意义。生存分析运用Kaplan-meier法进行,运用COX风险回归模型调整混杂因素,进行多因素分析。
2 结果
两组的基线资料比较(表1):年龄、Killip心功能分级≥2级、CHA2DS2-VASC评分、LVEF、急诊PCI、口服抗凝药物、前壁心肌梗死两组差异具有统计学意义(P均<0.001),其余基线资料差异均无统计学意义(P均>0.05)。两组患者共有287例(81.5%)接受了急诊PCI术,有65例(18.5%)未接受急诊PCI术,其中54例(83.1%)未接受急诊PCI术的原因为超过时间窗,还有4例(6.2%)患者因为不同意行急诊PCI术而未行血运重建,7例(10.8%)因为在当地医院行溶栓治疗而未行急诊PCI术。

表1 LVT组与非LVT组基线资料的比较[例(%)]
LVT组中所有患者均接受DAPT治疗,有126例(92.6%)患者在DAPT的基础上加用口服抗凝药物,10例(7.4%)患者未接受过口服抗凝治疗,其中6例有明显的出血风险,既往曾经发生过大出血,2例拒绝抗凝,2例原因不清;在接受抗凝治疗的患者中,有70例(55.6%)服用华法林抗凝,56例(44.4%)服用利伐沙班抗凝。
中位随访 33.8个月期间,LVT组51例(37.5%)患者坚持使用口服抗凝药物,使用抗凝治疗的中位时间为8.3个月。随访期间停用抗凝药物的原因为出血事件(n=16,21.3%)、随访过程中血栓消失(n=51,68.0%)、其余的无法追溯其停用抗凝药物的原因(n=8,10.7%)。
在随访期间,LVT组共有23例(16.9%)新发体循环栓塞,其中脑栓塞16例(11.8%),下肢栓塞4例(2.9%),肠系膜上动脉栓塞2例(1.5%),冠状动脉栓塞1例(0.7%);非LVT组新发体循环栓塞11例(5.1%),5例(2.3%)为脑栓塞。单因素回归模型分析两组在体循环栓塞事件的发生方面差异有统计学意义(HR=5.8, 95%CI:1.51~8.98,P<0.001)。运用多因素COX回归模型调整相关混杂因素后,两组差异仍有统计学意义(HR=5.13,95%CI: 1.67~8.74,P<0.001)( 表 2), 同 时 单 因素COX回归模型结果提示急性心肌梗死后的患者中,LVT、心房颤动、Killip心功能分级≥2级、前壁心肌梗死、为体循环栓塞的独立危险因素(P<0.05),而急诊PCI、LVEF、口服抗凝药物为体循环栓塞的保护因素(P<0.05)。

表2 单因素及多因素COX回归模型分析急性心肌梗死后发生体循环栓塞的预测因素
LVT组中口服华法林的患者和口服利伐沙班的患者,基线资料在Killip心功能分级≥2级、LVEF、急诊PCI、前壁心肌梗死方面两组差异有统计学意义(P均<0.05),其余差异均无统计学意义(P均>0.05)(表3)。随访过程中,口服华法林患者中12例(17.1%)出现新发体循环栓塞,口服利法沙班患者有2例(3.6%)出现新发体循环栓塞,Kaplan-Meier法分析两组在栓塞事件方面差异有统计学意义(HR=2.138,95%CI:1.086~3.974,P=0.029), 在调整相关混杂因素后,两组差异仍有统计学意义(HR=1.80 ,95%CI:1.39~3.87,P=0.033), 同 时 结果得出心房颤动、Killip心功能分级≥2级、前壁心肌梗死为体循环栓塞发生的独立危险因素(表4)。在出血方面,华法林组共11例(15.7%)出血,利伐沙班组5例(8.9%)出血,两组差异无统计学意义(HR=1.14, 95%CI: 0.832~1.245,P=0.320)。
最后根据患者口服抗凝药物(包括华法林与利伐沙班)时间的四分位数将患者分为4个时间段,分别是 <5个月、5~11个月、12~14个月、15~18个月,其发生栓塞事件分别为7例、4例、2例、1例,而发生出血事件分别为4例、5例、3例、4例。运用Kaplan-Meier法进行分析显示4个时间段在栓塞事件方面差异有统计学意义(P=0.021),而在出血方面差异无统计学意义(P=0.087)。
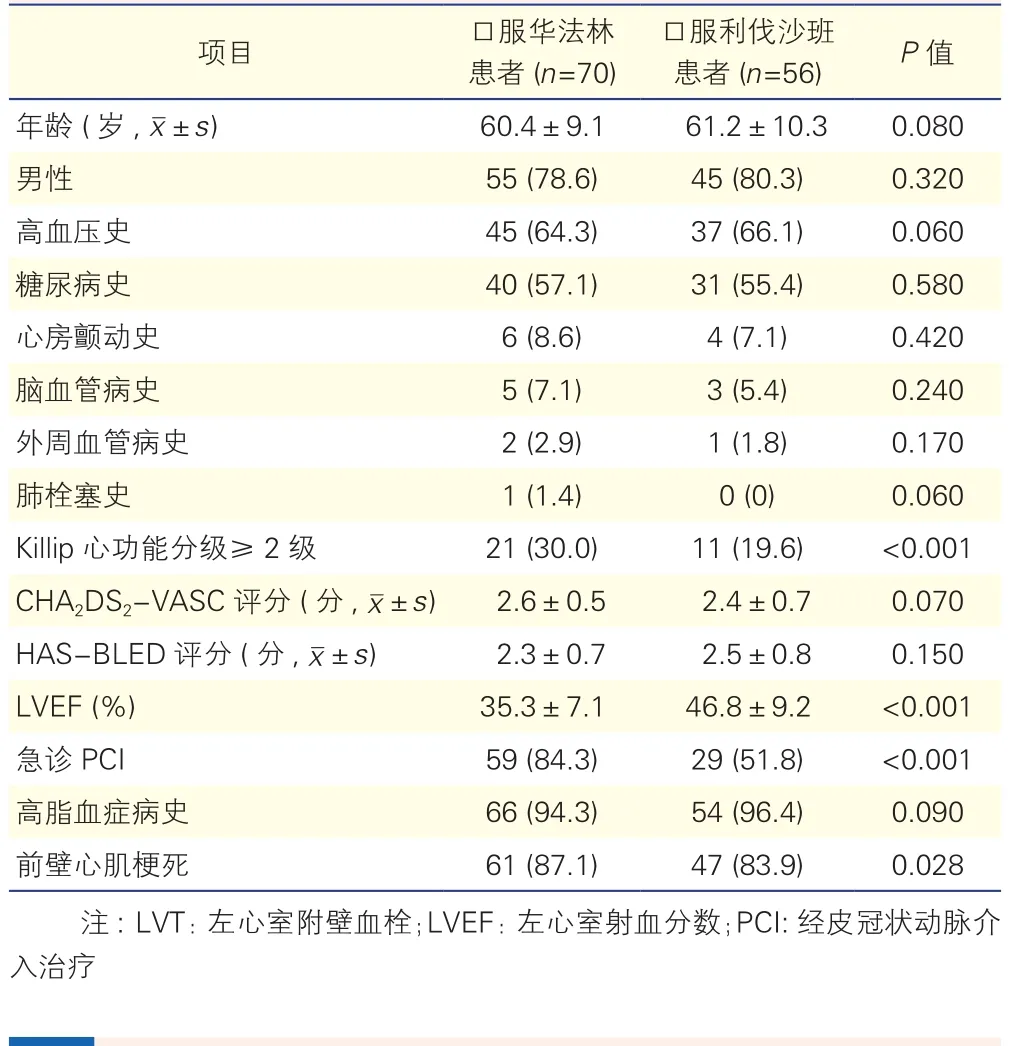
表3 70例口服华法林与56例口服利伐沙班患者的基线资料比较[例(%)]

表4 多因素COX回归模型分析服用华法林及利伐沙班发生体循环栓塞的预测因素
3 讨论
出现血管介入治疗之前,随着心肌梗死的发病率逐年提高,LVT的发病率也随之不断提高,一度占据心肌梗死患者的20%~60%。尤其是在前壁心肌梗死,LVT的发生率更高[13]。近年来,随着PCI的兴起,以及各种药物治疗(如抗血小板聚集、抗动脉硬化)的日渐完善,LVT的发病率渐渐降低[5],甚至有学者认为,在PCI时代里,LVT已经不能成为心肌梗死后常见的并发症,更不需要继续预防性抗凝治疗,但由于近年来,心肌梗死后LVT的流行病学调查结果不一,2016年Robinson等[14]就LVT是否能够成为心肌梗死后常见的并发症这一问题进行了荟萃分析,结果表明,LVT依然是心肌梗死后常见的并发症之一,其病死率及致残率仍居高不下。本研究就心肌梗死后LVT形成患者的抗凝治疗进行进一步探究。
本研究显示在随访过程中,LVT组患者的体循环栓塞事件发生率为16.9%,非LVT组患者为5.1%,这与既往的研究资料相符[15]。生存分析发现LVT是新发体循环栓塞的独立危险因素,同时多因素研究发现LVT、心房颤动、Killip心功能分级≥2级、前壁心肌梗死可作为急性心肌梗死后体循环栓塞的独立危险因素,而LVEF、急诊PCI、口服抗凝药物可作为体循环栓塞的保护因素,在抗凝药物的选择方面NOACs在减少新发体循环栓塞事件方面明显优于传统的华法林,且NOACs在出血方面与华法林差异无统计学意义。在服用抗凝药物的时间方面,我们发现随着抗凝药物使用时间的延长,体循环栓塞事件的发生率随之降低,但出血事件并不会随之增高,这提示,延长抗凝药物的使用时间对于心肌梗死后LVT形成患者安全且有效。
以往的研究中关于体循环栓塞的研究很多,有研究证实高龄、心力衰竭、心脏扩大、心房颤动等均为体循环栓塞的主要危险因素[16],在本研究中,我们发现LVT、心房颤动、Killip心功能分级≥2级、前壁心肌梗死均为体循环栓塞的独立危险因素,而口服抗凝药物、LVEF及心肌梗死患者行急诊PCI术为体循环栓塞的保护因素,而传统的高龄并不是体循环栓塞的危险因素,这与既往的资料不符,分析其原因可能是本研究的样本量较少,且在纳入患者时有选择偏倚,并且本文纳入的高龄患者的人数较少,所以仍然需要更进一步研究证实LVEF和高龄是否会提高急性心肌梗死患者发生体循环栓塞的风险。
在以往的研究中,也有学者关注到对于心肌梗死的患者合适且高效的抗凝所带来的益处,在2014年Goto等[17]对12 716例接受PCI的患者进行了研究,发现只有37.7%的患者治疗范围内时间(TTR)≥65%,而这37.7%患者的脑卒中发生率明显低于TTR<65%的患者,2017年Maniwa等[15]也得到了相同的结果,发现对于急性心肌梗死合并LVT的患者,TTR≥50%患者的体循环栓塞的发生率是明显小于那些TTR<50%的患者。但上述研究中均采用传统的华法林进行抗凝治疗,但未提及新型口服抗凝药物,本研究纳入的患者中部分使用利伐沙班进行抗凝治疗,通过分析发现利伐沙班对心肌梗死后LVT形成患者的抗凝作用要优于传统的维生素K抑制剂华法林,且在此基础上并不增加患者的出血风险,但由于样本量较小,且为回顾性队列研究,其论证等级不高,期待有大型的随机临床试验去证实在心肌梗死后LVT形成的抗凝治疗中,维生素K抑制剂与NOAC的优劣。
在最近的ACCF/AHA以及欧洲心脏病学会(ESC)指南[8,18]中指出对于心肌梗死后LVT形成患者至少服用口服抗凝药物3~6个月,本研究对患者口服抗凝药物的时间也进行了进一步分析,分析得出口服抗凝药物的时间越长,发生体循环栓塞的概率越低,同时发现口服抗凝药物的时间与出血风险差异无统计学意义,也就是说,延长口服抗凝药物的时间,可能在减少体循环栓塞事件发生,且并不会增加出血的风险,但由于本研究随访时间短,口服抗凝药物发生出血事件可能并未达到高峰,所以不排除随着口服抗凝药物时间的延长,出血风险增加的可能性,故仍期待随访时间更长的研究来进一步证实此问题。
本研究存在诸多不足,首先对于LVT的诊断方面,心脏磁共振成像(CMR)[11]在诊断心肌梗死后LVT方面具有较高的敏感度和特异度,但限于客观因素,入组患者无法完善CMR检查,可能会出现漏诊情况,其次本研究为回顾性队列研究,其论证等级一般,无法达到很高的论证等级,第三本研究选取的样本量较少,可能会存在选择偏倚,信息偏倚等,故期待大规模的随机双盲临床试验去进一步探讨此问题。
