1990~2016 年中国及省级行政区疾病负担报告
2019-01-03曾新颖齐金蕾殷鹏王黎君刘韫宁刘江美周脉耕梁晓峰
曾新颖,齐金蕾,殷鹏,王黎君,刘韫宁,刘江美,周脉耕,梁晓峰
作者单位:100050 北京市,中国疾病预防控制中心 慢性非传染性疾病预防控制中心
随着社会经济的高速发展,我国正经历着快速的工业化、城镇化和老龄化进程,而人群行为生活方式、疾病谱及生态环境也随之改变。这些变化连同地区间医疗卫生资源分布的不均,给我国的卫生健康事业带来了巨大挑战。经过我国卫生工作者坚持不懈的努力,政府部门、社会各界和人民群众的大力支持,我国卫生与健康事业取得了长足发展。在“十二五”期间,我国人均预期寿命到2015年达到76.3岁,比2010年提高1.5岁;婴儿死亡率由13.1‰下降到8.1‰;5岁以下儿童死亡率由16.4‰下降到10.7‰;孕产妇死亡率由30/10万下降到20.1/10万,居民的健康水平总体上处于中高收入国家水平。进入“十三五”时期,党中央、国务院依然高度重视卫生与健康事业,先后印发了《“健康中国2030”规划纲要》 ,《“十三五”卫生与健康规划》和《中国防治慢性病中长期规划(2017~2025年)》 ,明确了新形势下我国卫生与健康事业的工作方针,即将健康融入所有政策,推进健康中国建设。人群疾病负担可反映人群疾病、伤残以及危险因素的分布和水平,是评价健康状况、制定干预措施和配置卫生资源的重要依据。2017年9月,全球疾病负担(GBD)研究结果(2016)发布。本报告将对1990~2016年中国及省级行政区疾病负担结果进行概述。
1 资料与方法
1.1 资料来源
自2009年以来,中国疾病预防控制中心联合美国华盛顿大学健康测量与评估中心(IHME)定期对1990年以来我国历年的普查数据、人口学调查数据、疾病监测点系统数据、死因登记报告信息系统数据、妇幼卫生监测系统数据、肿瘤登记系统数据、传染病报告系统数据、全国伤害监测系统数据、慢性非传染性疾病(慢性病)及其危险因素监测数据、中国香港和澳门死因数据、重要的卫生调查报告、相关大型调查研究结果,以及相关的社会和经济指标数据进行系统梳理,着手研究并分析全国及省级行政区人群的期望寿命和健康期望寿命、死因模式、伤残调整寿命年、危险因素暴露与归因负担等疾病负担指标的现状和变化趋势,为建设健康中国及相应的卫生政策制定提供数据支持。
1.2 指标定义
本报告分析了全国及33个省级行政区(不包括中国台湾)人群的期望寿命和健康期望寿命,疾病和伤害的死亡、早死所致寿命年损失(years of life lost due to premature death,YLL)和伤残所致寿命年损失(years lost due to disability,YLD)顺位及其变化,重点慢性病伤残调整寿命年(disability adjusted life year,DALY)的地理分布,以及危险因素的归因疾病负担的顺位以及变化。
期望寿命:指在某一死亡水平下,已经活到X岁年龄的人群平均能够继续存活的年数,通常指期望寿命为0岁组的期望寿命。期望寿命从人群生命长度衡量了健康水平。
健康期望寿命:同时考虑死亡和非致死性健康结局(疾病和/或伤残状况),表示一个人在完全健康状态下生存的平均年数,去除了不健康的生存时间。它能够把人群罹患疾病和死亡的信息有机地融合为一个整体,更有效地考虑生命的质量。
YLL为不同年龄组的死亡赋予一个不同的权重,提高低年龄组的死亡权重,较低老年人的死亡权重,计算出死亡对寿命造成的损失。
YLD是指疾病患病和伤残对寿命造成的损失。在疾病负担研究中,对YLD的测量是通过对疾病后遗症的量化过程,将这些后遗症所致的寿命损失进行求和。
DALY指从发病到死亡所损失的全部健康寿命年,包括YLL和YLD两个部分。DALY是生命数量和生命质量以时间为单位的综合度量。
危险因素归因疾病负担:在其他独立危险因素暴露水平不变时,通过比较特定人群某种危险因素的暴露分布与理论最低风险暴露分布,计算出由该危险因素导致的疾病负担。
1.3 分析方法
中国疾病负担研究2016除使用GBD最新研究分析方法[1-3],如多减量寿命表方法[4]、死因整体建模策略[5]、贝叶斯降噪算法[6]、时空回归和高斯过程回归、垃圾编码重新分配算法等,基于中国数据的特点,还建立了适用于本研究的方法。
期望寿命的估计,是在估计全国及各省级行政区5岁以下儿童死亡概率和15~60岁人群死亡概率的基础上,利用GBD中使用的新的关系模型寿命表估计各年龄组的死亡概率,继而使用寿命表法计算出全国及各省级行政区的期望寿命。其中使用的模型寿命表全面考虑了来自中国国家级和省级的质量可靠的生命表[2]。
健康期望寿命的估计采用Sullivan法[7,8],具体是在寿命表法估计期望寿命的基础上,考虑各年龄组人群疾病和(或)伤残造成的寿命损失,最后推算出无伤残的期望寿命,即健康期望寿命。对疾病和(或)伤残造成的寿命损失,GBD采用YLD进行测量。
YLL的估计,是某年、某地区、某性别、某年龄组的YLL相应亚组的死亡数乘以标准寿命表中对应年龄组的期望寿命所得。标准寿命表[2]是基于全球所有人群中所观察到的各年龄组最低死亡率构建的寿命表,男女采用统一标准。
YLD的估计,将某疾病后遗症的患病人数乘以该后遗症所对应的健康状态的伤残权重,即可得到该后遗症的YLD的估计值。对于某类疾病或伤害的YLD,将各种后遗症的YLD求和即可[9]。
危险因素归因疾病负担的估计,采用比较风险评估理论,主要通过以下5个步骤[10]:(1)确定危险因素的定义及与其具有病因学联系的疾病;(2)估计危险因素的暴露分布;(3)估计危险因素与相关疾病的关联强度,通常用相对危险度(RR)指标来表示;(4)确定危险因素的理论最小风险暴露水平;(5)确定危险因素的人群归因分值,从而估算出归因于危险因素的疾病负担。
2 主要结果
2.1 1990~2016年中国人群期望寿命与健康期望寿命变化趋势及各省级行政区情况
1990~2016年,我国居民期望寿命呈上升趋势(图1),其中期望寿命由67.0岁增至76.4岁(男性由65.0岁增至73.4岁,女性由69.2岁增至79.9岁),健康期望寿命由59.8岁增至67.9岁(男性由58.8岁增至66.0岁,女性由61.0岁增至70.1岁)。
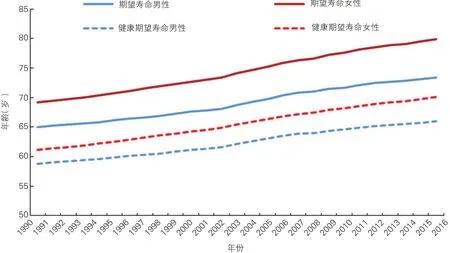
图1 1990~2016年中国人群期望寿命与健康期望寿命变化趋势
2016年我国各省级行政区人均期望寿命和健康期望寿命,均表现为女性高于男性。具体而言,期望寿命和健康期望寿命最高的5个省级行政区,从高到低分别为香港、澳门、上海、北京和浙江。期望寿命低于70岁者仅有西藏,健康期望寿命低于65岁者为西藏、青海、新疆和贵州。期望寿命和健康期望寿命之差最大的7个省级行政区分别为香港、上海、澳门、北京、浙江、江苏和广东,均超过了9岁;差值最小者为青海、贵州、西藏和新疆,均低于8岁,见图 2 。
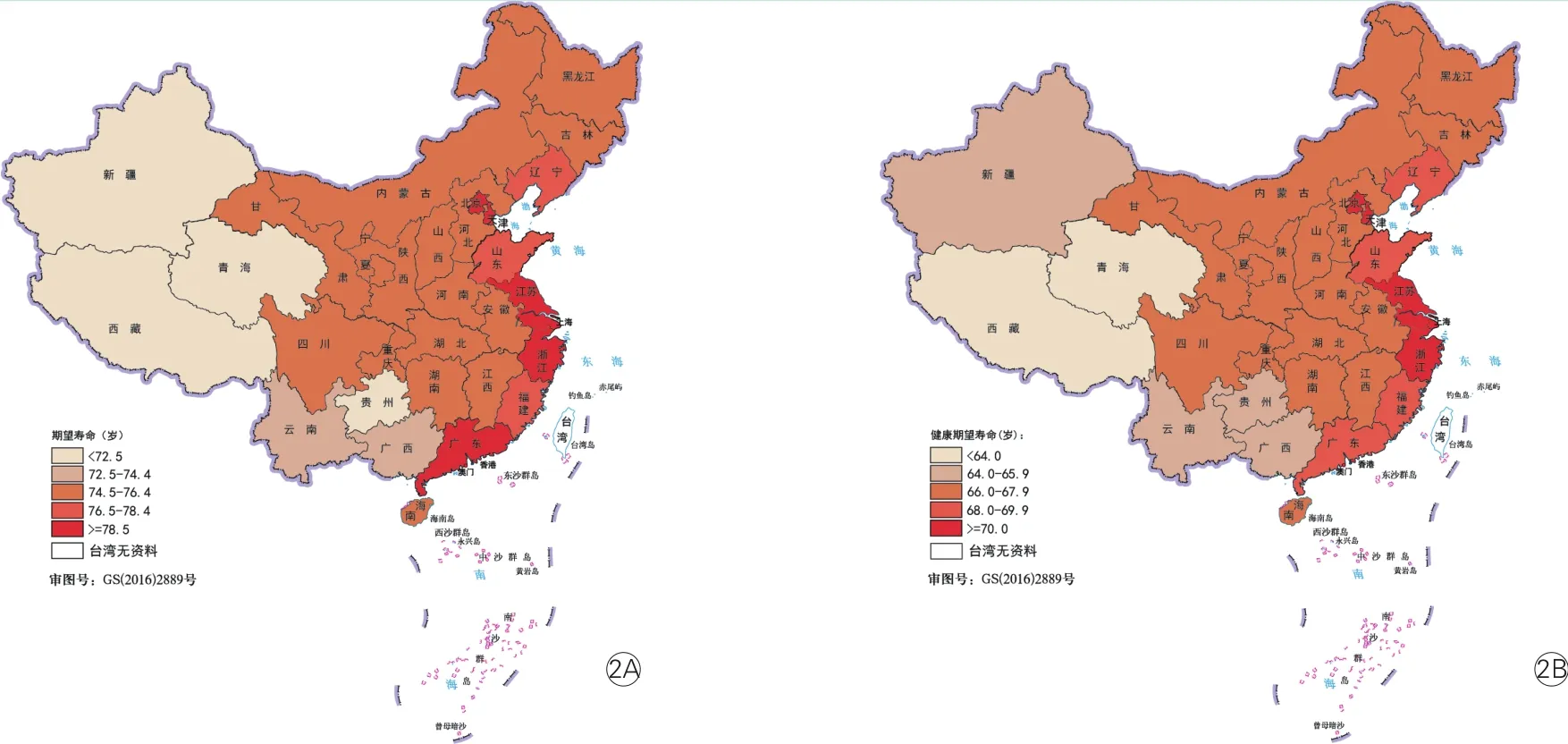
图2 2016年中国各省级行政区期望寿命(2A)和健康期望寿命(2B)
2.2 影响居民死亡和期望寿命的主要疾病及伤害
2.2.1 2005和2016年中国人群死因死亡顺位及其变化率(图3)
2016年我国人群死亡总数为967万,其中传染病、母婴疾病及营养性疾病为34万(3.5%)、慢性病856万(88.5%)、伤害77万(8.0%)。2016年导致我国人群死亡最多的前5位疾病分别为脑血管疾病(死亡率为130.9/10万,占总死亡18.5%)、缺血性心脏病(死亡率为126.0/10万,占总死亡17.8%)、慢性阻塞性肺疾病(COPD)(死亡率为64.1/10万,占总死亡9.1%)、肺癌(死亡率为43.2/10万,占总死亡6.1%)和阿尔兹海默病(死亡率为34.9/10万,占总死亡4.9%)。过去11年间,从死亡数变化来看,缺血性心脏病、阿尔兹海默病、高血压性心脏病等死亡人数增幅较大,分别增长了40.1%、57.8%和45.4%,而COPD、道路交通伤害和食管癌等死亡人数减少,分别减少21.2%、15.7%和11.5%;从死因顺位变化来看,阿尔兹海默病和高血压性心脏病的死因顺位有所上升,而肝癌、道路交通伤害、食管癌和下呼吸道感染则出现了下降。

图3 2005年和2016年中国死因死亡顺位及其变化率
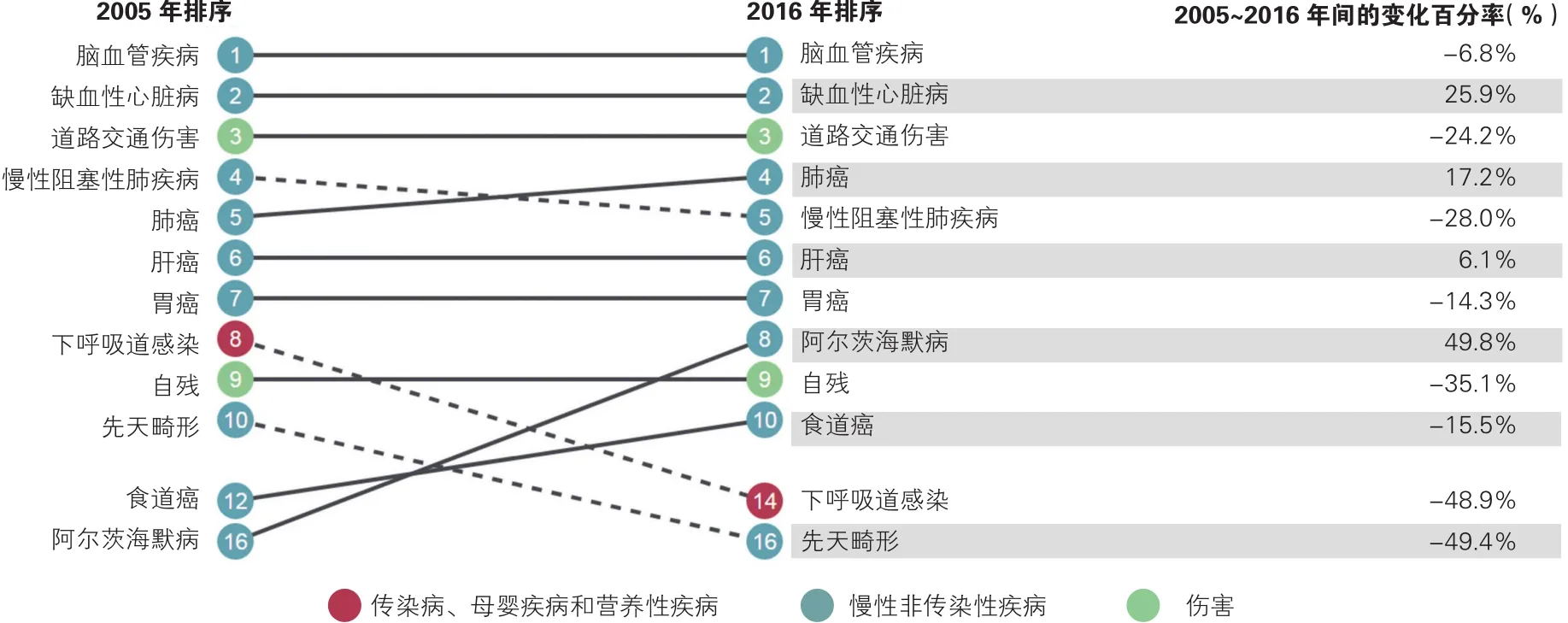
图4 2005年和2016年中国导致过早死亡寿命年损失的疾病及伤害顺位及其变化率
2.2.2 2005和2016年中国导致过早死亡寿命年损失的疾病及伤害顺位及其变化率(图4)
2016年我国YLL数达20 821.1万人年,其中导致YLL最多的疾病为脑血管疾病(YLL数为3 268.6万人年,占总YLL数的15.7%),其次是缺血性心脏病(2 845.6万人年,13.7%)、道路交通伤害(1 299.0万人年,6.2%)、肺癌(1 294.0万人年,6.2%)等。与2005年相比,从YLL数变化来看,缺血性心脏病、肺癌、阿尔兹海默病等的YLL数增幅较大,分别增长25.9%、17.2%和49.8%,而道路交通伤害和COPD等大部分伤害及疾病的YLL数减少;从YLL顺位变化来看,肺癌、食管癌、阿尔兹海默病的YLL顺位有所提高,而COPD、下呼吸道感染和先天畸形的YLL顺位出现了下降。
2.2.3 2016年中国及各省级行政区导致过早死亡寿命年损失的疾病及伤害顺位(附图1)
在三分之二的省级行政区中(22个),包括上海、浙江、江苏等,脑血管疾病所致YLL位列第一;缺血性心脏病所致YLL在北京、天津、广东等位列第一。
2.3 影响我国居民生命质量的主要疾病
2.3.1 2005年和2016年中国导致伤残寿命年损失的疾病及伤害的顺位及其变化率(图5)
2016年我国YLD数达13 944.4万人年,其中导致YLD最多的疾病为低背部、颈部疼痛(YLD数为1 624.3万人年,占总YLD数的11.6%),其次是感觉器官疾病(1 312.7万人年,占总YLD数的9.4%)、皮肤病(881.4万人年,占总YLD数的6.3%)及抑郁症(862.8万人年,占总YLD数的6.2%)等。相比2005年,从YLD数变化来看,大部分疾病的YLD数出现增加,其中脑血管病、骨关节炎、感觉器官疾病等的YLD数增幅较大,分别增长61.1%、36.7%和25.8%;从YLD顺位变化来看,脑血管病和骨关节炎的YLD顺位有所提高,而糖尿病、精神分裂和焦虑症的YLD顺位出现了下降。
2.3.2 2016年中国及各省级行政区导致伤残寿命年损失的疾病及伤害顺位(附图2)
2016年,低背部、颈部疼痛和感觉器官疾病在33个省级行政区中,分别为致YLD的第一位和第二位;脑血管病在江苏和辽宁为致YLD第三位,在其余省级行政区位于第五位至第十五位。
2.4 影响我国居民健康的主要危险因素
2.4.1 2005年和2016年中国导致伤残调整寿命年损失的危险因素顺位及其变化率(图6)
2016年我国代谢、环境和行为三大类危险因素导致的DALY损失达15 562.9万人年,占总DALY数的44.8%。其中包括高盐饮食、蔬菜水果摄入不足等在内的饮食风险因素是影响我国人群健康最主要的危险因素,其造成的DALY在所有危险因素中占比最高(15.9%),其次是高血压(13.3%)、烟草(12.5%)、空气污染(9.3%)及酒精和吸毒(7.7%)。相比于2005年,高血压、酒精和吸毒、高体重指数、高胆固醇、肾脏功能受损的顺位所有提高,而烟草、高血糖、职业风险和营养不良的顺位出现下降。

图5 2005年和2016年中国导致伤残寿命年损失的疾病及伤害顺位及其变化率

图6 2005年和2016年中国导致伤残调整寿命年损失的危险因素顺位及其变化率
2.4.2 2016年中国及各省级行政区导致伤残调整寿命年损失的危险因素顺位(附图3)
2016年,饮食风险因素在30个省级行政区中,为导致DALY的首位危险因素;高血压在24个省级行政区中位列第二。值得注意的是,烟草在重庆、四川和浙江是威胁健康的第一位危险因素,在福建、广东、海南、香港、江苏、上海和云南是第二位危险因素。
2.5 2016年中国各省级行政区重点慢性病疾病负担的标化伤残调整寿命年率分布
心脑血管病(图7):2016年我国心脑血管病疾病负担在不同地区间差异较大,较重的省级行政区集中在东北部(黑龙江、吉林)和西北部(新疆、青海和西藏),其中西藏的标化DALY率最高(10 344.4人年/10万),疾病负担较低的省级行政区为北京、上海、浙江、江苏、福建、香港和澳门,其中香港的标化DALY率最低(1 794.2人年/10万),其次是上海(2 081.2人年/10万)。
缺血性心脏病(图8):2016年我国缺血性心脏病疾病负担在北部和西部地区明显高于其他地区,新疆和黑龙江标化DALY率最高(分别为3 632.7人年/10万和3 336.9人年/10万);东南沿海地区较低,上海最低(742.7人年/10万)。
脑血管病(图9):2016年我国脑血管病疾病负担在黑龙江、吉林、北京、河南、西藏、青海和贵州较高,其中西藏的标化DALY率最高(5 348.8人年/10万),其次是贵州(4 001.4人年/10万);香港、澳门、上海、浙江、北京、福建和广东疾病负担相对较低,其中香港(615.3人年/10万)、澳门(686.6人年/10万)和上海(1 002.3人年/10万)最低。
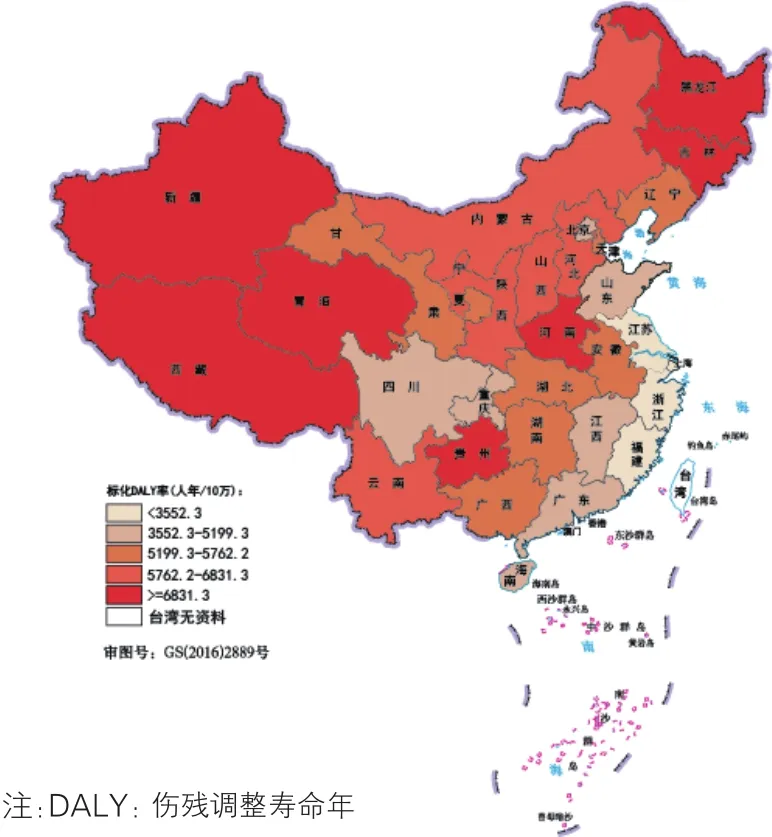
图7 2016年中国各省级行政区心脑血管病的标化DALY率分布
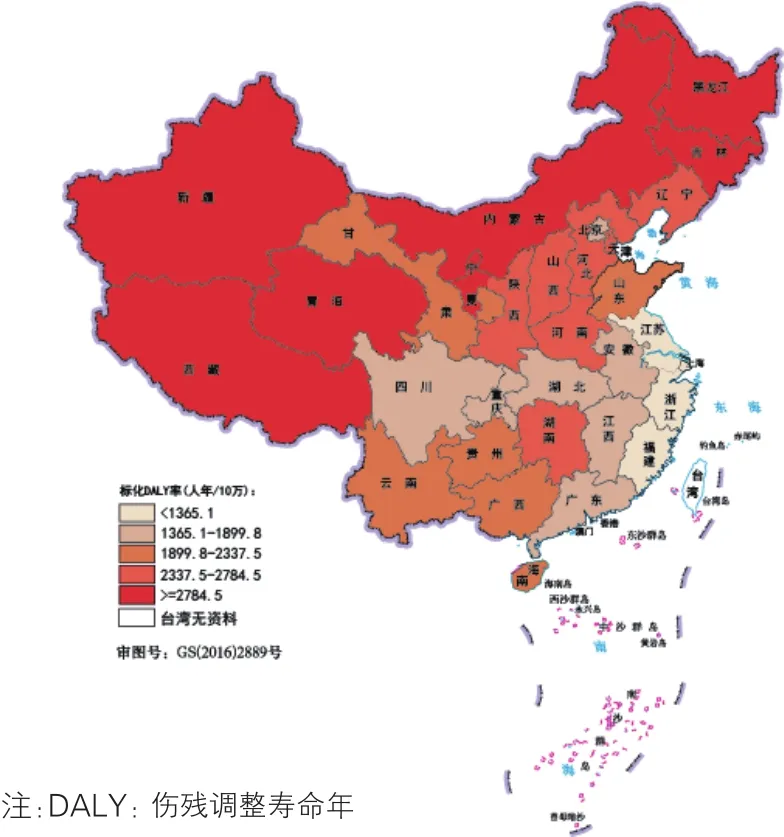
图8 2016年中国各省级行政区缺血性心脏病的标化DALY率分布
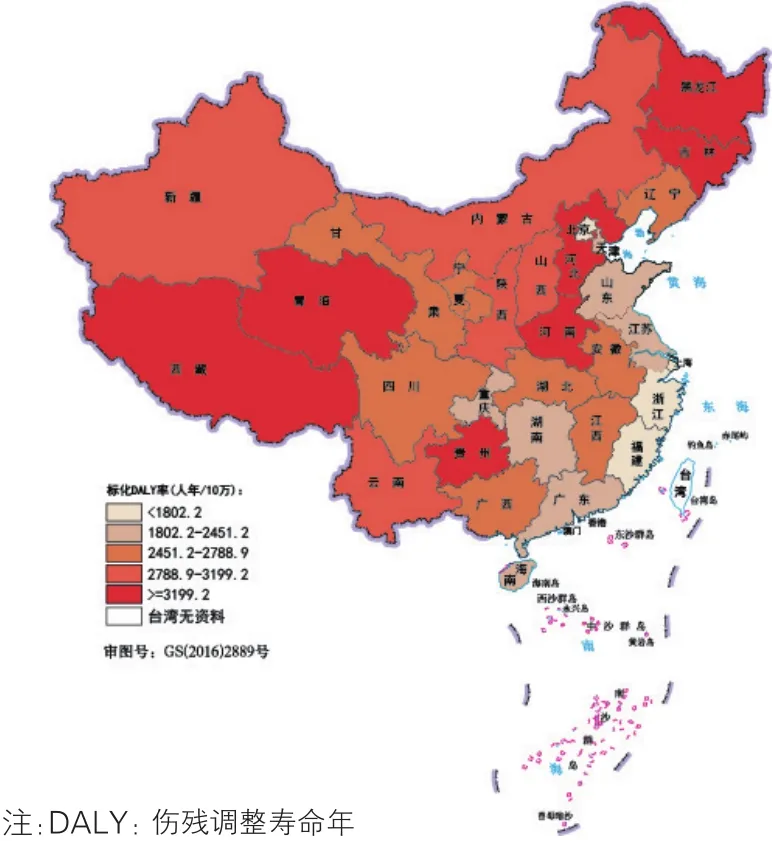
图9 2016年中国各省级行政区脑血管病的标化DALY率分布
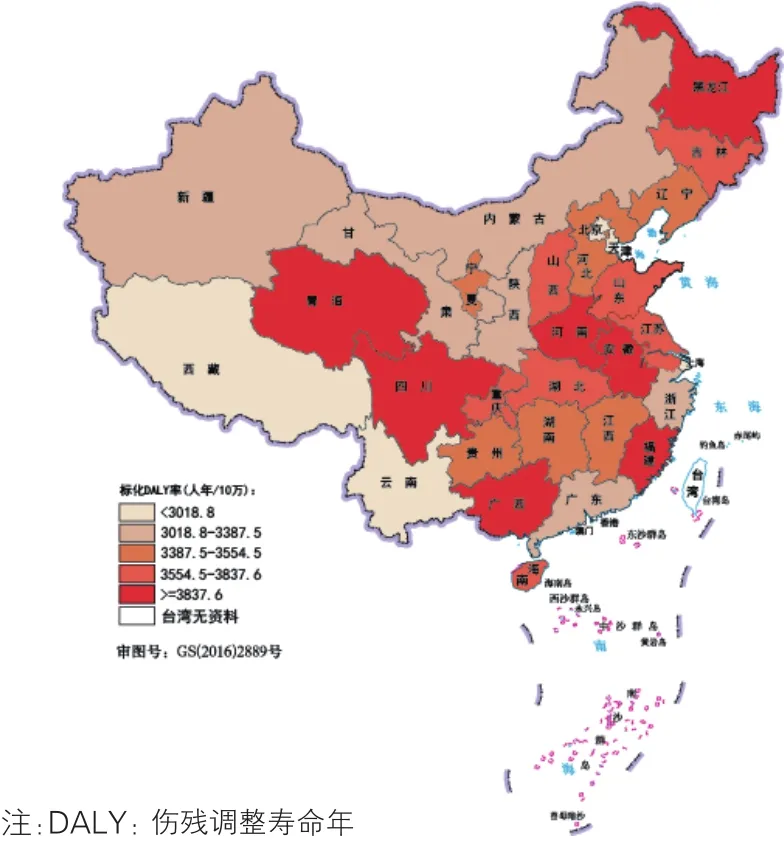
图10 2016年中国各省级行政区恶性肿瘤的标化DALY率分布
恶性肿瘤(图10):2016年我国恶性肿瘤疾病负担最高的省级行政区为四川(标化DALY率为4 503.3人年/10万),其次是安徽(4 484.9人年/10万)和青海(4 254.3人年/10万);疾病负担最低在澳门(2 321.1人年/10万)、北京(2 549.0人年/10万)和香港(2 696.1人年/10万)。
食管癌(图11):2016年我国食管癌的疾病负担在华北、华东、西北地区较高,标化DALY率排在前三位的省级行政区为河南(495.5人年/10万)、四川(487.2人年/10万)和江苏(435.6人年/10万);西南和东北地区较低,其中澳门(80.4人年/10万)、天津(82.3人年/10万)和贵州(90.8人年/10万)最低。
胃癌(图12):2016年我国各省级行政区间胃癌的疾病负担存在较大差异,华北、华东和西北部地区高于其他地区,其中标化DALY率最高的前三位省级行政区为青海(985.2人年/10万)、甘肃(799.5人年/10万)和安徽(777.8人年/10万);东北和南方省级行政区较低,其中澳门(148.7人年/10万)、北京(168.8人年/10万)和香港(173.4人年/10万)最低。
肝癌(图13):2016年肝癌是我国疾病负担较高的恶性肿瘤之一。较高的省级行政区集中在东部和南部地区,其中标化DALY率最高的前三位省级行政区为广西(1 171.1人年/10万)、海南(1 021.1人年/10万)和四川(928.7人年/10万);北京(342.3人年/10万)、上海(375.4人年/10万)和香港(375.9人年/10万)的疾病负担最低。
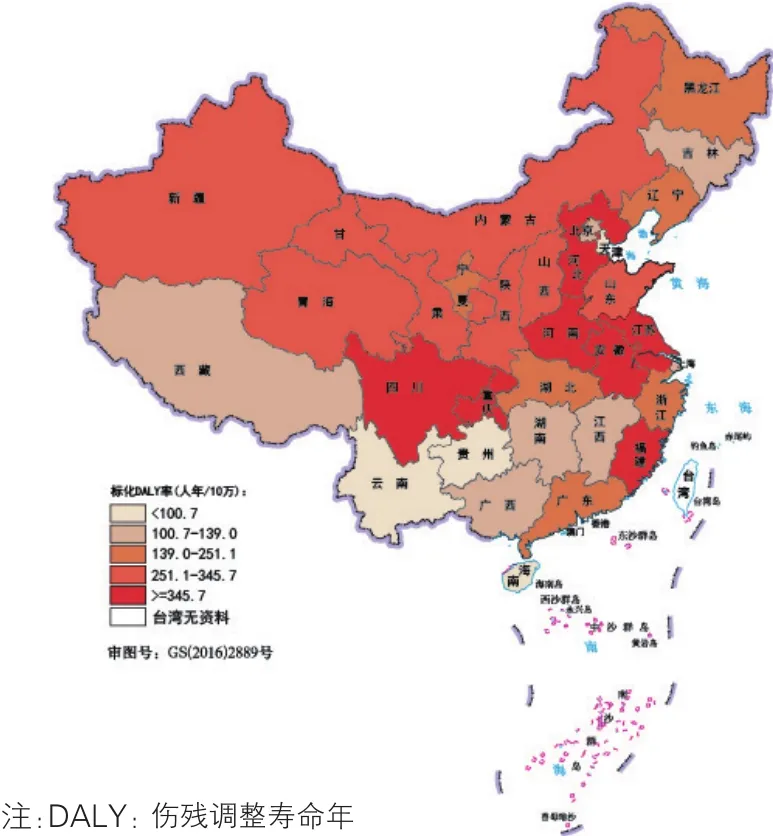
图11 2016年中国各省级行政区食管癌的标化DALY率分布
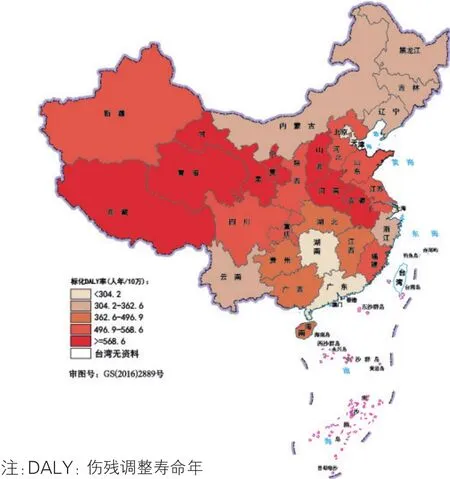
图12 2016年中国各省级行政区胃癌的标化DALY率分布
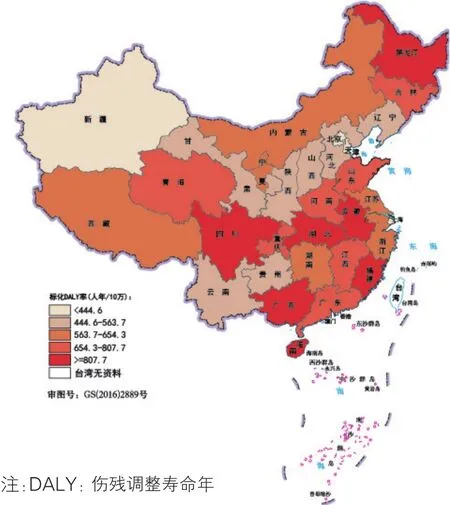
图13 2016年中国各省级行政区肝癌的标化DALY率分布
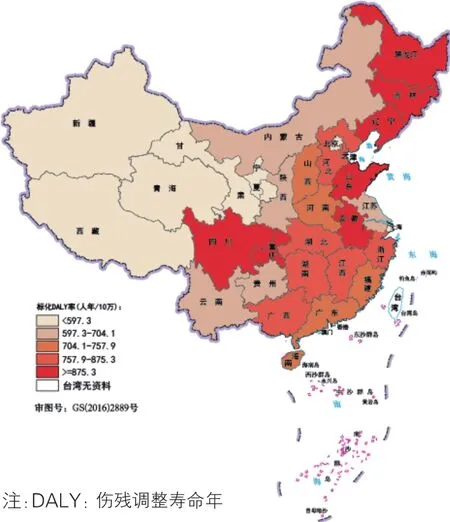
图14 2016年中国各省级行政区肺癌的标化DALY率分布
肺癌(图14):2016年肺癌是我国疾病负担较高的恶性肿瘤之一。标化DALY率较高的省级行政区为东北三省、四川、重庆、山东和安徽。而西北地区各省级行政区的肺癌疾病负担普遍相对较低。
COPD(图15):2016年我国各省级行政区COPD疾病负担差异较大。疾病负担较高的省级行政区集中在西南和西北地区,其中青海(2 322.5人年/10万)、云南(2 182.4人年/10万)和四川(2 018.8人年/10万)标化DALY率最高;东北、华北和东部沿海地区较低,北京、天津和香港标化DALY率最低。
糖尿病(图16):2016年我国糖尿病疾病负担最高的省级行政区集中在东北三省、新疆、天津和海南,标化DALY率超过了600人年/10万;香港最低,为279.5人年/10万。
道路交通伤害(图17):2016年我国各省级行政区间道路交通伤害的疾病负担存在较大差异。西北地区标化DALY率均较高,其中青海(1 840.9人年/10万)、新疆(1 786.7人年/10万)和宁夏(1 677.0人年/10万)最高,香港和澳门最低,分别为225.2人年/10万和299.1人年/10万。
自杀及其后遗症(图18):2016年我国自杀及其后遗症的疾病负担最高的省级行政区为云南(标化DALY率为693.8人年/10万)、湖北(647.6人年/10万)和青海(561.7人年/10万);上海、北京和天津的疾病负担最低。
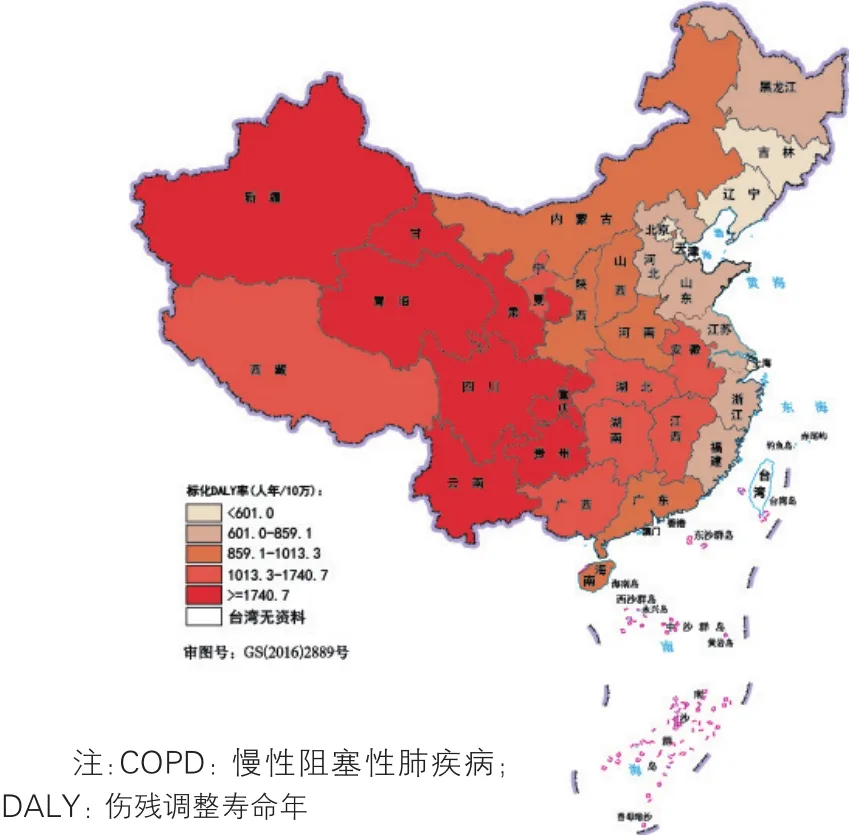
图15 2016年中国各省级行政区COPD的标化DALY率分布
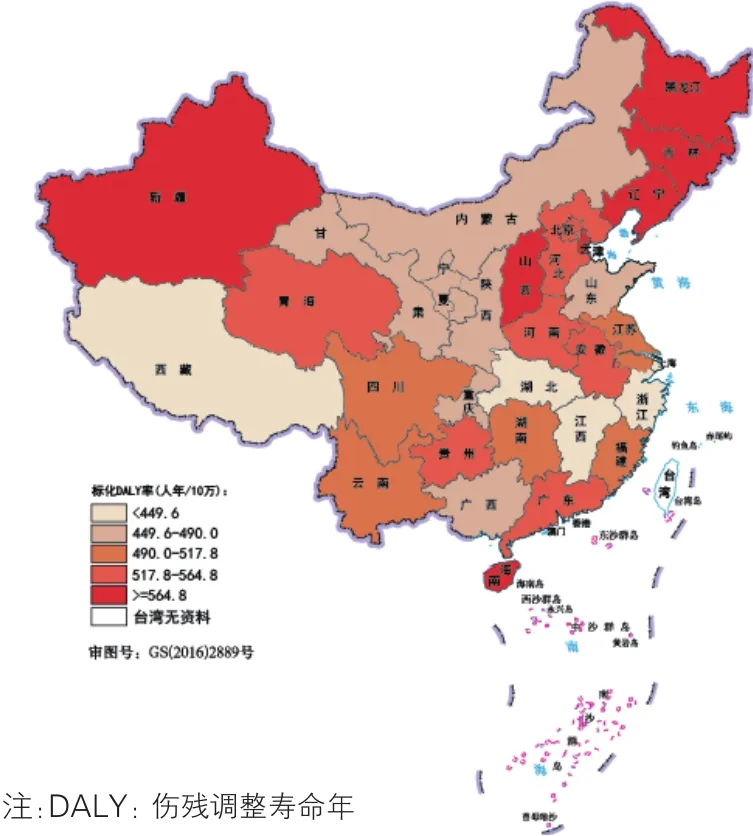
图16 2016年中国各省级行政区糖尿病的标化DALY率分布
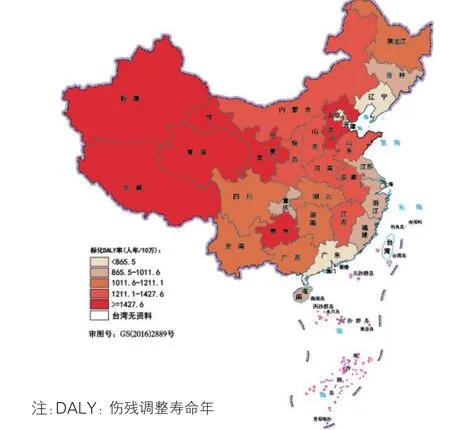
图17 2016年中国各省级行政区道路交通伤害的标化DALY率分布
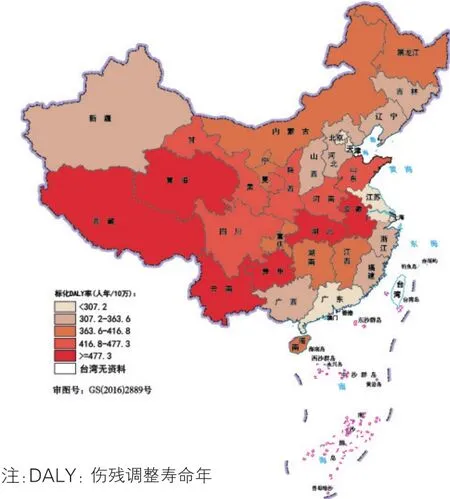
图18 2016年中国各省级行政区自杀及其后遗症的标化DALY率分布
3 结论
(1)我国居民的整体期望寿命和健康期望寿命持续增长,处于较高水平,女性显著高于男性;不同省级行政区间存在较大差异,期望寿命最高者超过了80岁,期望寿命低于70岁者仅有西藏。
(2)2005~2016年,脑血管病、缺血性心脏病和道路交通伤害一直是导致我国人群寿命年损失、缩短生命长度的前三位死因,严重影响期望寿命的增长。肺癌、食管癌、阿尔兹海默病死亡造成的寿命损失位次在提高。由各种疾病早死造成的寿命损失在不同省级行政区之间存在较大差异。
(3)骨骼肌肉疾病、感觉器官疾病、皮肤病和精神疾患一直是影响我国各省级行政区人群生命质量的最重要疾病,严重制约了我国人群健康期望寿命的提高。
(4)饮食风险因素、高血压、烟草、空气污染及酒精和吸毒是影响我国人群健康最重要的危险因素,其中高血压、酒精和吸毒对人群健康的影响在增强。
(5)重点慢性病疾病负担存在地区差异。脑血管病和缺血性心脏病疾病负担集中在东北和西北地区,在东南沿海地区较低;肺癌的疾病负担在东北、西南地区,在西北地区较低;肝癌在东部和南部地区较高;胃癌在中部和西部地区较高;食管癌在华北、华东、西北地区较高;COPD的疾病负担集中在西南和西北地区;糖尿病在东北三省、新疆、天津和海南较高;道路交通伤害在西北地区较高;自杀及其后遗症的疾病负担在云南、湖北、青海较高。

附图1 2016年中国及各省级行政区导致过早死亡寿命年损失的疾病及伤害顺位
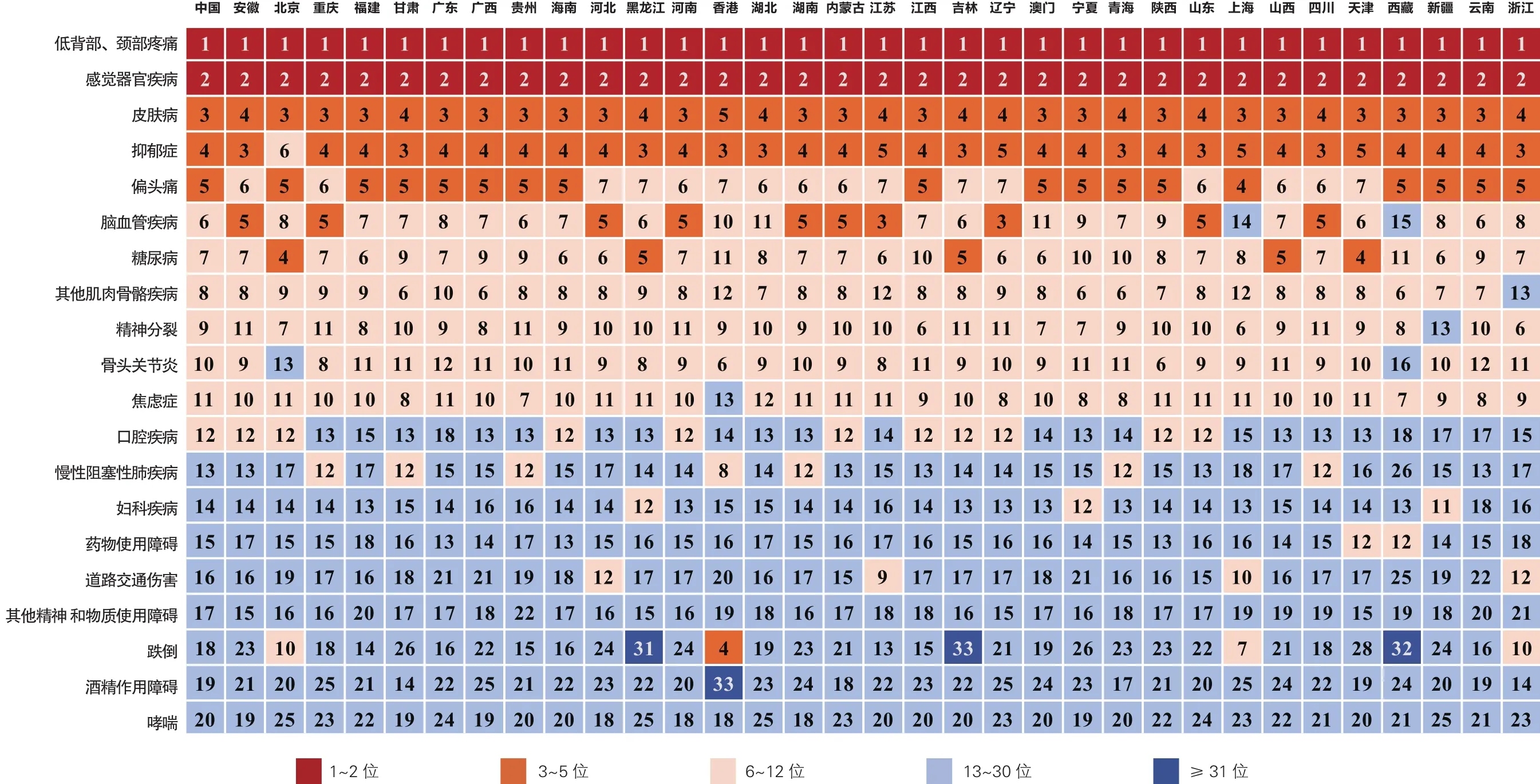
附图2 2016年中国及各省级行政区导致伤残寿命年损失的疾病及伤害顺位
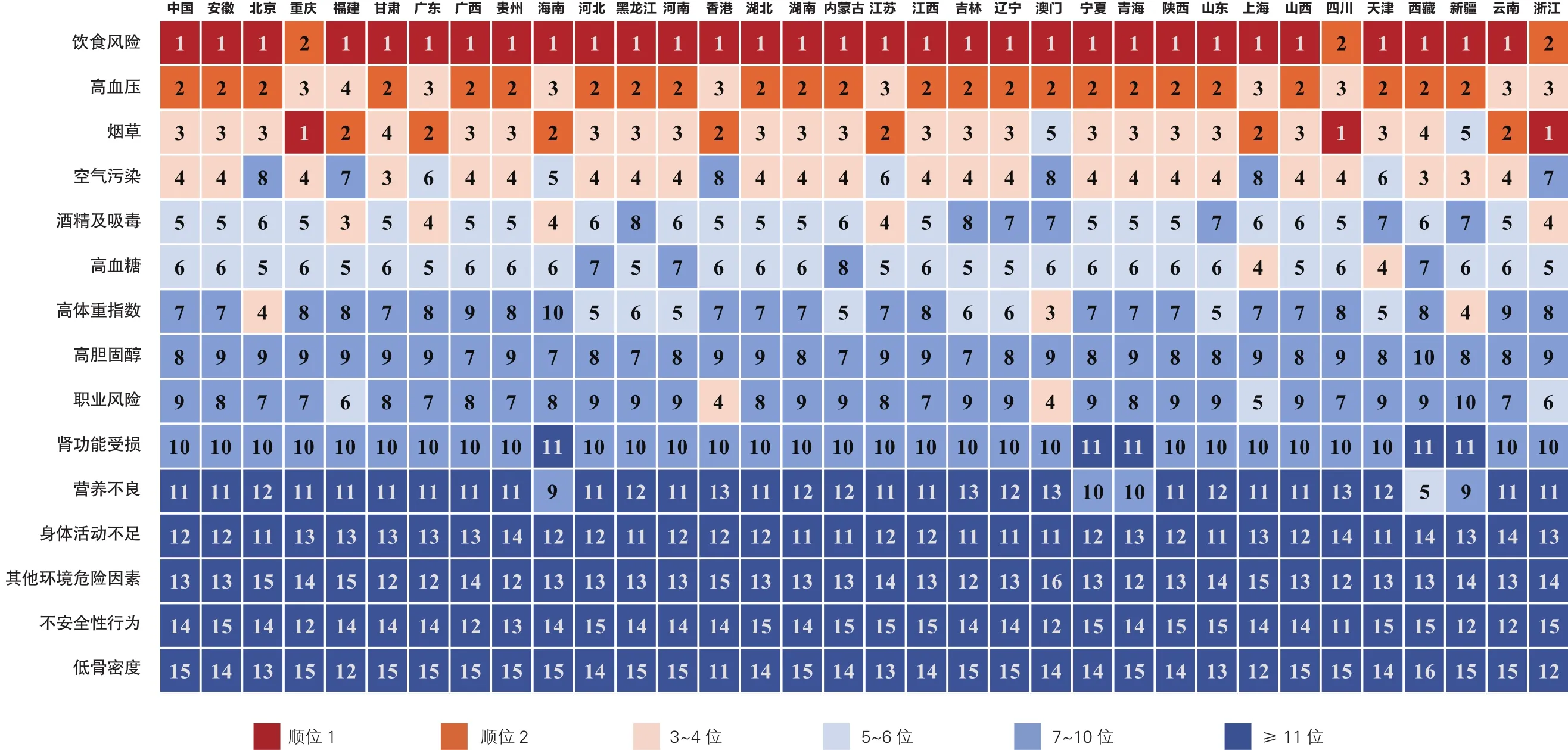
附图3 2016年中国及各省级行政区导致伤残调整寿命年损失的危险因素顺位
4 建议
(1)进一步完善监测系统,逐步提高数据质量,只有这样才能保证疾病负担估计的准确性;(2)在省级疾病负担研究的基础上,开展分地市和县区的疾病负担估计,以实现在更小区域层面发现问题、实施干预和促进健康的目的;(3)提高全社会对影响居民期望寿命较重的心脑血管疾病、恶性肿瘤、慢性呼吸系统疾病和糖尿病,以及影响居民生命质量较重的骨骼肌肉疾病、感觉器官疾病、皮肤病和精神疾患的重视,并对人群采取有效的预防措施,对患者提供有效的治疗。(4)各地卫生决策部门应根据当地的疾病负担研究结果,充分理解本地的主要卫生问题和影响因素,并在政策制定和实施干预的过程中加以参考;对于某类疾病负担明显较高的地区,需探究原因,并采取有效的应对措施。
