完全腹腔镜直肠癌根治术治疗直肠癌的临床疗效分析
2018-12-21刘宏伟
刘宏伟

[摘要] 目的 探究直肠癌患者在使用完全腹腔镜直肠癌根治术治疗后的治疗效果。方法 研究对象为方便选取该院2015年2月—2018年2月收治的60例直肠癌患者,将其采用随机数字表法分成治疗1组与治疗2组,30例治疗1组采用完全腹腔镜直肠癌根治术治疗,另30例治疗2组采用开腹手术。探讨实施不同治疗对手术指标、并发症及生存率的影响。 结果 治疗1组切口长度、出血量、下床活动时间、肛门排气时间、住院时间上与治疗2组相比均明显更低,差异有统计学意义(t=18.176、t=15.999、t=12.513、t=14.434、t=10.868,P<0.05),在并发症发生率上治疗1组(6.67%)较治疗2组(30.00%)显著更低,差异有统计学意义(χ2=5.455,P<0.05),而在生存率上,治疗1组(70.00%)与治疗2组(66.67%)差异无统计学意义(χ2=0.077,P>0.05)。 结论 将完全腹腔镜直肠癌根治术应用于直肠癌患者时.值得推广。
[关键词] 直肠癌;腹腔镜;直肠癌根治术;治疗效果
[中图分类号] R735.3 [文献标识码] A [文章编号] 1674-0742(2018)08(c)-0103-03
Clinical Analysis of Complete Laparoscopic Radical Resection for Rectal Cancer
LIU Hong-wei
Department of General Surgery, Jiulong Hospital, Suzhou, Jiangsu Province, 215000 China
[Abstract] Objective To investigate the therapeutic effects of rectal cancer after radical laparoscopic radical resection of rectal cancer. Methods 60 patients with rectal cancer admitted to the hospital from February 2015 to February 2018 were randomly divided into treatment group 1 and treatment group 2 using the random number table method. 30 cases of treatment group 1 were treated with complete laparoscopic radical resection of rectal cancer. Group 2 was treated with open surgery. To investigate the effect of different treatments on surgical indicators, complications, and survival rates. Results The incision length, blood loss, ambulation time, anus exhaust time and length of hospital stay were significantly lower in group 1 than in group 2 (t=18.176, t=15.999, t=12.513, t=14.434, t=10.868, P<0.05). The incidence of complications was significantly lower in the treatment 1 group (6.67%) than in the treatment 2 group (30.00%),the difference was statistically significant(χ2=5.455, P<0.05). In the survival rate, the treatment had no significant difference between group 1 (70.00%) and group 2 (66.67%),the difference was statistically significant(χ2=0.077, P>0.05). Conclusion It is worth promoting the use of complete laparoscopic radical resection for rectal cancer.
[Key words] Rectal cancer; Laparoscopy; Rectal cancer radical surgery; Therapeutic effect
隨着我国经济社会水平不断发展,人们饮食结构改变,导致临床上直肠癌患者数量逐年增多。其发病机制尚不明确,可能与饮食习惯、遗传因素有关[1-2]。自上世纪90年代腹腔镜直肠肿瘤切除术的成功开展,加上近几年来医疗技术的不断更新与完善,腹腔镜手术的微创效果和根治优势已被医学界所公认[3]。然而完全腹腔镜直肠癌根治术治疗直肠癌是否可达到开腹手术相同的治疗效果,临床在该点上存在争议。该研究旨在为直肠癌患者寻找一套适宜的临床治疗模式,因此该院展开研究,现将2015年2月—2018年2月该院收治的60例直肠癌患者作为研究对象,探讨完全腹腔镜直肠癌根治术在直肠癌治疗中的应用价值,现将报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的60例直肠癌患者,采用随机数字表法分成治疗1组与治疗2组,30例治疗1组患者男女比例为16∶14,年龄43~73岁,平均(54.82±5.67)岁;30例治疗2组男女比例为17∶13,年龄44~72岁,平均(54.77±5.61)岁。组间资料差异无统计学意义(P>0.05)。
纳入标准[4]:①所有患者均经过临床检查(直肠指检、直肠镜检等)确诊为直肠癌;②经过所有患者及家属同意并自愿加入该次研究中,均已签署知情同意书;③经过该院伦理委员会批准;④原发病灶为直肠,且肿瘤病灶单一无转移。
排除标准:①合并精神疾病者;②严重肝肾功能异常者;②存在全身免疫系统疾病者及内分泌代谢等疾病。
1.2 方法
治疗1组:麻醉方式为全身麻醉,协助患者取截石位,于脐上缘作10 mm皮肤切口作为观察孔,于右下腹放置12 mm套管作为主操作孔,于左右锁骨中线平脐与脐连线中点各作5 mm切口,作为辅助操作孔,建立气腹。切开后腹膜后,于腹腔镜直视下分别穿刺Troca并置入操作器械,由左进入Toldt间隙,并分离该间隙,贯通由内侧游离的Toldt间隙。于直肠后间隙向下游离,进入骶前间隙,直肠侧方沿Holy界面向下分离,注意保护双侧腹下神经,分别从左右两侧沿直肠系膜和盆腔间的间隙向前方游离,显露灰白色邓氏筋膜并予横断,切开盆底腹膜后,裸化肿瘤下缘直肠壁,离断直肠。此时在左下腹开出一辅助口,将离断的直肠及其系膜提出,切除包括肿瘤段肠管及近端12~15 cm正常肠管。于乙状结肠残端残端置入吻合器头,回纳腹腔。荷包缝合固定,重置气腹。用吻合器柄从肛门置入对接吻合器头。吻合完成后,检查是否存在周围组织嵌入,肛门注入气体检查吻合口无漏后,术野冲洗吸净,置腹腔引流管1根。逐层缝合腹壁套管口,术毕。
治疗2组:切口选择于下腹正中或偏左的位置,术中逐层分离,注意避免损伤周围血管与神经,根据肿块大小进行根治术及术后肠造瘘。
1.3 觀察指标
①记录两组切口长度、出血量、下床活动时间、肛门排气时间、住院时间;②记录两组尿潴留、吻合口瘘、肠梗阻、切口感染等术后并发症,并对患者进行为期3年的随访,记录生存率。
1.4 统计方法
对实验数据用SPSS 19.0统计学软件展开分析,用t检验计量资料,表示方法为(x±s),用χ2检验计数资料,表示方法为[n(%)],P<0.05为差异有统计学意义。
2 结果
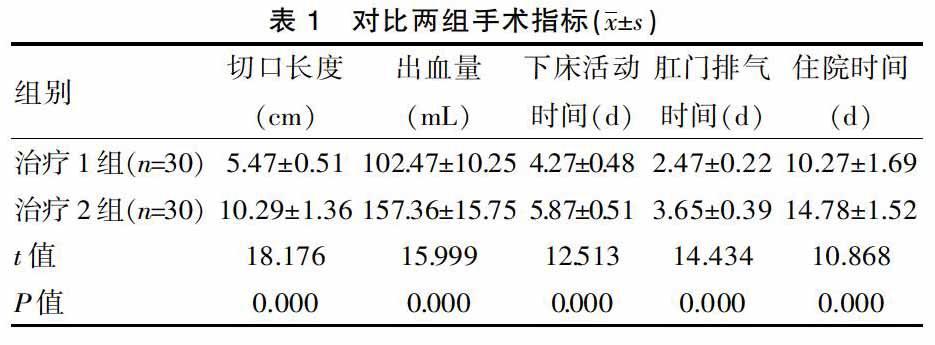
2.1 对比两组手术指标
治疗1组在切口长度、出血量、下床活动时间、肛门排气时间、住院时间上均显著比治疗2组少,差异有统计学意义(P<0.05),见表1。
2.2 对比两组并发症发生率及3年后生存率
治疗1组与治疗2组并发症发生率分别为6.67%、30.00%(P<0.05),而在生存率上,治疗1组(70.00%)与治疗2组(66.67%)差异无统计学意义(P>0.05)。见表2。
3 讨论
直肠癌是我国十大恶性肿瘤之一,指从齿状线至直肠乙状结肠交界处之间的癌,好发于45岁左右的中老年人群,但近年来随着人们生活水平的提高与饮食习惯的改变,青少年人群发病率出现升高的趋势,其发病机制至今尚未明确[5]。
直肠癌地治疗以手术治疗为首选,开腹直肠癌根治手术是临床上治疗直肠癌的一种常规手术方式,该方式虽有一定效果,但存在创伤大、并发症多等问题,治疗效果不佳[6]。在腹腔镜技术不断更新与完善的今天,腹腔下直肠癌根治术现已成为临床日益青睐的治疗方式,可有效降低直肠癌根治术后局部复发率,减少并发症的产生[7]。鲁德斌等人[8]研究发现,与传统开腹手术相比,腹腔镜下直肠癌根治术更加安全可靠,创伤小、可行性高、肿瘤根治彻底,其并发症发生率仅为7.00%左右。研究表明,在切口长度、出血量、下床活动时间、肛门排气时间、住院时间上两组相比,治疗1组显著较低(P<0.05),在并发症发生率上两组相比,治疗1组显著较低(P<0.05),在3年后的复发率上两组相比,治疗1组与治疗2组差异无统计学意义(P>0.05),腹腔镜手术的优势在于:①腹壁戳孔小,且有一定隐蔽性,愈合后不影响美观;②痛苦少,手术过程和术后恢复快,且术后感染少;③术后可早期下床,恢复快。④对脏器扰乱小,能够避免腹腔受到外界的刺激和污染。结合该次研究结果发现,当采用完全腹腔镜直肠癌根治术治疗后,能够显著缩短患者术中出血量、下床活动时间、肛门排气时间以及住院时间,并发症发生率小,仅为6.67%,这与鲁德斌等人研究结果相符,证实该方法的有效性。不仅如此,该研究还对所有手术的患者进行为期3年的随访,调查后发现,两种手术的患者在3年后生存率上无显著差异,表示两组手术治疗效果无差异。
综上所述,对直肠癌患者采用完全腹腔镜直肠癌根治术治疗后,能极大缩短各项手术指标,值得推广使用。
[参考文献]
[1] 张明霞,许铮,周萍,等.结肠与直肠癌患者手术部位感染的危险因素[J].中国感染控制杂志,2017,16(8):745-748.
[2] 何华,谢嵘,党胜春,等.直肠癌患者腹腔镜手术中淋巴结检出数量的相关因素研究[J].中国内镜杂志,2017,23(12):9-13.
[3] 赵运平,谭智明.腹腔镜下直肠癌前侧切除术治疗直肠癌的效果[J].中国医药导报,2015,12(11):101-104.
[4] Rombouts, Anouk JM,Koh, et al.Does Radiotherapy of the Primary Rectal Cancer Affect Prognosis After Pelvic Exenteration for Recurrent Rectal Cancer[J].Diseases of the Colon and Rectum,2015,58(1):65-73.
[5] 曾焕虹,付卫.国外腹腔镜手术治疗直肠癌的现状及研究进展[J].中国微创外科杂志,2016,16(7):650-655.
[6] 王雁军,王青兵,张勇,等.腹腔镜辅助直肠癌前切除术后吻合口瘘危险因素分析[J].山东医药,2015,55(33):74-75.
[7] 沈荐,李敏哲,杜燕夫,等.腹腔镜直肠癌低位前切除术后吻合口漏的危险因素分析[J].中国微创外科杂志,2017,17(10):873-876.
[8] 鲁德斌,刘西平,胡林忠,等.腹腔镜与开腹手术治疗直肠癌疗效及对患者应激反应、免疫功能和生活质量的影响[J].海南医学院学报,2016,22(3):289-291,295.
