左心室壁运动异常与缺血性卒中患者卒中复发的关系*
2018-12-21代莉王洪浩王慧智田倩韦灵付蓉王璐
代莉,王洪浩,王慧智,田倩,韦灵,付蓉,王璐
(贵州省贵阳市第二人民医院 1.心内科,2.神经内科,贵州 贵阳 550004)
心源性卒中是缺血性卒中的主要类型之一,左心室壁运动不能或运动功能减退曾被认为是心源性脑栓塞的危险因素[1]。有韩国学者发现,左心室壁运动异常(left ventricular movement abnormality, LVWMA)与任何形式卒中复发均显著相关[2]。脑卒中的影响因素与遗传、种族及生活方式等密切相关[3]。我国贵州地处内陆高原,与韩国人群的种族、环境差异显著。因此,本研究采用前瞻性队列研究,探讨贵州省内LVWMA与缺血性卒中患者卒中复发的相关性,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月—2016年8月于贵州省贵阳市第二人民医院神经内科和心内科就诊住院的急性缺血性卒中患者864例。收集患者的临床资料,包括年龄、性别、民族、吸烟、高血压、糖尿病、心律失常、充血性心衰及冠状动脉硬化性心脏病(冠心病)等。其中,男性524例,女性340例;年龄45~86岁,平均69.21岁。纳入标准:①年龄≥18岁;②符合我国第四届脑血管病学术会议制定的急性缺血性卒中患者诊断标准[4];③发病时间<1周;④经头颅CT或MRI检查证实存在缺血性病灶;⑤缺血性卒中首次发病。排除标准:①存在缺血性卒中的临床症状但经头颅CT或MRI检查证实无新发病灶;②有出血性卒中;③严重的肝肾功能不全,或合并有恶性肿瘤、血液系统疾病、全身性感染及免疫系统疾病;④无法全程参与或信息不全;⑤经体表心电图或动态心电图记录到房颤。缺血性卒中复发的定义:经头颅CT或MRI证实,出现新的神经缺损症状或原有症状加重(24 h后出现)且符合诊断标准[4]。
1.2 方法
患者首次住院后:①采空腹静脉血:检测白细胞计数(white blood count, WBC)、血脂、空腹血糖(fasting blood glucose, FBG)、N末端脑钠肽(N-terminal probrain natriuretic peptide, NT-proBNP)及C反应蛋白(C-reactive protein, CRP)水平;②行头颅CT、MRI或脑血管造影成像检查;③接受12导联心电图及动态心电图检查;④1周内接受心脏超声诊断检查:左心室舒张末内径(left ventricular end-diastolic diameter,LVEDD)、左心室收缩末内径(left ventricular end systolic dimension, LVESD)、左心房内径(left atrial diameter, LAD)、左心室射血分数(left Ventricular Ejection Fractions, LVEF)及左心室壁运动情况,并根据心脏超声结果将所有纳入者分为LVWMA阳性组和LVWMA阴性组,分别为278和586例。LVWMA是指左心室壁或左心室壁节段运动方向相反,时相不一致,出现运动减弱、无运动或反常运动等运动异常的情况,诊断标准参考2017年发布的《负荷超声心动图规范化操作指南》[5]。
1.3 观察指标
①生化指标水平测定:WBC、血脂、FBG、NT-proBNP及CRP水平检测;②急性缺血性脑卒中后首次住院的体表心电图及动态心电图检查报告结果;③超声心动图检查:采用德国SIEMENS公司的彩色多普勒超声诊断仪进行检查,探头频率2.0~4.0 MHz。采用于心尖四腔切面及心尖两腔切面Simpson双平面方法测量LVESD、LVEDD、LAD及LVEF。在患者急性缺血性脑卒中12及24个月后进行超声心动图评价。
1.4 卒中复发事件观察
患者出院后均进行电话随访及门诊定期检查,中位观察时间分别为12和24个月,观察首次急性缺血性脑卒中后12和24个月内发生的不良心脑血管事件,详细记录卒中复发情况。
1.5 统计学方法
数据分析采用SPSS 16.0统计学软件,计量资料以均数±标准差(±s)表示,比较用t检验,计数资料以例(%)表示,比较用χ2检验,影响因素的分析采用Logistic回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料比较
两组患者性别比例、年龄、高血压、糖尿病、冠心病、心律失常、心脏瓣膜病、LVEF<30%、CRP、TG、TC、HDL-C、LDL-C、NT-proBNP、急性卒中Org10172治疗试验(trial of org 10172 in acute stroke treatment, TOSAT)分型、出院时服用抗血小板药物及抗凝血药比较,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者卒中复发情况比较
患者均完成了随访,两组患者卒中复发时间比较,采用t检验,差异有统计学意义(P<0.05),LVWMA阳性组短于阴性组;两组患者随访12、24个月卒中发生率比较,差异有统计学意义(P<0.05),LVWMA阳性组均高于阴性组。见表2。

表1 两组患者临床资料比较
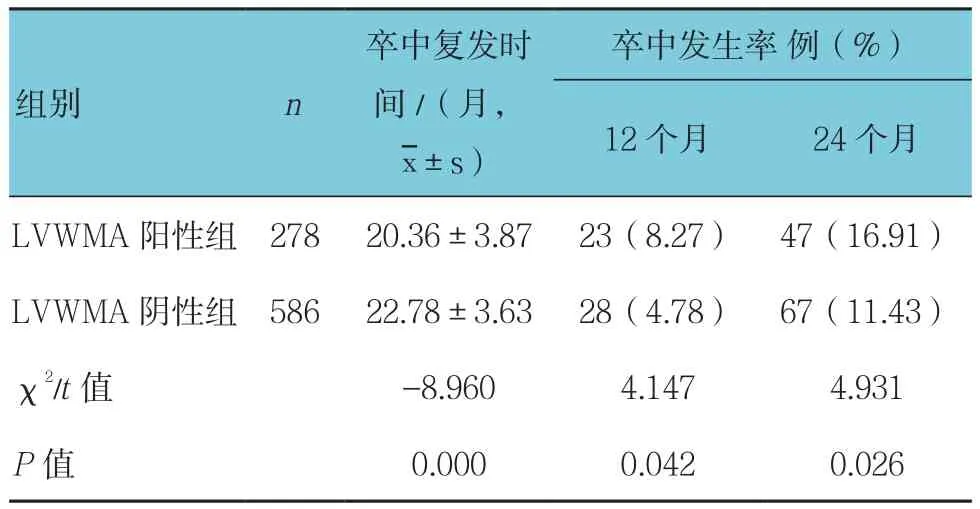
表2 两组患者卒中复发情况比较
2.3 缺血性脑卒中患者卒中复发的单因素Logistic回归分析
以卒中复发情况为应变量,将影响缺血性卒中复发的重要因素为协变量进行单因素Logistic回归分析,结果显示,LVWMA阳性患者缺血性卒中复发风险高于LVWMA阴性患者P=0.000];此外,年龄、吸烟、高血压、糖尿病、冠心病、TC、LDL-C、FBG、NT-proBNP、出院时服用抗凝血药及TOAST分型(CE和LAA)为缺血性卒中患者卒中复发的危险因素(P<0.05)。见表3。
2.4 调整各因素后LVWMA患者缺血性卒中复发的风险分析
调整年龄、性别、吸烟、高血压、糖尿病、冠心病、心律失常、TC、LDL-C、FBG、NT-proBNP、出院时服用抗凝血药及TOAST分型等因素后,LVWMA阳性患者卒中复发风险是LVWMA阴性患者的2.97倍。见表4。
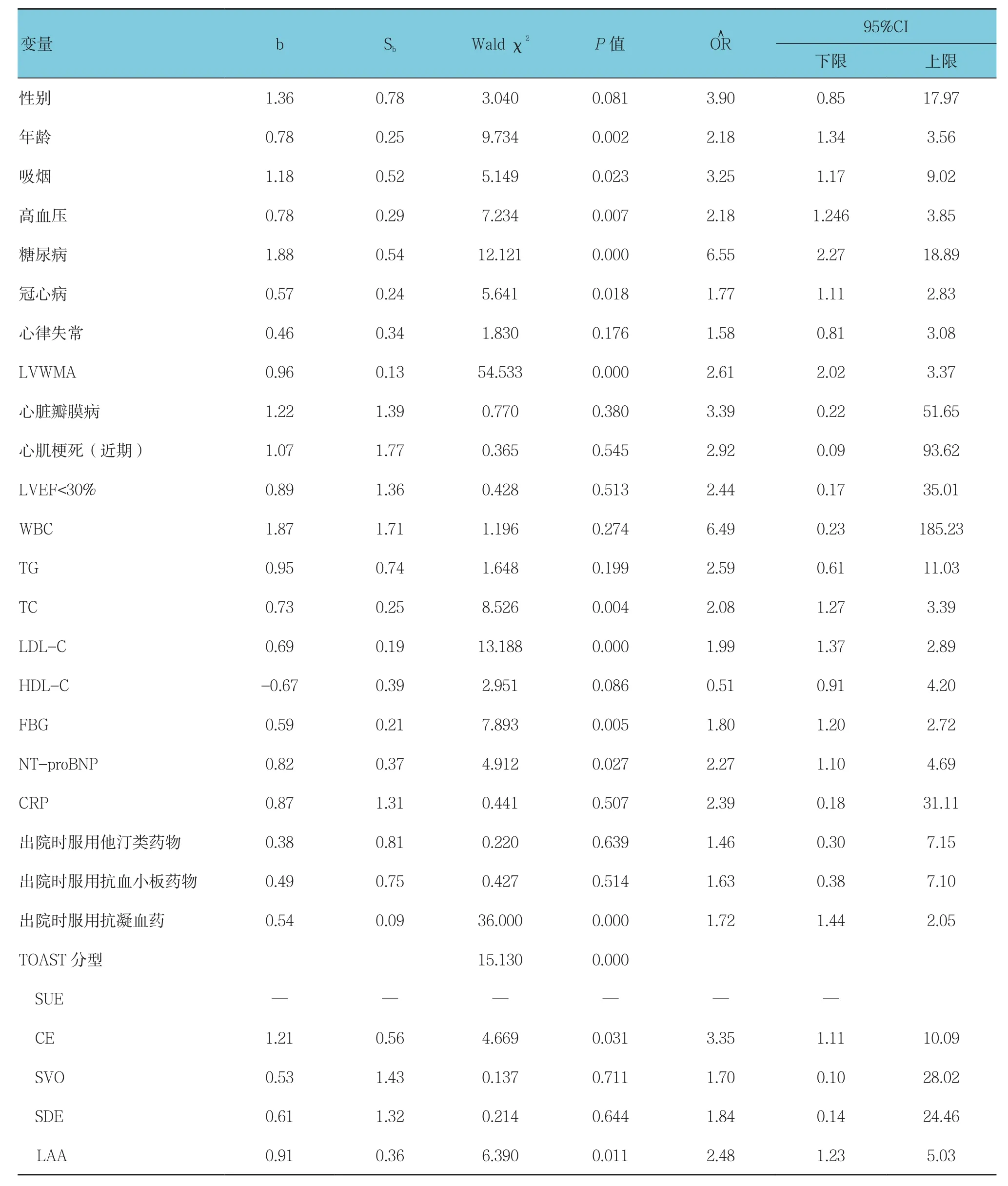
表3 缺血性脑卒中患者卒中复发的单因素Logistic回归分析

表4 调整各因素后LVWMA患者缺血性卒中复发的风险分析
3 讨论
LVWMA多见于急性心肌梗死、缺血性心肌病、扩张型心肌病及充血性心衰等心血管疾病,而长期的LVWMA可以造成左心室收缩功能不全。研究结果表明,左心室收缩功能不全与缺血性脑卒中有显著的相关性,因而,各种有或无症状心血管疾病造成的LVWMA可能与缺血性卒中具有相关性[6]。目前国内尚未有相关研究报道,CHOI等[2]通过纳入连续就诊的急性脑卒中或TIA患者进行前瞻性研究,观察脑卒中患者任何卒中与缺血性卒中复发情况,发现LVWMA与两者均有相关性。本研究纳入对象为急性缺血性卒中患者,排除了出血性卒中等混杂因素,观察结局为急性缺血性卒中患者的卒中复发,探讨LVWMA与缺血性卒中患者卒中复发的相关性,便于结果的观察与分析,为后期的进一步研究做好理论基础。
本研究中,LVWMA阳性患者的冠心病的发生率高于阴性患者,而卒中患者通常年龄较大,常患有高血压与糖尿病,是有或无症状冠心病的危险因素。有研究表明,20%~40%的脑卒中患者存在无症状的心肌缺血,可通过运动心电图或心肌显像确诊[7-8]。因此,卒中患者中,未被确诊的冠心病患病率可能远高于本研究的结果,这表明,有或无症状的心血管疾病均可引起LVWMA。
此外,LVWMA还可能与感染、自身免疫性疾病、毒素和药物等引起的心肌炎、慢性肾病患者的血液透析及压力诱发的心肌病等因素有关,由于导致LVWMA异常的因素众多,从而影响其对出血性卒中复发风险的评价效果[9-11]。本研究结果表明,LVWMA阳性患者12、24个月观察期内的卒中复发率均高于阴性患者,LVWMA阳性患者缺血性卒中复发风险是阴性患者的2.61倍,调整相关影响因素后,LVWMA阳性患者卒中复发风险是LVWMA阴性患者的2.97倍,较调整前增大。这表明不论LVWMA患者是否存在潜在的心脏疾病,均有导致缺血性卒中患者卒中复发的风险。因此,当发现LVWMA阳性患者时,评价其卒中风险非常重要。
有研究报道,LVWMA阳性患者左心室阵发性血栓形成可能是脑卒中复发的主要病理生理机制[12]。目前左心室血栓(left ventricular thrombus,LVT)形成机制尚不明确,主要有心肌损伤、血液动力学异常及全身血液高凝状态这3种推测,一般认为,LVWMA可导致血液停滞,心肌缺血时间延长会引起心内膜下组织损伤及炎症反应[13];其次,不稳定型心绞痛或心肌梗死是脑卒中患者发生LVWMA的可能原因,当该部位的室壁运动消失或者发生矛盾运动时,也会使局部血液运行障碍,导致凝血级联反应持续活化,易导致LVT形成;亦有研究表明,脑卒中患者LVWMA与栓塞信号的关联强度高于无脑卒中患者,且血栓形成位置与壁运动异常的区域高度相关[14-15]。因此,LVWMA可能会引起发作性血栓形成,导致脑卒中发生。本研究在调整年龄、性别、吸烟、高血压、糖尿病、冠心病、心律失常、TC、LDL-C、FBG、NT-proBNP、出院时服用抗凝血药及TOAST分型等影响因素后,LVWMA仍是缺血性卒中复发的独立危险因素。因此,笔者认为LVWMA可增加缺血性卒中复发风险,与缺血性卒中患者卒中复发显著相关,可能与LVWMA引起左室血栓形成有关。
综上所述,LVWMA可能引起左室血栓形成,是缺血性卒中复发的独立危险因素,在缺血性卒中的预防、管理及临床诊治过程中需考虑LVWMA的存在,及时进行卒中风险的评价。
