三种不同湿化水注入方式对机械通气患者安全性的比较
2018-12-20吴亮沈新张慧娟徐玲芸阮茜茜董豪
吴亮,沈新,张慧娟,徐玲芸,阮茜茜,董豪
建立人工通道是解除呼吸道梗阻,保持气道通畅,改善通气功能的重要措施之一[1]。而良好的气道湿化是机械通气治疗过程中决定成败的一个重要环节,也是临床工作中人工气道管理的重要方面。目前,临床上含加热导丝的湿化器是长期机械通气患者的首选[2],其对湿化罐内的水进行加热后,使输送气体达到近37℃,并使相对湿度达到100%。目前临床上在湿化水注入方式上最常采用的是脱管加水法和输液器滴注加水法。在一定程度上减轻了临床工作者繁琐的用注射器加水的程序,但也会因此产生一系列不安全因素。本研究在输液器滴注加水方法基础上进行改良,同时对3种不同湿化水注入方式对机械通气患者的疗效进行比较,报道如下。
1 资料与方法
1.1 一般资料 选择2016年 1月至2017年12月期间浙江医院重症医学科(ICU)收治的经气管插管或气管切开行机械通气患者270例次,机械通气时间均超过3 d,根据数字法随机分为脱管加水组、输液器加水组和改良输液器加水组,各90例次。
1.2 方法 使用美国费雪派克(Fisher Paykel Healtheare)公司的MR850湿化器,患者选择有创模式,正常情况下温度显示为37℃,能够根据环境温度自动调整(35~39℃)以作补偿。采用MR370湿化罐,湿化液为规格500 m l玻瓶的灭菌注射用水,手动注水,每天使用1 000~1 500 m l。脱管加水组(A组)在注入湿化水时,医护人员采用脱开呼吸机管路,往管路内倒水的方式添加湿化水。输液器加水组(B组)在注入湿化水时,医护人员采用输液器滴注的方式添加湿化水。改良输液器加水组(C组)在注入湿化水时,医护人员除采用输液器滴注的方式添加湿化水外,在前半瓶250 m l注入时,输液瓶横卧在自制的U型槽内;剩下半瓶250m l注入时,输液瓶悬挂于输液架上。
1.3 监测内容 观察3组在进行注水前后一段时间内的呼吸频率(RR)、经皮氧饱和度(SPO2)、气道压(P)、潮气量(Vt)等呼吸力学的变化,以及管道积水、呼吸机报警等情况,记录机械通气时间。
1.4 统计方法 采用SPSS 17.0统计软件进行处理,计量资料以均数±标准差表示,多组比较采用方差分析,两两比较采用t检验;计数资料比较采用2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3 组一般资料比较 3组年龄、机械通气时APACHE II评分、基础疾病病种差异均无统计学意义(均P>0.05)。见表1。
2.2 3 组生命体征和呼吸力学的比较与 A 组比较,C 组的 RR、SPO2、P、Vt等变化值较明显(均P<0.05);与B组比较,C组的P、Vt等变化值较明显(均P<0.05)。见表2。
2.3 3 组呼吸机报警原因比较 与A组比较,C组的管路积水报警和管道泄露报警明显减少(均P<0.05);与B组比较,C组的管路积水报警明显减少(P<0.05),而管道泄漏报警差异无统计学意义(P>0.05)。见表3。
2.4 3 组机械通气时间和 VAP比较与A组比较,C组的械通气时间和VAP例数明显减少(P<0.05);与B组比较,C组的械通气时间明显减少(P<0.05),见表4。
3 讨论
在ICU,气管插管或气管切开等人工气道建立后,寒冷干燥的空气及高通气量,加重了下呼吸道的负担,导致其失水、干燥、呼吸道分泌物黏稠、痰痂形成、纤毛功能减弱等,严重可直接导致肺功能的损伤[3]。如果气体湿化不充分,容易发生呼吸道阻塞,导致低氧血症,甚至是肺顺应性下降、肺部炎症等。因此,人工气道建立后充分适当的加强气道湿化非常重要。
传统上,临床工作者通过脱开呼吸机管路的方式给机械通气的患者进行加水,此种方法操作简单,省力节时,杜绝了因忘记关输液器开关而将湿化水加多的现象;但易出现管路漏气现象,造成呼吸机终止送气工作,从而影响患者的病情。本研究显示,在脱管加湿化水前后,患者出现P、Vt等呼吸力学的明显改变,少数患者甚至在加水的过程中出现呼吸增快和 SPO2的下降。这些都影响到患者机械通气的时间。其次,由于管道的脱开,呼吸机出现频繁的报警,影响患者的有效通气和正常休息。再者,从院感的角度出发,反复断开呼吸机管道加水,可造成湿化水的喷溅和管道接头处可疑的污染,增加患者VAP发生的风险[4]。

表1 3组一般资料比较

表2 3组注水前后生命体征、呼吸力学改变和机械通气时间的比较

表3 3组呼吸机报警原因比较 例
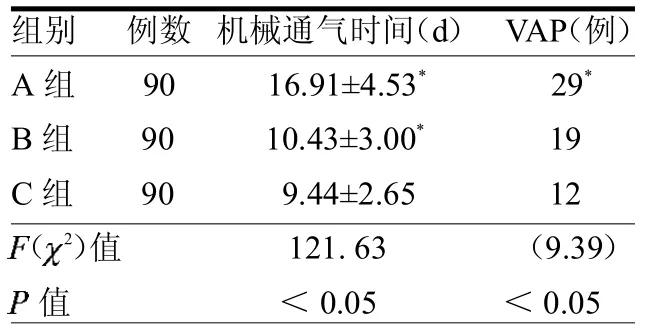
表4 3组机械通气时间和VAP发生的比较
本研究显示,输液器加水组有助于患者生命体征的稳定,使加水前后患者呼吸和 SPO2变化不明显。可大大减少对呼吸机依赖、极度缺氧的患者危害性。另外,输液器接头与临床常用的MR370湿化罐的接口匹配,保证呼吸通路的密闭性,不会造成注射用水的外漏,避免VAP发生。但在对机械通气患者进行主动湿化时,要求吸入气体达到 37℃,100%相对湿度或44mg/L绝对湿度[5-7]。目前临床上常用的湿化液规格为500 m l玻瓶的灭菌注射用水,由于医护工作人员繁忙等原因,会导致输液器开关忘记夹闭,使得注射用水加入湿化罐过量,湿化液温度达不到理想的37℃。当低于31℃时,气体携带水蒸汽的能力就达不到要求,这会导致患者吸入冷空气,出现气道痉挛的危险性。有时,因湿化液太多,回流至呼吸机回路,导致管道积水阻塞报警,甚至影响到患者的P、Vt等呼吸力学变化。因此,从医疗安全角度出发,此种加水方式在临床上应用仍有缺陷。
本科室在原有的输液器加水的方法上进行改良,医护人员使用规格500 m l玻瓶的灭菌注射用水进行加水。前半瓶250 m l注入时,输液瓶横卧在自制的U型槽内;剩下半瓶25 0m l注入时,输液瓶悬挂于输液架上。经过这样的改良后,即使因为工作繁忙等原因,湿化液在减少至250 m l后,会自动停止自动加水。本研究显示,改良后既实现了加注湿化水密闭性和持续性,使得加注湿化水前后患者的氧合和呼吸力学变化不大;其次,也保证呼吸机工作的稳定性,没有出现呼吸机报警、管路积水等呼吸机相关事件的发生,也缩短患者住院天数;再者,也减少了医护人员的临床工作量和因管路脱开导致的VAP,提高了机械通气患者的安全性。
综上所述,改良后的输液器加湿化水的注入方式后更安全,对患者生命体征和呼吸力学影响小,值得临床推广。
