髓母细胞瘤的MRI和MRS表现分析
2018-12-17杨宇
杨 宇
(吉林省长春市中心医院医学影像科,吉林 长春 130000)
髓母细胞瘤(medulloblastoma,MB)是儿童及青少年常见的后颅窝原发性脑肿瘤之一,少见于成人,多数起源于四脑室顶后髓帆神经上皮细胞的残余[1]。2007年WHO将MB又分成4种亚型,即经典型髓母细胞瘤、大细胞/间变型髓母细胞瘤、促纤维增生结节型髓母细胞瘤、髓母细胞瘤伴广泛结节[2]。由于该病预后较差,且易通过蛛网膜下腔发生脑脊液播散,因此早期诊断对优化临床治疗方案及判断预后有重要意义。现对我院2012年1月至2018年2月收治的经临床手术或病理活检证实的24例MB患者的MRI及MRS图像进行回顾性分析,总结其影像特点,报道如下。
1 资料与方法
1.1 一般资料 24例中男16例,女8例;年龄3~55岁,平均(14.3±6.2)岁,其中18例 <10岁。 临床表现:头晕、头痛、恶心12例,肢体活动无力、嗜睡、行走不稳6例,复视等视力障碍6例。本研究经医院伦理委员会通过,并在患者本人或其监护人知情同意前提下进行。
1.2 仪器与方法
1.2.1 MRI检查 采用GE 1.5 T超导MRI仪。 扫描序列及参数:FLAIR 横断位 T1WI(TR 1 540 ms、TE 25 ms)、横断位 T2WI(TR 9 000 ms、TE 94 ms),TSE横断位 T2WI(TR 6 453 ms,TE 91 ms)、矢状位 T1WI(TR 1 920ms,TE 123ms),层厚 5.0mm,层距 1.0 mm,FOV 32 cm×32 cm;横断位 DWI(b=1 000 mm2/s,TR 5 000 ms,TE 65 ms)。 对比剂采用 Gd-DTPA 经肘静脉注射,剂量0.1 mmol/kg体质量,流率2.0~3.0 mL/s。
1.2.21H-MRS检查 18例在MRI平扫加增强扫描的基础上行1H-MRS。采用点分辨波谱(point resolved spectroscopy,PRESS)法、化学位移选择饱和脉冲(chemical shift selective saturation pulse,CHESS)水抑制法进行检查,PRESS序列成像参数:TR 1 500 ms,TE 35 ms或 144 ms,NEX 2 次,成像时间 3 min 48 s,获得ROI的MRS,用机器自身软件行MRS分析;水抑制波长<98%,带宽<5,分析各种代谢产物的峰值和比值,如N-乙酰天冬门氨酸(NAA)、胆碱化合物(Cho)、肌酸(Cr)峰值和 Cho/Cr、NAA/Cr比值。
2 结果
2.1 MRI表现 24例为单发,位于第四脑室11例(图 1~4),小脑蚓部 8 例,小脑半球 5 例(图 5,6)。肿瘤大小2.2 cm×2.0 cm~5.7 cm×8.5 cm,表现为类圆形或不规则肿块影。MRI平扫20例T1WI呈等低或低信号(图1a,2a),4例呈高低混杂信号。18例T2WI呈等高信号(图 2b),6 例呈高信号(图 1b),其中2例肿瘤内部伴细小迂曲血管影。22例病灶DWI呈高信号(图1c)。其中12例伴梗阻性脑积水,4例伴小脑扁桃体疝。增强扫描呈明显强化12例(图1d),中度强化8例,轻度强化4例,坏死及囊变部分无强化。
2.21H-MRS表现 18例行1H-MRS检查,Cho峰明显升高,NAA峰明显降低,Cr峰明显降低,乳酸(Lac)峰略升高(图3),部分倒置;Cho/Cr比值增大,为4~11.5,Cho/NAA 比值增大,为 4.4~7.0。
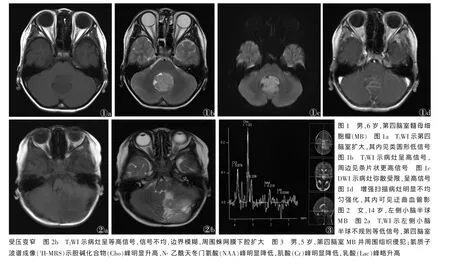
3 讨论
MB属原始神经外胚层肿瘤,也是最常见的儿童高度恶性后颅窝胚胎残余性肿瘤,1925年Baily与Cushin对该病进行首次报道[3]。75%~85%的MB发现于儿童,高发年龄段为3~7岁,男性多见[4]。本组年龄小于10岁18例,占75.0%,与以往报道基本一致。成人MB病因不明,常来源于小脑外颗粒层细胞,可生发于脑组织的任何位置,目前多认为MB是起源于第四脑室顶后髓帆神经上皮细胞的残余。林燕等[5]发现成人MB的好发部位从高到低分别为第四脑室、小脑半球、小脑蚓部,而儿童则为第四脑室、小脑蚓部、小脑半球。由于该病生长迅速,患者常表现为躯体共济失调、步态不稳、嗜睡等小脑损伤表现,并伴头痛、呕吐等颅内高压症状,且手术彻底切除困难,易发生脑脊液播散和种植转移,给临床治疗带来极大困难。
3.1 MRI特征 位于第四脑室及小脑蚓部的MB,可突入或充满第四脑室或向外发展伸入小脑延髓池、小脑桥脑池或压迫第四脑室。肿瘤可见清晰轮廓,为圆形实性成分为主肿物,瘤体内可伴液化或坏死。MRI平扫T1WI呈稍低或等信号,也可呈高低混杂信号;T2WI呈稍高或高信号,DWI高信号。儿童MB因血供丰富,不易形成囊变或坏死,增强扫描明显强化。而成人MB多伴坏死和囊性变,肿瘤内部含水分少,有促结缔组织增生的组织成分,因此MB的实性部分呈轻至中度强化[6]。由于MB组织成分较致密,水分子扩散受限制,故DWI呈弥散受限的高信号。Rasalkar等[7]认为MB的特征性表现即为弥散受限而ADC呈低信号,这也是其诊断及鉴别诊断的依据。本组除2例肿瘤内部并发出血、DWI呈等低信号外,其余肿瘤的实性部分DWI均呈高信号。笔者结合工作经验认为,很多组织成分紧密的肿瘤,如高级别胶质瘤、经典型室管膜瘤等均可表现为弥散受限,而不能看作是MB的特征性表现。Fruehwald-Pallamar等[8]报道MB的强化特点与其病理分型有关,认为经典型强化程度多较轻或呈边缘线状强化,而其他亚型均为整体明显强化。
3.21H-MRS特征 通过脑组织代谢产物的测定行1H-MRS分析:①Cho参与细胞膜的组成,位于3.22ppm处,由于脑内细胞增殖明显,Cho明显升高,故将Cho作为恶性肿瘤的标记物。②NAA,主要位于神经元,位于2.02 ppm处。颅内发生MB时大量神经元被破坏,导致NAA明显下降。③Cr,位于3.03 ppm处,在病理情况下,较稳定,本研究中将NAA/Cr、Cho/Cr比值反映代谢物变化,比值显著增大,提示MB的恶性程度非常高[9]。 ④Lac,位于 1.32 ppm 处,Lac 峰轻度升高,部分倒置,反映了脑组织的缺氧状态,发生脑肿瘤时可出现Lac峰。本组18例行1H-MRS检查,均表现为Cho峰升高,NAA峰降低,Cr峰降低,Cho/Cr比值增大(>4),NAA/Cr比值降低,与以往文献报道相符。MRS能够反映脑组织的代谢情况,但对MB的诊断和鉴别诊断缺乏特异性。Schneider等[10]通过对小儿后颅窝肿瘤包括MB、低级别胶质瘤及室管膜瘤的研究,发现单独使用1H-MRS或联合ADC对于区分小儿后颅窝肿瘤无特异性。但目前公认的是,肿瘤的恶性程度越高,Cho/Cr比值越大,因此可通过Cho/Cr比值判断肿瘤的恶性程度。
总之,MRI联合1H-MRS对MB的诊断有重要价值,可在发现病灶的同时明确蛛网膜下腔及硬膜下等部位有无种植转移,MRI平扫及增强扫描可初步判断肿瘤性质,而Cho/Cr比值判断肿瘤的恶性程度对指导临床治疗有重要意义。
