腹腔镜肾部分切除术不同缝合成型方法对复杂性肾肿瘤患者细胞因子及临床效果的影响
2018-12-17周昌东田玉新林洋张奇夫
周昌东,田玉新,林洋,张奇夫
吉林省肿瘤医院泌尿外科,长春130012
肾脏肿瘤是临床上常见的肿瘤,良性肿瘤相对少见。恶性肾脏肿瘤根据发病年龄、病理解剖学特点可以分为幼儿肾肿瘤和成人肾肿瘤(通常男性发病率高于女性)[1],临床表现为血尿、低热、贫血等,影响患者健康及生活[2]。目前腹腔镜肾部分切除术是治疗复杂性肾肿瘤常用的治疗方法,该方法能避免透析的绝对适应证,降低慢性肾损害、心血管病的发生率[3]。复杂性肾肿瘤患者腹腔镜肾部分切除术时常规缝合成型虽然能满足手术治疗需要,但是术后并发症发生率较高,容易增加肾热缺血时间,不利于患者康复[4]。研究表明,将倒刺缝合成型应用于腹腔镜肾部分切除术治疗效果理想,有助于改善细胞因子水平,促进患者恢复[5]。因此,本研究以78例复杂性肾肿瘤患者作为研究对象,探讨两种缝合成型方法在腹腔镜肾部分切除术治疗复杂性肾肿瘤患者中的临床效果及对细胞因子的影响,现报道如下。
1 对象与方法
1.1 研究对象
选择2015年4月至2017年6月于吉林省肿瘤医院泌尿外科接受治疗的复杂性肾肿瘤患者78例。纳入标准:①符合复杂性肾肿瘤临床诊断标准[6];②均经过B超、CT或MRI等两项及以上检查提示肾肿瘤;③符合腹腔镜肾部分切除治疗适应证。排除标准:①孤立肾、马蹄肾等解剖变异者;②合并慢性肾功能不全或不符合手术治疗适应证者;③合并双侧肾脏肿瘤或单侧肾脏多发性肿瘤者[7]。按随机数字表法将78例患者分为对照组和观察组。其中对照组39例,男23例,女16例;年龄28~57岁,平均(34.51±4.59)岁;肿瘤直径2.5~7.2 cm,平均(4.57±1.08)cm;肿瘤部位:肾左侧21例,肾右侧18例。观察组39例,男22例,女17例;年龄27~58岁,平均(35.09±4.64)岁;肿瘤直径2.4~7.3 cm,平均(4.61±1.12)cm;肿瘤部位:肾左侧20例,肾右侧19例。两组患者性别、年龄、肿瘤直径、肿瘤部位比较,差异均无统计学意义(P>0.05),具有可比性。本研究得到医院伦理委员会批准同意,患者及家属均知情同意。
1.2 手术方法
两组患者均采用腹腔镜肾部分切除术治疗,手术过程中均采用分层连续缝合。观察组采用倒刺缝合成型。取1根2-0倒刺线,从倒刺线中间将其剪成2段,先在线尾部固定1枚Hem-o-lok夹,完成深部肿瘤床的缝合,并且第一针从肿瘤床的顶端开始,从肾包膜外开始进针,依次穿过肾包膜、肿瘤床,并且在肿瘤床基底连续完成肾髓质的缝合,从肾缺损底部穿出肾包膜,线尾固定1枚Hem-olok夹,完成外层的缝合、连接,采用相同的方法连续穿过两侧肾包膜、肾皮质全层,收紧,最后从肾包膜穿出,在倒刺线尾部固定1枚Hem-o-lok夹,完成肾动脉开放,并且对内、外缝线进行打结,保证肾实质完全覆盖缺损面。对照组采用常规方法缝合成型。取长为15 cm的2-0缝合线对患者进行缝合,内层缝合见观察组。外层缝合时采用20 cm的1-0可吸收缝合线连续缝合肾缺损部位,缝合时保证每针出肾包膜均夹1枚Hem-o-lok夹。
1.3 观察指标
①围手术期指标:观察两组患者手术时间、热缺血时间(warm ischemia time,WIT)、术中出血量、切缘宽度。②细胞因子:两组患者手术前、手术后次日清晨空腹抽取静脉血3 ml,完成血清分离后采用酶联免疫吸附试验测定两组治疗不同时间点白细胞介素-6(interleukin-6,IL-6)、C反应蛋白(C-reactive protein,CRP)及肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。③安全性:观察两组患者手术后切口疝、切口感染、尿漏、淋巴漏等并发症发生情况。
1.4 统计学分析
采用SPSS 18.0软件进行数据分析,计数资料以例数和率(%)表示,采用χ2检验,计量资料以均数±标准差(±s)表示,采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术前后细胞因子水平的比较
手术前两组患者 IL-6、CRP 及 TNF-α水平比较,差异均无统计学意义(P>0.05);手术后观察组患者IL-6、CRP及TNF-α水平均明显低于对照组,差异均有统计学意义(P<0.01)。(表1)
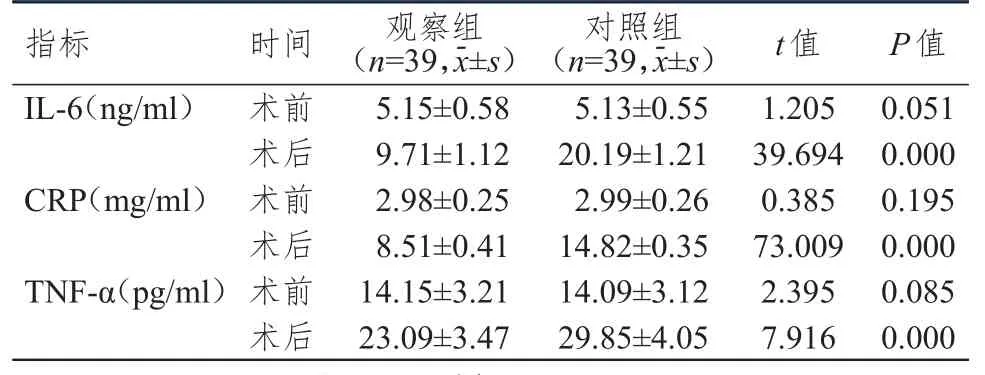
表1 两组患者手术前后细胞因子水平的比较
2.2 围手术期指标的比较
两组患者手术时间、切缘宽度比较,差异均无统计学意义(P>0.05);观察组患者WIT明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P<0.01)。(表2)

表2 两组患者围手术期指标的比较
2.3 术后并发症发生情况的比较
观察组术后并发症发生率为7.69%(3/39),低于对照组的30.77%(12/39),差异有统计学意义(χ2=4.572,P=0.033)。(表3)

表3 两组患者术后并发症发生情况[ n(%)]
3 讨论
肾肿瘤是临床上常见的疾病,且随着影像学技术的不断发展,导致肾肿瘤检出率呈上升趋势,严重影响中国居民健康[8]。目前,临床上对于复杂性肾肿瘤以腹腔镜肾部分切除术治疗为主,该手术不仅能达到病灶组织切除的目的,还具有手术创伤小、术后恢复快等优点,有助于降低围手术期并发症发生率[9]。但是,手术是一种入侵式操作,本身对患者而言就属于是一种应激源,手术过程中容易引起细胞因子水平的升高,从而形成级联反应,加剧疾病的发生、发展,增加手术风险[10-11]。
随着医疗技术的不断发展,腹腔镜肾部分切除术中缝合方法的改进是提高手术效果的一种补充,且其安全性、有效性在临床上得到公认。传统缝合方法虽然能满足手术治疗需要,但是缝合美观性差、并发症发生率较高。近年来,倒刺缝合在腹腔镜肾部分切除术患者中得到应用,且效果理想[12]。本研究中,两组患者手术时间、切缘宽度比较,差异均无统计学意义(P>0.05);观察组患者WIT明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P<0.01)。由此可见,倒刺缝合的使用有助于降低手术风险,促进患者早期恢复。倒刺缝合具有单向的小刺,该穿刺方法不会造成肾组织再次撕裂,而传统缝合则容易造成肾组织撕裂,围手术期需要Hem-o-lok夹完成相应的固定。此外,倒刺缝合在开放血管后,会使其张力分布相对均匀,肾脏组织再次灌注时有助于减少肾皮质的撕裂,有助于提高手术成功率,降低手术并发症发生率,促进患者早期恢复。本研究中,观察组患者术后并发症发生率为7.69%,低于对照组的30.77%,差异有统计学意义(P<0.05)。由此可见,腹腔镜肾部分切除术中采用倒刺缝合安全性较高,能降低并发症发生率。腹腔镜下肾部分切除术传统缝合方法输血率为15.00%,而采用倒刺缝合输血率仅为3.33%,提示使用倒刺缝合有助于降低输血率[13]。复杂性肾肿瘤的发生、发展是一个多因素过程,发病前后常伴有细胞因子的改变,常见的包括IL-6、CRP及TNF-α等,不同的因子之间相互影响、相互作用,加剧疾病的发生、发展[14]。CRP属于肝脏合成的一种非特性急性期蛋白,能参与机体炎性反应;而TNF-α是一种促炎因子,当机体炎性期时其表达水平将会升高;而IL-6则是一种相对较强的炎性因子,具有多种生物学效应,能反映机体的炎性反应情况。临床上,复杂性肾肿瘤患者腹腔镜肾部分切除术中采用倒刺缝合成型治疗效果理想,能抑制机体内炎性因子水平,从根本上实现疾病治疗的目的,有助于提高手术成功率,促进患者早期恢复[15]。本研究中,观察组患者手术后IL-6、CRP及TNF-α水平均明显低于对照组,差异均有统计学意义(P<0.01)。但是,由于每例复杂性肾肿瘤患者病灶部位、大小不同,采用倒刺缝合时应考虑其适应证及缺点(柔韧性差、费用高等),使患者的治疗更具科学性。综上所述,复杂性肾肿瘤患者腹腔镜肾部分切除术中采用倒刺缝合成型治疗效果理想,有助于改善细胞因子水平,值得推广应用。
