两种麻醉方式对腔镜子宫全切围手术期应激的影响
2018-12-06曾建强温小平钟昭迎曹晓慧彭冬兰
曾建强,温小平,钟昭迎,曹晓慧,彭冬兰
(赣州市肿瘤医院麻醉科,江西 赣州 341000)
应激反应的本质是机体对于外界刺激和内部损害的反应,是一种全身性的反应,包括神经系统、心血管系统、内分泌系统、免疫系统、代谢系统在内的体内各部分都参与了应激反应[1]。在不恰当的应激刺激下,或应激反应过于强烈,会对身体造成种种不良影响。
手术本身造成的创伤和手术后的疼痛对患者来说,属于生理和心理两方面的刺激,可使患者发生较强的应激反应。在围手术期,适度应激可以增强机体对麻醉、手术损伤的耐受性和抵抗力,但过度应激则会对机体造成一系列不良影响,比如增加心肌负荷、增加机体耗氧、诱发高凝状态、免疫抑制、情绪失控等,并导致围手术期出现手术并发症的风险增加并对手术后的自然恢复产生不利影响[2]。可以说,围手术期的应激水平直接影响了患者的预后和转归,如何降低这种应激水平成为广大外科医生和麻醉医生的重要研究问题。腹腔镜手术具有创伤小、恢复快、并发感染风险小等优点,目前广泛应用于妇科子宫切除手术中,但腹腔镜手术也有其缺陷。这种术式由于特殊的体位要求和术中人为造成气腹,容易使患者产生较为强烈的应激反应[3]。据相关文献报道[4],硬膜外阻滞的应用可以通过减少突触前递质的释放和造成突触后膜超极化而发挥显著的镇痛作用,使得源于躯体或传入中枢的抑制反射被阻断,明显降低针对伤害性刺激的应激反应水平,而全身麻醉虽然可以有效抑制患者大脑皮质投射区的兴奋性与活动水平,但无法有效抑制手术创伤从外周传感器传入并诱发肾上腺激素的分泌过程,对于降低手术创伤刺激性应激反应水平缺乏明显的效果[5]。为探究在全身麻醉过程中联合应用硬膜外阻滞是否可以确实降低手术应激反应水平,进行研究,具体报道如下。
1 资料与方法
1.1 临床资料 选取本院2017年4月~2018年2月接受以腹腔镜下全子宫切除术的患者通过纳入标准和排除标准进行筛选。纳入标准:符合全子宫切除术的手术指证;年龄在18~70岁。排除标准:①患者1年内使用免疫抑制剂进行免疫抑制治疗;②患者患有自身免疫病、相关内分泌疾病、神经内分泌肿瘤、恶性肿瘤晚期;③患有心律失常、高血压病、糖尿病等慢性疾病;④手术前发现肝肾功能异常;⑤围手术期输血史;⑥精神病史或认知功能障碍。筛选后研究对象共计72例,随机分为对照组与观察组,每组36例。对照组和观察组的平均年龄分别为(44.68±7.62)岁和(46.01±6.91)岁、平均体质量分别为(63.28±9.82)kg和(64.02±8.66)kg、术前平均动脉血压分别为(109.4±9.22)mmHg和(107.9±8.42)mmHg、术前平均血糖分别为(4.36±0.52)mmol/L和(4.41±0.28)mmol/L、术前平均心率分别为(81.9±12.0)次/min和(82.5±13.4)次/min、平均手术时间分别为(156.29±29.4)min和(154.96±27.8)min、平均麻醉时间分别为(171.33±25.8)min和(172.97±28.1)min等临床资料,比较差异无统计学意义。
1.2 方法 两组患者麻醉前均开放外周静脉,常规心电监护,芬太尼(四川国瑞药业有限责任公司,国药准字H20030113)3 μg/kg、依托米酯注射液[江苏恒瑞医药股份有限公司(国产),国药准字H32022379]20 mg、顺阿曲库铵(江苏恒瑞医药股份有限公司,国药准字H20060869)0.6 mg/kg、咪达唑仑(宜昌人福药业有限责任公司,国药准字H20065729)2 mg诱导麻醉后气管插管,术中丙泊酚(浙江仙琚制药股份有限公司,H19991172)20~30 ml/min、0.2%间断推注芬太尼和七氟烷(丸石制药株式会社,生产批号:2326)吸入维持,视情况术中肌松药维持。呼吸机参数设定:间歇正压通气、通气次数12/min、潮气量600 ml。此外,观察组在全麻前L3-4间行硬膜外穿刺置管,并使用6 ml1%利多卡因试验量,麻醉平面控制在T2-T4,术中1%利多卡因(江苏济川制药有限公司;生产批号:080531)6~10 ml/h持续硬膜外阻滞。手术体位均采用截石位,头低脚高,气腹压力控制在1.5~2.0 kpa。
1.3 观察指标 在麻醉开始前(T1)、气腹建立后(T2)、手术结束时(T3)、术后24 h(T4)4个时间点记录两组患者的心率、平均动脉血压、血糖、CRP水平、气道压、血浆去甲肾上腺素水平。
1.4 统计学方法 使用SPSS 17.0软件进行统计和分析,计量资料采用“±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
对比对照组,T1时,实验组患者的气道平均压、心率、血糖、血浆CRP水平、血浆去甲肾上腺素水平改善差异均无统计学意义;T2时,对比对照组,实验组患者的气道平均压、心率、血糖改善差异有统计学意义(P<0.05);T3时,对比对照组,实验组患者的血糖和血浆去甲肾上腺素水平改善差异有统计学意义(P<0.05);T4时,对比对照组,实验组患者的血糖、血浆CRP水平改善差异有统计学意义(P<0.05)。具体结果见表1。
3 讨论
由于腹腔镜手术的特殊性,在对患者实施腹腔镜下子宫全切术的过程中,人工二氧化碳气腹的建立和手术本身带来的伤害性刺激会诱发患者的应激反应,包括心血管系统反应、内分泌系统反应、呼吸系统反应等。应激反应的发生靠两轴的调节:一是下丘脑-垂体-肾上腺髓质轴,二是蓝斑-交感神经-肾上腺皮质轴。在机体发生应激反应时,由于上述两轴的活跃,一些机体特定反应和特定代谢产物的分泌都与机体处于正常状态时有所不同,我们可以据此判定应激反应的发生和水平。
C-反应蛋白(CRP)是一种典型的急性时相蛋白,其在血浆中的浓度可以反应机体的炎症水平、损伤程度和应激水平,当C-反应蛋白急剧升高时,表示机体发生了严重的炎症反应或本身处于高水平的应激状态中[6]。血浆中的儿茶酚胺水平则反应了机体交感神经的活性,它的急剧上升往往表示交感系统的高度兴奋,在此研究中也可用它的水平来代表机体的应激程度。而血压、心率等指标可以衡量应激状态下心血管反应的程度,快速波动的心率或血压水平表示激烈的心血管反射。气道压的升高,可能与多种因素有关,当排除外界因素后,其升高往往代表着气道平滑肌痉挛。胰高血糖素和肾上腺皮质激素都是人体内最重要的升血糖激素,当机体处于应激反应时,上述两种激素在两轴的调控下分泌增加,强化了糖异生作用、抑制了糖酵解作用,并弱化了机体对于胰岛素的反应性,最终使得血糖水平升高[7]。围手术期前后血糖水平的上升也可在一定程度上反应机体的应激水平。
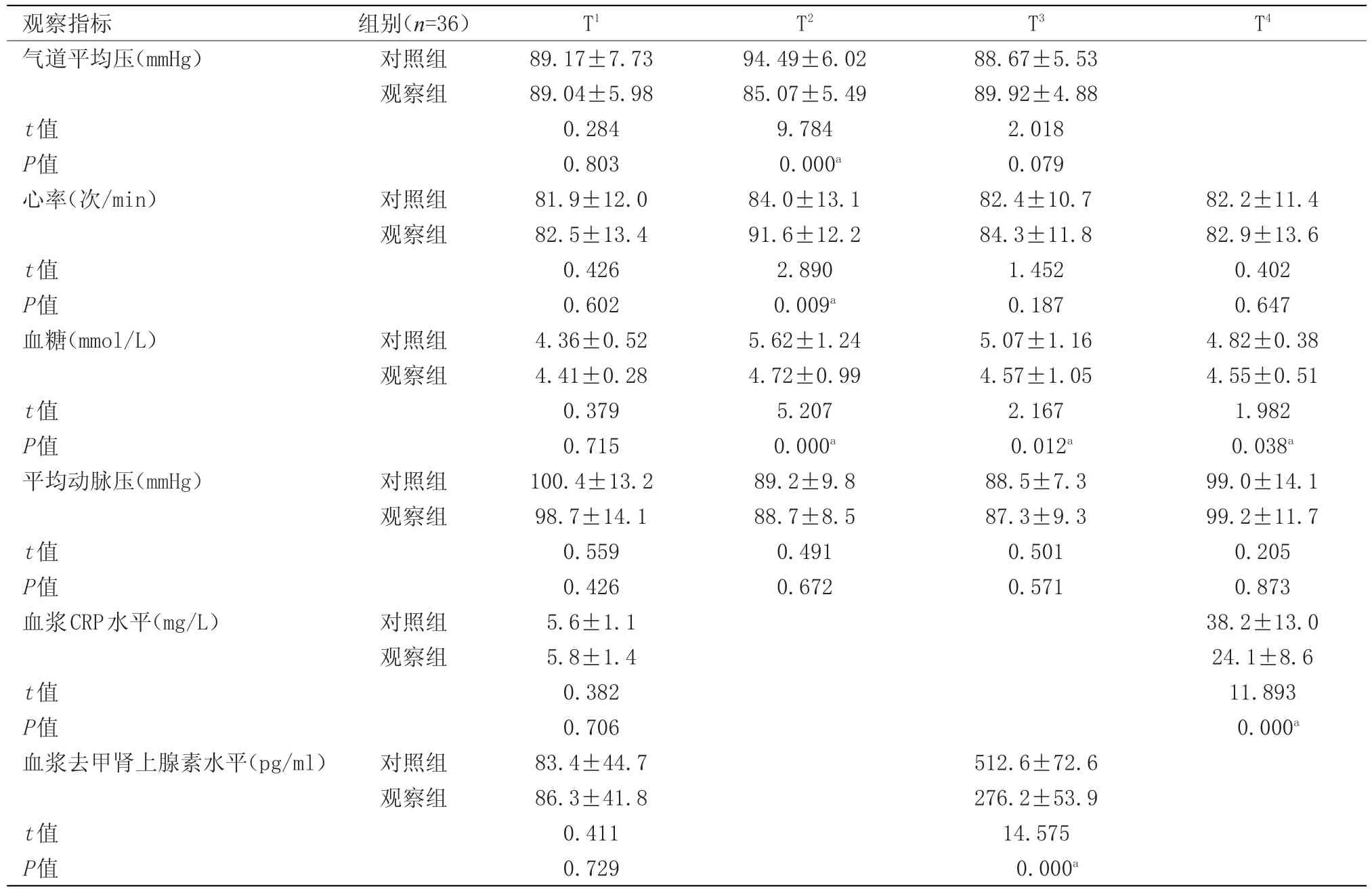
表1 两组患者各观察指标的比较
本次研究两组患者中,术中心率和血压都明显上升,而对照组的心率波动要更加明显,表示对照组的应激性心血管反应更为明显。观察组术中气道压水平波动不明显,而对照组则在术中,尤其是气腹建立时略有上升,表示对照组呼吸系统反应更强烈。比较各个时间点的血糖水平,可以发现两组患者的血糖水平都会在手术开始后逐渐上升,术后则有所下降。值得注意的是,对照组血糖水平上升趋势更明显,虽然在术后有所下降,但未能恢复到术前水平,而且对比观察组,对照组患者的血糖水平始终是更高的。而就血浆去甲肾上腺素的变化水平来看,对照组显然具有更明显的上升趋势,分析图表可以发现,对照组在手术结束前的血浆去甲肾上腺素水平几乎两倍于观察组,表明前者的交感系统兴奋性大大高于后者;血浆CRP水平的变化也有此规律,虽然对照组与观察组患者术后的血浆CRP都明显升高,但对照组患者的血浆CRP水平显著高于观察组。由此,可以认为观察组患者围手术期前后的应激水平要显著低于对照组患者。
综上所述,我们认为,相比于传统的全麻,全麻复合硬膜外阻滞的应用有效地减轻了手术患者的应激性反应和术后炎症反应。此外,接受这种麻醉方式的患者术后清醒更快更优,可以在腹腔镜手术中大力推广其应用。
