超声引导下侧入法腹横筋膜阻滞在腹腔镜下疝修补术后镇痛的临床研究
2018-11-20李建平蔡青邹渊陈森林
李建平,蔡青,邹渊,陈森林
(赣州市南康区第一人民医院麻醉科,江西 赣州 341400)
腹横筋膜阻滞(TAP)麻醉技术主要适用于前腹壁皮肤、肌肉以及壁层腹膜的镇痛,体表标志定位是传统的穿刺方法,但是由于个体差异较大,其成功率并不高,目前已经很少使用[1]。超声引导下进行穿刺是目前国内外最常用的方法,通过该法能够很直观地将药物注入到腹横筋膜层面,并且可以了解到药物的扩散情况,其定位准确,镇痛效果良好,不良反应发生率低[2]。超声引导下穿刺有侧入路法、肋缘下法以及后路法3种,超声引导下侧入路法主要适用于下腹部阻滞麻醉,用于腹腔镜下疝修补术的术后镇痛效果较好[3]。本研究对我院腹腔镜下疝修补术患者行超声引导下侧入法腹横筋膜阻滞,获得了良好的镇痛效果,现报道如下。
1 资料与方法
1.1 临床资料 选择60例2017年1月~2018年1月于本院行腹腔镜下疝修补术的患者作为研究对象,随机将其分为观察组与对照组,每组各30例。观察组男26例,女4例;年龄22~68岁,平均年龄为(48.42±5.73)岁;腹股沟斜疝17例,腹股沟直疝13例。对照组男27例,女3例;年龄20~70岁,平均年龄为(49.71±6.24)岁;腹股沟斜疝16例,腹股沟直疝14例。两组患者的性别、年龄、病情比较差异无统计学意义,具有可比性。本研究所有患者均在知情同意下签署了知情同意书,且通过了本院伦理委员会的审核。
1.2 纳入标准 ①年龄≤80岁,符合腹股沟疝诊断标准;②初中及以上文化水平;③意识清晰,具有生活自理能力;④可自由沟通、交流,无精神障碍病史。
1.3 排除标准 ①既往有心理疾病或中枢神经系统疾病病史;②有长期使用抗抑郁药物及镇痛镇静药物史;③既往存在有慢性疼痛,长期使用非甾体类抗炎药物史;④凝血功能异常及心、肝、肾系统存在严重病变;⑤有吸毒史及酗酒史;⑥既往有罗哌卡因过敏史;⑦腹壁穿刺部位有破损及感染者;⑧拒绝参与本研究或交流存在困难者。
1.4 方法 术前所有患者均完善三大常规、血生化、凝血常规、心电图等检查,排除手术禁忌证。所有患者均常规予以咪达唑仑、长托宁、舒芬太尼与罗库溴铵诱导全麻外周静脉通路,手术过程中密切监测患者的SpO2、HR、BP、ECG等数值。手术时间均控制在三小时以内,术中血压波动不超过基础值的30%。手术结束后带管或喉罩送入恢复室,由专职的麻醉医生在恢复室内进行侧入法腹横筋膜阻滞,具体方法如下。
患者取仰卧位,采用超声仪定位,使其探头与腋前线垂直,并轴向置于肋缘与腹壁髂嵴之间,扫描腋中线至腋前线这一区域,由浅入深依次为皮下脂肪、腹外斜肌、腹内斜肌、腹横肌、腹膜及腹膜内组织,从而获得清晰的TAP阻滞图像。采用平面内技术从超声探头的中位线进针,在超声引导下依次穿过腹外斜肌、腹内斜肌,到达腹横筋膜后,回抽无血无气,观察组注入20 ml 0.375%罗哌卡因,对照组注入20 ml生理盐水。通过超声图像可见到药液扩散、渗透,腹横肌被推开,形成液性暗区。以同样方法在腹部的另一侧注入等剂量药物,结束后安装一次性自控电子镇痛泵。
1.5 观察指标 术后2 h、4 h、8 h、12 h、24 h 的视觉模拟(VAS)评分(无痛:0分,剧烈疼痛:10分),术后肛门排气时间(拔除气管导管后至第1次肛门排气时间)、进食进水时间(拔除气管导管后至第1次进食或进水时间)、下床活动时间(拔除气管导管后至第1次下床时间),术后镇痛泵按压次数及不良反应发生情况。
1.6 统计学方法 本研究使用SPSS 20.0统计学软件统计分析,其中计量资料采用“x±s”表示,组间比较采用t检验;计数资料用率(%)的比较采用χ2检验;以P<0.05为差异具有统计学意义为标准。
2 结果
2.1 术后各时刻VAS评分比较 观察组术后各个时刻的VAS评分均明显低于对照组,差异具有统计学意义(P<0.05),见表1。

表1 观察组与对照组术后各时刻VAS评分比较(分)
2.2 术后的肛门排气时间、进食进水时间、下床活动时间比较 观察组术后的肛门排气时间、进食进水时间、下床活动时间均明显早于对照组,差异具有统计学意义(P<0.05),详见表2。
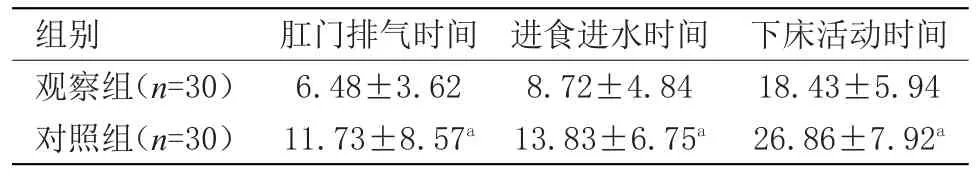
表2 术后肛门排气时间、进食进水时间下床活动时间(h)
2.3 镇痛泵按压次数及不良反应发生情况 观察组的镇痛泵按压次数为(3.23±1.05)次,对照组为(5.97±2.26)次;观察组发生不良反应者有6例,不良反应发生率为20%,其中恶心呕吐者4例,皮肤瘙痒者1例,下肢运动感觉障碍1例;对照组发生不良反应者有10例,不良反应发生率为33.33%,其中恶心呕吐者6例,皮肤瘙痒者1例,下肢运动感觉障碍者2例,头晕者1例。观察组镇痛泵按压次数及不良反应发生率均明显少于对照组,差异具有统计学意义(P<0.05)。
3 讨论
尽管腹腔镜疝修补术的创伤小,术后的恢复也较快,但是术后的疼痛问题仍然未能得到很好地解决。通常情况下在腹腔镜疝修补术术后的24小时内疼痛最为明显,术后良好的镇痛效果可以促进患者术后胃肠功能的恢复,缩短其下床时间及住院时间,减少住院费用[4]。腹腔镜疝修补术并没有标准的术后镇痛方案,常用的术后镇痛方法有硬膜外自控镇痛、静脉注射镇痛、连续静脉镇痛、局部镇痛、区域阻滞镇痛等。Gram等[5]的研究结果显示,术后通过静脉使用阿片类药物镇痛,不利于胃肠道功能的恢复,且会出现呼吸抑制、恶心呕吐、皮肤瘙痒、过度镇静等不良反应。Levy等[6]通过研究发现硬膜外自控镇痛往往会导致尿潴留、低血压、运动阻滞等不良反应的发生。Stuhldreher等[7]的研究结果显示,局部麻醉的镇痛效果并不明显,而且不会减少住院时间。Rafi在2001年第1次提出了三角(前界为腹外斜肌后缘,后界为背阔肌前 缘,下界为髂嵴)穿刺进针,通过向腹横肌平面注射麻醉药物,可对穿刺部位周围腹壁产生镇痛作用,从而产生了TAP概念[8]。对于传统TAP的定位,主要依靠体表解剖标志,通过感受穿刺针穿过腹外斜肌与腹内斜肌两层肌肉筋膜层的突破感进行定位。然而实际上部分患者的突破感并不强,即使是突破感较强的患者,注药后的镇痛效果也达不到预期效果[9]。有时为了达到预期的效果,会增加药物的剂量,这样也增加了发生并发症的风险,如出现暂时性的胸闷,呼吸困难等,如果大量的局麻药物吸收入血,则会导致严重的中毒现象,出现各种神经症状,甚至发生心跳呼吸骤停。随着超声技术在麻醉领域的开展,TAP在下腹部手术术后镇痛的应用也更加广泛,通过超声影像可清晰见到腹部各组织器官,在神经阻滞的操作过程中可避免损伤到重要的组织器官,并且能精确地将局麻药物注入到腹横肌平面,从而达到良好的镇痛效果。
有研究[10]结果显示,通过TAP可明显减少镇痛药物的使用剂量,且能延长患者第1次要求使用镇痛药物的时间,降低不良反应的发生率。有研究[11-12]回顾分析了剖宫产术后TAP阻滞的镇痛效果发现,通过TAP阻滞可显著减少阿片类镇痛药物的使用剂量。本研究结果中,观察组术后2 h、4 h、8 h、12 h、24 h的VAS评分明显低于对照组,术后的肛门排气时间、进食进水时间、下床活动时间也明显早于对照组,且镇痛泵按压次数及不良反应发生了也明显少于对照组。
综上所述,超声引导下侧入法腹横筋膜阻滞应用于腹腔镜下疝修补术可明显缓解患者痛苦,促进术后恢复,降低不良反应的发生率,值得在临床上推广应用。
