E6/E7 mRNA检测在高危型人乳头瘤病毒DNA阳性且细胞学轻度异常患者随访中的作用
2018-11-20王兰英施姚张生枝徐瑛何燕朱雪琼
王兰英,施姚,张生枝,徐瑛,何燕,朱雪琼
(1.温州医科大学附属第二医院 妇产科,浙江 温州 325027;2.余姚市人民医院 妇产科,浙江 宁波315400)
宫颈癌是全球妇女中第三常见的恶性肿瘤[1],宫颈癌前病变的筛查仍是预防宫颈癌的主要手段。无明确诊断意义的不典型鳞状细胞(atypical squamous cell of undetermined significance,ASCUS)和低度鳞状上皮内病变(low-grade squamous intraepithelial lesions,LSIL)在宫颈细胞学筛查异常结果中是最常见的。ASCUS及LSIL约占宫颈脱落细胞学的10%~20%,而ASCUS和LSIL的CINII+病变率约为15%[2],因此合理处理ASCUS及LSIL一直是临床医师面临的实际问题之一。研究表明,E6E7 mRNA检测的敏感性和HPV DNA相当,而特异性更好[3-4],因此E6/E7 mRNA成为筛选HPV DNA阳性而细胞学轻度异常(ASCUS及LSIL)患者的生物标志物[5]。本研究主要对HPV DNA阳性,细胞学轻度异常(ASCUS或LSIL)且阴道镜下活检病理学结果为CINII-的患者行E6/E7 mRNA测定,并分析随访2年后CINII+的发生率,探讨对HPV DNA阳性且细胞学轻度异常(ASCUS或LSIL)、阴道镜下活检病理学结果为CINII-患者的合理处理方法。
1 对象和方法
1.1 对象 收集余姚市人民医院门诊2015年1月至2015年12月薄层液基细胞学检测(thinprep cytologic test,TCT)结果为ASCUS或LSIL、HPV-DNA高危阳性的女性患者332例,年龄30~65岁。排除妊娠、既往因宫颈病变行手术治疗、盆腔放射史、子宫切除病史者。均行HPV E6/E7 mRNA检查,均在签署知情同意书后行阴道镜下活检及病理学检查。
1.2 方法
1.2.1 TCT方法:TCT毛刷取材,取材前应禁止性生活及阴道冲洗3 d,取材位置在宫颈管及鳞柱上皮交界处,向同一方向旋转5圈,将细胞刷洗在TCT专用取样瓶中,经TCT专用制片机制成薄层涂片,样本经巴氏染色后镜检。
1.2.2 HPV DNA检测:暴露宫颈后,采用HPV专用毛刷,伸入宫颈口,顺时针旋转3~5圈,将刷头折断保存在HPV专用取样瓶中。采用PCR反向点杂交技术,按照试剂盒说明进行操作。HPV毛刷、细胞保存液、试剂盒及仪器均购自深圳亚能生物技术有限公司,试剂批号为:201507211。
1.2.3 HPV E6/E7 mRNA检测:利用TCT剩余标本检测HPV E6/E7 mRNA。试剂盒和仪器均购自郑州中美合资科蒂亚生物技术有限公司,试剂批号为:1501a1。由实验人员记录标本编号,事先对标本诊断不知情,严格按照试剂盒说明进行操作。Quanti-Virus-tm冷光仪检测标本,检测结果为光子数,经计算机软件转换为拷贝数。
1.2.4 组织病理学检查:由护士登记患者资料后,妇产科阴道镜专科医师对患者行阴道镜下检查,涂碘液后,对可疑病灶进行定位活检。标本制片由病理科医师完成。诊断分为:正常或炎症,宫颈上皮内瘤变,浸润癌。
1.2.5 随访:病理检查结果为CINII-的患者定为随访对象,随访间隔为6个月,随访总时间为24个月。随访方式为TCT检查、宫颈HPV检测、阴道镜下检查及宫颈活检。随访期间高危型HPV阳性病例在自愿的原则下均接受正规疗程的抗病毒治疗,治疗药物均为同一种药物。随访终点为:①阴道镜下病理活检为CINII+;②TCT及HPV检查均转为阴性;③到达随访时间2年。随访期间出现妊娠或因其他原因行子宫切除术的视为无效。
1.3 统计学处理方法 采用SPSS19.0软件进行统计学分析。率的比较采用χ2检验,随访资料采用Kaplan-Meier法分析。P<0.05为差异有统计学意义。
2 结果
332例高危HPV DNA阳性患者中,ASCUS共154例(占46.4%),LSIL共178例(占53.56%),其中E6/E7 mRNA阳性204例(占61.4%),阴性128(占38.6%),初次阴道镜下活检病理分布情况见表1。E6/E7 mRNA阳性组CINII+发生率为42/204(20.6%),阴性组为13/128(10.2%),差异有统计学意义(χ2=5.46,P=0.02)。

表1 332例患者初次阴道镜检查结果(例)
阴道镜下检查无可疑病灶及病理结果为炎性病变及CINI的患者共277例进入随访,随访期间有17例失访,2例妊娠,1例行子宫切除术,最终257例(E6/E7 mRNA阳性组158例,阴性组99例)患者完成随访(24个月),E6/E7 mRNA阳性组共发生CINII+ 33例(占20.89%),阴性组发生CINII+ 7例(占7.07%),累积疾病进展率的差异有统计学意义(P=0.002),见图1。

图1 全部患者E6/E7 mRNA阳性组和阴性组随访24个月的疾病进展情况
非绝经患者187例,E6/E7 mRNA阳性116例,阴性71例,阳性组共发生CINII+ 20例(占17.24%),阴性组共发生CINII+ 5例(占7.04%),累积疾病进展率的差异有统计学意义(P=0.013),见图2。
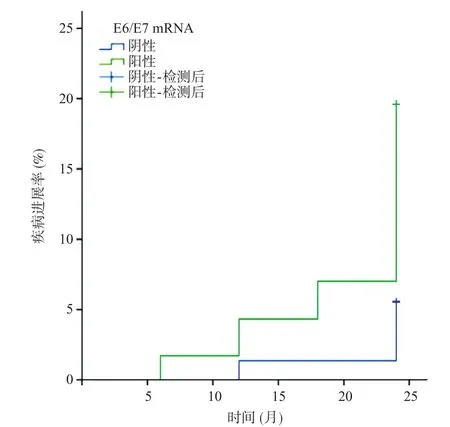
图2 非绝经患者E6/E7 mRNA阳性组和阴性组随访24个月的疾病进展情况
绝经患者70例,其中E6/E7 mRNA阳性42例,阴性28例,阳性组共发生CINII+ 13例(占30.95%),阴性组共发生CINII+ 2例(占7.14%),累积疾病进展率的差异有统计学意义(P=0.045),见图3。
E6/E7 mRNA阴性组随访6个月时无CINII+病例出现,阴性预测值为100%,12个月时出现CINII+病例1例,随访结束共出现7例,2年阴性预测值为93.2%。E6/E7 mRNA阳性组随访6个月时有3例CINII+病例发生,随访结束共有33例,阳性预测值为22.4%;E6/E7 mRNA检测预测CINII+的特异性是42.4%。见表2。
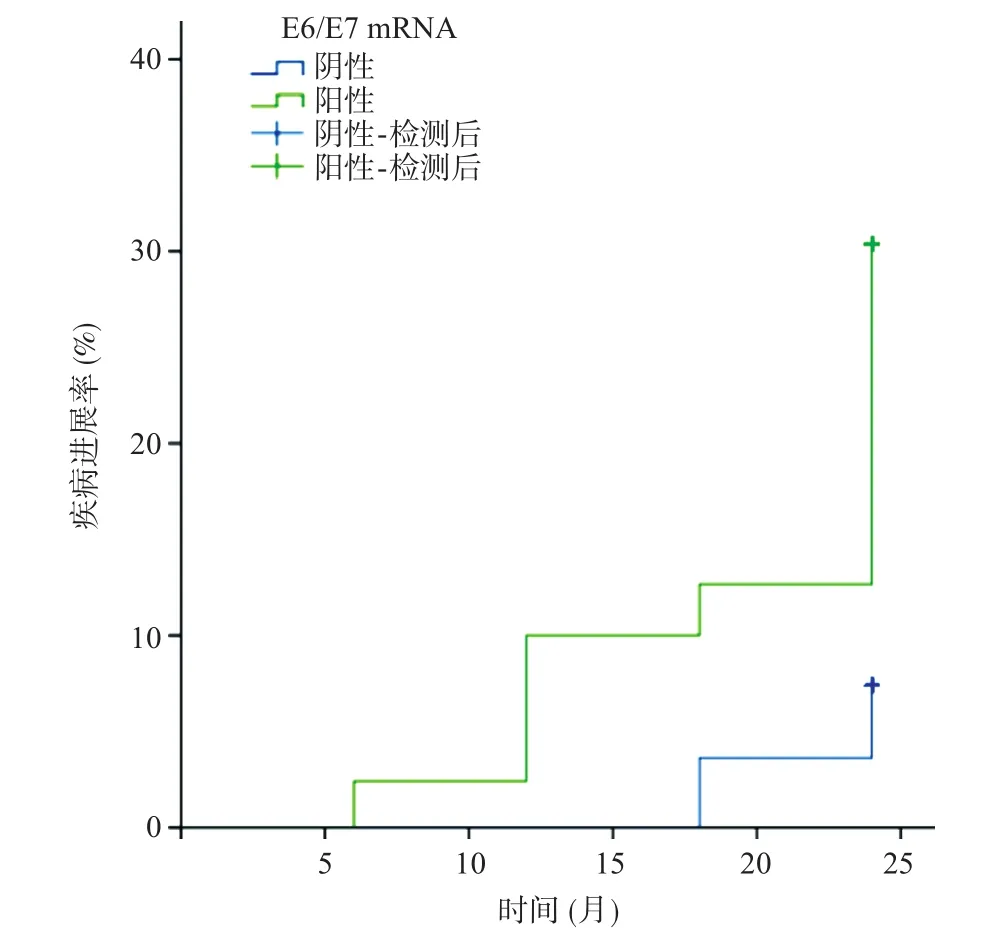
图3 绝经患者E6/E7 mRNA阳性组和阴性组随访24个月的疾病进展情况
3 讨论
高危型HPV DNA持续感染是绝大多数癌前病变和宫颈癌发生的主要原因。HPV相关的生物标志物E6/E7 mRNA是致癌基因E6/E7表达的直接产物,是导致宫颈病变开始和进展的必要条件,更能体现HPV致癌基因的活动程度并预测病情[6]。本研究经过2年的随访发现细胞学轻度异常(ASCUS或LSIL)的高危型HPV DNA阳性患者中,E6/E7 mRNA阳性者发生CINII+风险显著高于阴性者,HPV E6/E7 mRNA预测CINII+发生的特异性是42.4%,阳性预测值为22.4%,阴性预测值为93.2%。
绝经后由于鳞柱交界上移,TCT及阴道镜检查准确率下降[7],对这部分人群进行合理的癌前筛查,能有效降低宫颈癌的发病率。ASCIUTTO等[8]报道,在绝经人群中,E6/E7 mRNA预测CINII+的特异性达到60.2%,可作为分流ASCUS及LSIL的生物标志物。本研究也表明,在绝经人群中,E6/E7 mRNA阳性患者疾病的进展风险高于阴性组。在绝经人群E6/E7 mRNA阴性组随访18个月始出现1例CINII+,故对于细胞学轻度异常(ASCUS或LSIL)的高危HPV DNA阳性的绝经患者,若E6/E7 mRNA阴性,可延长随访间隔时间,避免频繁的阴道镜检查。

表2 E6/E7 mRNA阳性组和阴性组随访24个月CINII+的发生情况
在过去的50多年,大多数国家采用宫颈细胞学为全部适龄女性筛查方案,有效降低了宫颈癌的发病率[9]。一项荟萃分析表明宫颈ASCUS和LSIL的高危型HPV DNA的感染率分别达到了43%和76%,而大约91%的HPV阳性患者能够在半年至2年后转阴,71%的患者细胞学转至正常[10]。HPV DNA检查较低的特异性增加了不必要的阴道镜检查及医疗资源的浪费。而本研究中HPV E6/E7 mRNA预测CINII+的特异性是42.4%,和PERSSON等[11]研究HPV E6/E7 mRNA在预测CINII+的特异性为50%相似,而明显高于JOHANSSON等[12]的5.4%~12.7%。这可能与基线HPV E6/E7mRNA阳性率有关,JOHANSSON等的研究中基线HPV E6/E7 mRNA阳性率为92.1%,而本研究为61.4%。
随访中发现,E6/E7 mRNA阳性患者随访6个月后有3例CINII+病例发现,而这3例均为HPV16/18阳性患者,预示着细胞学轻度异常(ASCUS或LSIL)的高危HPV DNA阳性患者,当E6/E7 mRNA和HPV16/18同时阳性时,应缩短随访时间,加大阴道镜检查的频率,减少漏诊率。而针对E6/E7 mRNA阴性患者,随访6个月时并无CINII+病例发生,随访12个月出现1例,表明对于细胞学轻度异常(ASCUS或LSIL)的高危HPV DNA阳性患者,即使E6/E7 mRNA阴性也应随访,但可延长随访间隔时间,减少阴道镜检查次数,这与PERSSON等[11]观点基本一致。需要指出的是E6/E7 mRNA阴性的患者,随访24个月并无CINIII+及宫颈癌的发生,对CINIII+的阴性预测值达到100%,与JOHANSSON等[12]的结论是一致的。
随着随访时间的延长,E6/E7 mRNA阳性患者发生CINII+的累积风险是增加的,24个月随访结束时E6/E7 mRNA阳性患者发生CINII+的病例数明显多于前3次随访的病例数。
总之,对高危型HPV DNA阳性、TCT为ASCUS或LSIL的患者随访中,无论其是否绝经,HPV E6/E7 mRNA检测可作为分流此类患者的有效生物标志物。当E6/E7 mRNA阳性,尤其合并HPV16/18阳性时,应缩短随访间隔时间。随随访时间延长,若两者均持续阳性,应加大阴道镜检查的频率,以降低漏诊率。E6/E7 mRNA阴性患者也应随访,但可延长随访间隔时间,以减少阴道镜检查次数。但由于病例数及随访时间仍有限,更确切的结论尚待进一步的随访观察。
