MRI重建图像对老年人经额垂体手术入路安全区的影响
2018-11-19于镇滔孙嘉良齐天昊程凯亮韩莹莹李幼琼吉林大学中日联谊医院胃结直肠肛门外科吉林长春00
于镇滔 孙嘉良 齐天昊 程凯亮 韩莹莹 李幼琼 (吉林大学中日联谊医院胃结直肠肛门外科,吉林 长春 00)
垂体腺瘤是颅内最常见的肿瘤之一,对于垂体腺瘤侵袭周围结构时或巨大垂体腺瘤(直径>4 cm)及侵犯下丘脑或第三脑室时,经蝶窦入路手术均不适用〔1~3〕。传统的开颅手术具有视野宽阔、手术空间大、便于止血和术中处理垂体腺瘤对重要毗邻结构的侵袭等优点,其中经额入路仍作为临床手术的常用术式,具有不可取代的优势〔4,5〕。巨大垂体腺瘤常因体积过大压迫垂体毗邻结构使之移位影响术中操作,为手术操作带来不便,其治疗仍是神经外科的手术难点之一。随着我国正步入老龄化社会,老年垂体瘤的检出率也不断增加。因此,精确了解老年人群垂体毗邻结构的位置关系,掌握垂体手术的安全操作区域即术中通过的间隙,对在有限的视野内最大限度切除腺瘤,保护重要脑组织,减少手术并发症尤为重要。目前有关垂体手术的基础研究多局限于经蝶窦入路的解剖测量〔6~9〕,解剖结构定位也集中于视神经管和颈内动脉以防止术中损伤〔6,8〕,对经额垂体手术入路所通过间隙的大小和形态的研究未见相关报道。本研究通过重建正常成人头部磁共振成像(MRI)图像,对经额入路中依次通过的3个间隙的大小、形态、构成和所在平面等进行测量,使神经外科医生能对手术区域内涉及的重要结构之间的位置关系有所掌握,以最大限度避免神经和血管损伤,减少手术并发症。
1 资料与方法
1.1 一般资料 选择吉林大学中日联谊医院80例于2013年1月至2016年9月进行头部MRI扫描的样本。排除经影像学检查确认颅骨发育异常,颈内动脉畸形,垂体疾病,颅脑外伤,颅内存在占位性病变的样本。其中男 38例,女 42例,年龄 60~76岁,平均(68.52±5.30)岁。所有的影像资料采用3.0T磁共振扫描装置获得,并输入到美国GE公司adw4.3工作站重建图像。图像可在冠状面、水平面和矢状面3个正交的平面同时显示,采用MRI容积重建技术多平面重建头颅后,图像可调整至任何需要的平面上进行参数测量,见图1。
1.2 视神经间间隙的测量 视神经间间隙为视神经入颅后两侧视神经、视交叉前缘和两侧视神经管颅口间的蝶骨平面形成的间隙,调整图像至视神经间间隙所在平面,取视交叉前缘为点A,取视神经管颅口左右分别为点B、C,连接点A、B、C形成△ABC,由A作边BC的垂线,垂足为D。测量左右边长AB、AC和底边长BC,测量点A至BC的距离AD;测量△ABC的顶角∠BAC和左右底角∠ABC和∠ACB;并测量△ABC的面积S1;取视交叉后缘为点A',测量视交叉的前后径长度d,即线段AA'的长度;调整重建MRI图像至矢状面(图1),在正中矢状面内,测量△ABC所在平面与OML平面所成夹角α。
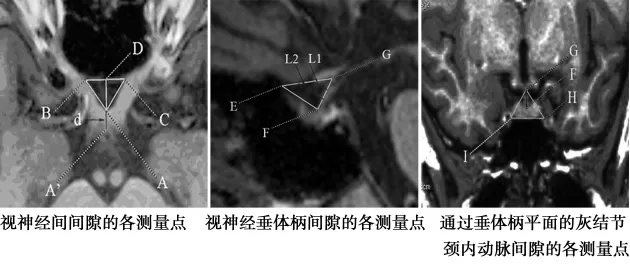
图1 在三维重建脑MRI图像上各间隙测量点的标记
1.3 视神经垂体柄间隙的测量 调整重建MRI图像至正中矢状面,取△ABC底边BC和该平面的交点为E,取垂体柄最下端前缘与垂体交界处为点F,取灰结节最下端为点G,连接E、F、G形成△EFG,测量边长EF、EG、FG的长度;测量∠FEG、∠EFG和∠EGF的大小;在线段EG取三等分点,以平行于底边EF方向与线段GF相交,形成线段长度由上至下分别记为L1和L2;测量△EFG的面积S2。
1.4 通过垂体柄平面的灰结节颈内动脉间隙的测量调整图像至垂体柄所在的冠状面,取左侧颈内动脉最内侧点为H,右侧为I。测量△GHI的边长GH、GI、HI,点G至线段HI高度H0,测量垂体柄长度GF与H0的比值R;测量内角∠GHI、∠GIH和∠HGI的大小;测量△GHI的面积 S3;测量△GHI所在平面与OML平面的夹角β。
1.5 统计学分析 采用SPSS18.0软件进行独立样本t检验。
2 结果
△ABC中,AB与 AC长度相等,为(11.60±3.75)mm;BC 为(12.88±6.65)mm。△EFG 中,EG为(11.49±9.64)mm;EF 为(10.48±6.70)mm;FG 为(9.94±6.75)mm。△GHI中,GH 与 GI长度相等,为(15.04±9.75)mm;HI为(18.85±8.82)mm。男女两组各指标测量值差异无统计学意义(P>0.05),见表1~3。
表1 男性与女性视神经间间隙边长、内角和面积参数比较()

表1 男性与女性视神经间间隙边长、内角和面积参数比较()
组别 n AB(mm) AC(mm) BC(mm) AD(mm) ∠BAC(°)男性 38 11.60±3.56 11.60±3.82 12.86±6.79 9.58±12.86 68.45±11.70女性 42 11.60±3.80 11.56±3.75 12.90±6.50 9.52±12.86 68.55±11.95组别 n ∠ABC(°) ∠ACB(°) S1(cm2) d(mm) α(°)男性 38 55.77±8.10 55.75±8.28 0.61±0.20 5.16±2.50 32.44±12.01女性 42 55.70±8.01 55.10±8.30 0.61±0.18 5.20±2.81 32.38±12.14
表2 男性与女性视神经垂体柄间隙的边长、内角和面积参数比较()

表2 男性与女性视神经垂体柄间隙的边长、内角和面积参数比较()
组别 n EG(mm) FG(mm) EF(mm) ∠GEF(°) ∠EGF(°) ∠EFG(°) L1(mm) L2(mm) S2(cm2)男性 38 11.48±9.56 8.88±6.80 10.46±6.69 41.58±11.80 55.46±8.71 84.77±8.09 3.72±3.28 7.44±3.11 0.44±0.20女性 42 11.50±9.70 9.06±6.71 10.50±6.70 41.52±11.86 55.54±8.94 84.70±8.22 3.10±3.30 7.38±3.14 0.44±0.19
表3 男性与女性垂体柄平面灰结节颈内动脉间隙边长、内角和面积参数比较()

表3 男性与女性垂体柄平面灰结节颈内动脉间隙边长、内角和面积参数比较()
组别 n GH(mm) GI(mm) HI(mm) ∠HGI(°) ∠GHI(°) ∠GIH(°) R S3(cm2) β(°)男性 38 15.04±9.88 15.03±9.60 18.86±8.75 78.55±11.80 50.75±8.16 50.74±8.10 0.58±0.36 1.08±1.20 80.42±12.01女性 42 15.04±9.90 15.05±9.65 18.84±8.90 78.45±11.83 50.83±8.09 51.10±8.21 0.58±0.36 1.08±1.18 80.36±12.14
3 讨论
垂体腺瘤最长径大于4 cm时被定义为巨大垂体腺瘤〔5,10〕,属于颅内良性肿瘤。但因其体积过大常压迫毗邻结构(视交叉、视束、海绵窦内结构和下丘脑等),可出现相应的并发症,如内分泌异常、视野缺失和头晕头痛等,严重影响生活质量〔11~13〕。目前经额垂体手术入路仍是治疗巨大垂体腺瘤的主要手段,垂体手术的关键和难点在于手术治疗的同时,不破坏垂体周围复杂的重要结构,以最大限度避免和减少手术并发症〔14~16〕。神经导航技术常被引用至垂体手术中,是目前减少垂体周围结构损伤的最好方法,但神经导航技术无法实时显示手术中如解除肿瘤占位效应、鞍隔下降等因素造成的微细解剖结构位置变化,精确性受到一定影响〔8〕。因此,对垂体手术入路的解剖学研究,对术中保护垂体及周围重要结构很有必要。
经额垂体手术入路主要经过视神经间间隙、视神经垂体柄间隙和通过垂体柄平面的灰结节颈内动脉间隙。手术通过的第1个间隙为视神经间间隙,构成该间隙的视神经是手术中需要保护的重要结构〔17〕。视神经间间隙由两侧视神经管颅口间的蝶骨平面、两侧视神经和视交叉前缘构成,手术视野内观察视神经间间隙为顶角向后上倾斜的等腰三角形,视神经间间隙的后倾角越接近90°,手术视野越开阔,经额入路切除垂体腺瘤的效果越理想。视神经间间隙内通过眼动脉,该动脉临近间隙的外侧角,操作时应注意避免损伤。在术中剥离视神经间间隙的顶角区域时,其前方有大脑前动脉及其A1段内侧豆纹动脉和前交通动脉通过,术中操作时应加以重视,避免损伤血管导致视交叉和基底核前部供血障碍出现偏盲等症状。
手术通过的第2个间隙为视神经垂体柄间隙,正中矢状面观察得到该间隙为顶角指向后上的边长不等的三角形,三角形前边相当于视交叉后缘至两侧视神经管颅口间的蝶骨平面的长度,也相当于视神经间间隙三角形底边上的高;底边相当于垂体柄最下端前缘至两侧视神经管颅口间的蝶骨平面的长度;三角形后边相当于垂体柄的长度。视神经垂体柄间隙为后角接近于直角的三角形。将间隙的前边三等分,由上至下测量得到三等分点平行于间隙底边方向至垂体柄的距离L1,L2,二者与视神经垂体柄间隙的底边提示从视神经间间隙至垂体柄上、中、下三个部分的安全距离,使术者在术中通过视神经间间隙时对其深面的垂体柄位置有所了解,对术中垂体柄的保护有重要意义。三角形顶角测量得到视交叉前后径的距离,为术者在术中暴露视交叉时提示视神经间间隙和视神经垂体柄间隙顶点之间的距离。垂体在内分泌系统中有重要枢纽作用,如损伤垂体柄会导致严重的手术并发症,如垂体功能低下,短期尿崩,脑血管痉挛等而危及生命〔11~13,18〕,因此,垂体手术中无论采取何种手术入路,保护垂体柄是手术成功的关键。在分离视神经垂体柄间隙的顶角区域时,应注意垂体柄的正中隆起,在分离后角区域时应注意鞍隔的存在,注意避免术中过度牵拉损伤垂体柄引起内分泌紊乱〔19〕;同时注意鞍隔之下的颈内动脉虹吸部和鞍隔之上的颈内动脉鞍上池段及其分支外侧豆纹动脉,避免损伤。
手术通过的第3个间隙为通过垂体柄平面的灰结节颈内动脉间隙,呈顶角向后上倾斜的等腰三角形,是经额垂体手术入路中最重要的间隙。间隙的左右两边相当于垂体柄所在平面内灰结节分别与左右侧颈内动脉最内侧点的连线长度;底边的长度相当于左右两侧颈内动脉最内侧点的距离,垂体左右径略小于底边长度。测量得到垂体柄所占该间隙底边高的上3/5。三角形间隙为锐角三角形。间隙平面与OM线平面夹角越接近90°,垂体柄平面灰结节颈内动脉间隙的手术操作空间越开阔。以上测量结果为神经外科医生提供了在垂体柄平面灰结节颈内动脉间隙操作时灰结节、垂体柄和颈内动脉的相对位置,在术中应注意保护。在该间隙内分离垂体外下界时,注意颈内动脉的细小分支即垂体下动脉。
综上,MRI重建技术较为系统地描述了3个间隙的位置、大小等形态学参数,同时探讨了间隙内和间隙周边毗邻区的重要结构如颈内动脉虹吸部、内外侧豆纹动脉和垂体柄等,为神经外科医生提供了较为明确的手术路径和手术间隙,提高了手术安全性,为避免术中损伤垂体毗邻重要结构提供形态学基础。此外,老年人身体承受能力相对差,在术前必须详细检查以评估是否有承受手术的能力,不可盲目选择手术。
