分娩镇痛结合自由体位在产程中的应用及效果分析
2018-11-19裴美娥谢小燕李丽芳谢玲谢丽花曾敏杨颖
裴美娥 谢小燕 李丽芳 谢玲 谢丽花 曾敏 杨颖
妊娠分娩是一个自然而复杂的生理过程, 而分娩疼痛会对产妇造成一定程度的刺激, 不仅会增加产妇躯体痛苦, 同时还会增加剖宫产率, 产生的神经分泌反应会导致胎儿窘迫,从而对产程安全造成影响。因此, 国际上非常强调分娩镇痛,减少疼痛对产妇和胎儿的影响[1]。而硬膜外麻醉的分娩镇痛技术在临床中的应用发展, 有效地为产妇减轻了分娩痛苦,更好地满足了产妇的心理需求。同时, 也降低了产科的剖宫产率, 提高了患者的满意度。但在对产妇应用硬膜外麻醉的分娩镇痛技术时, 对产房助产工作提出了更高的要求, 为此本院结合以往的临床助产经验, 自2017年1月开始, 对分娩镇痛产妇进行了结合自由体位的综合化护理措施, 并对护理效果及分娩的母婴结局进行了临床资料调查, 现报告如下。
1 资料与方法
1.1 一般资料 选取本院2015年3月~2018年3月收治的1410例分娩镇痛产妇作为研究对象, 所有产妇孕周在37~42周。两组产妇均按技术开展的时间随机分类, 助产人员、分娩条件一致。2015年3月~2016年12月行分娩镇痛术的704例产妇为对照组, 2017年1月~2018年3月行分娩镇痛术的706例产妇为观察组。观察组年龄23~37岁, 平均年龄(27.1±3.3)岁;对照组年龄24~38岁, 平均年龄(28.2±3.5)岁。所有产妇B超检查各项指标无异常, 两组产妇一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 1410例产妇均自愿行硬膜外麻醉下分娩镇痛,即应用自控止痛泵为产妇微量连续注入药物, 从而起到硬膜外镇痛效果。并使用10%的盐酸罗哌卡因注射液10 ml 1支, 50 μg舒芬太尼注射液1支。在产妇临产后, 宫口开1 cm时, 为产妇使用分娩镇痛术, 产妇在第三产程结束后,停止镇痛, 为产妇拔出硬膜外的导管。在产妇实施分娩镇痛的过程中, 对照组产妇采用常规护理, 即给予产妇合理的分娩指导教育, 在分娩镇痛过程中, 密切观察产妇的生命体征及产程变化情况, 持续胎心监护, 从而为产妇及胎儿安全提供保障。观察组产妇则应用了结合自由体位的综合护理, 主要包括以下几个方面的护理内容。①待产期间护理。在实施分娩镇痛前, 掌握孕妇的基本病史及凝血等相关化验指标,了解胎心监护情况。同时由于参与本次调查的产妇多为初产妇, 因此分娩前存在较为严重的紧张、焦虑情绪, 易使产妇宫缩异常。为此在护理过程中, 要求助产士对产妇进行有效的心理护理:为产妇行分娩镇痛相关知识宣教, 告知产妇硬膜外麻醉是一种安全有效的麻醉方式, 减痛效果显著, 对产妇和胎儿是非常安全的, 不会影响产程与产时的用力。通过这样的心理支持方式, 帮助产妇减轻紧张焦虑的情绪, 同时,增强对分娩镇痛的信心[2]。②产程中护理。第一产程:产妇行分娩镇痛术后1 h密切监测产妇的生命体征, 并持续胎心监护, 监测宫缩强弱, 胎心音的情况。如产妇生命体征平稳、胎监正常, 给予提供安静的环境, 鼓励产妇多休息, 以恢复及保持体力。产妇充分休息后, 评估产妇的状态稳定:下肢活动自如, 无脚麻等不适。协助产妇下床自由体位活动:可用助行器协助行走, 或使用分娩球配合各种产妇自觉舒适的体位活动。在此期间, 产妇可进食易消化的半流食或软食。助产士密切关注产妇宫缩、胎心音及产程进展情况及膀胱充盈程度, 保障产妇膀胱正常排空。第二产程, 产妇宫口开全后,助产士先判断产妇是否进入主动屏气用力期, 不应过早地指导产妇屏气用力。等待产妇进入自主屏气用力期时, 助产士对产妇进行合理有效的屏气用力指导, 进而加快胎头下降。③在产妇分娩镇痛结束后, 告知产妇生产顺利、胎儿安全,给予产妇精神鼓励。同时密切观察产妇子宫收缩情况、产后出血情况, 指导多饮水, 多进食高纤维素的易消化的食物。在产后2 h鼓励产妇排尿。
1.3 观察指标及判定标准 ①比较两组产妇NRS评分及产后并发症(产后出血、新生儿窒息)发生情况;②比较两组产妇产程时间(第一产程、第二产程、第三产程、总产程)。NRS评分, 即视觉观察模拟评分, 评分范围为0~10分, 1~3分为轻度疼痛, 4~6分为中度疼痛, 7~10为重度疼痛, 其中分数越高, 则表示产妇的疼痛情况越为严重。
1.4 统计学方法 采用SPSS25.0统计学软件对数据进行分析, 计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组产妇NRS评分及产后并发症发生情况比较 观察组NRS评分短于对照组, 观察组产后并发症低于对照组, 差异均有统计学意义(P<0.05)。见表1。
2.2 两组产妇产程时间比较 观察组产程时间(第一产程、第二产程、第三产程、总产程)均短于对照组, 差异均有统计学意义(P<0.05)。见表2。
表1 两组产妇NRS评分及产后并发症发生情况比较[ ±s, n(%)]
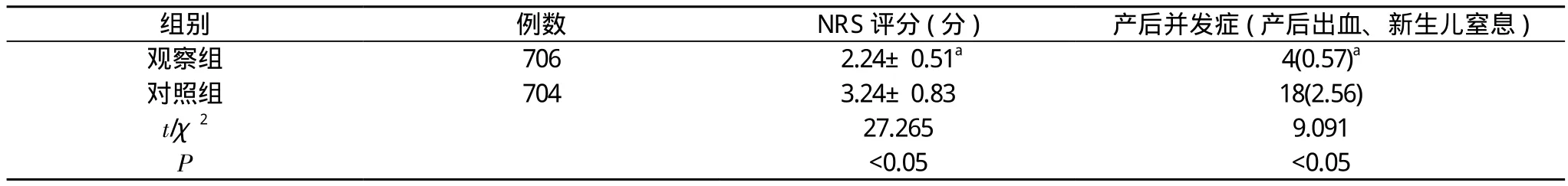
表1 两组产妇NRS评分及产后并发症发生情况比较[ ±s, n(%)]
注:与对照组比较, aP<0.05
观察组 706 2.24±0.51a 4(0.57)a对照组 704 3.24±0.83 18(2.56)t/χ2 27.265 9.091 P<0.05 <0.05
表2 两组产妇产程时间比较( ±s, min)

表2 两组产妇产程时间比较( ±s, min)
注:与对照组比较, aP<0.05
观察组 706 351.2±157.6a 35.1±11.9a 6.4±1.4a 415.5±128.4a对照组 704 468.6±166.4 45.1±15.8 6.9±1.5 519.5±183.2 t 13.602 13.426 6.471 12.346 P<0.05 <0.05 <0.05 <0.05
3 讨论
分娩是一个自然的生理过程, 但分娩镇痛会增加产妇机体痛苦, 这种疼痛主要来源于子宫肌肉阵法性收缩及胎儿经产道娩出, 从而刺激神经末梢产生电冲动, 并沿着产妇的腰椎、骶骨传导至骨髓, 从而形成“躯体痛”[3-5]。这种疼痛的特点就是剧烈尖锐, 并集中在产妇的阴道、腹部、直肠、会阴部位, 而在剧烈的疼痛刺激下, 会导致产妇内分泌系统紊乱、交感神经兴奋、心率过快、血压上升、呼吸频率急促、儿茶氨酚释放, 进而影响子宫收缩。延长产妇产程, 增加子宫流血、胎儿窘迫发生率, 对产妇分娩安全造成影响[6-8]。而随着近些年医学技术的发展, 分娩镇痛技术在产妇分娩中的应用, 有效地缓解了产妇分娩疼痛, 并对降低剖宫率具有重要意义。而在临床工作中分娩减痛的方式有很多, 包括药物性、麻醉镇痛及穴位刺激、导乐仪镇痛等。其中硬膜外麻醉分娩镇痛是一种比较理想的分娩减痛方式, 以往文献报道中并未出现不良案例。但在对产妇实施分娩镇痛时, 为保障分娩镇痛的效果及母婴安全, 对助产士助产技能要求较高[9,10]。本院结合以往的临床助产经验, 制定了一套综合性分娩镇痛护理措施, 并将其应用到临床产科之中, 为进一步验证其护理效果, 本院为此展开了一次临床资料调查。
本研究结果显示, 观察组产妇NRS评分低于对照组, 差异具有统计学意义(P<0.05)。提示结合自由体位的综合护理可进一步缓解产妇分娩疼痛;且观察组产妇并发症发生率低于对照组, 差异具有统计学意义(P<0.05)。说明对产妇进行结合自由体位的综合护理, 可以降低产后并发症发生率;观察组总产程时间短于对照组产妇, 差异具有统计学意义(P<0.05)。表示分娩镇痛中应用自由体位的综合护理, 有效缩短了产妇产程时间, 为母婴安全提供保障。
综上所述, 分娩镇痛技术在产科中的应用, 有效地帮助产妇缓解分娩疼痛, 但在产妇分娩镇痛过程中, 对医护人员的护理操作要求较高。本院采用结合自由体位的综合护理措施在产妇分娩镇痛中的应用, 可以更好地缓解产妇分娩疼痛,减少分娩后并发症、缩短产程时间, 降低了剖宫产率, 提高了产妇满意度, 具有一定的临床推广应用价值。
