无痛分娩产妇第二产程中应用自由体位的价值观察
2018-11-13薛莉莉
薛莉莉
(南通市第一人民医院,江苏 南通 226000)
分娩是女性正常的生理过程,分娩过程中会产生剧烈疼痛,随着近年来无痛分娩技术不断发展,无痛分娩逐渐被广泛应用[1-2]。无痛分娩时,产妇体位选择方式直接关系到产程进展与妊娠结局。产妇进入第二产程后,临床多予以固定体位分娩,即膀胱截石位,但维持此体位时,子宫会对下腔静脉造成压迫,致使回心血流减少,引发胎儿窘迫、胎心率异常等[3-4]。因此,近年来临床上多提倡于第二产程予以产妇自由体位指导,鼓励产妇依据舒适度采用不同体位,如仰卧、半卧、站立、低蹲等体位,以促进产妇自然分娩。此次研究对95例于2016年1月~2017年1月在本院接受分娩的产妇进行分组研究,分别予以固定体位、自由体位指导,旨在进一步探讨自由体位应用于无痛分娩第二产程的临床价值,现报道研究如下:
1 资料与方法
1.1 病例资料
本次研究共纳入对象95例,均为2016年1月~2017年1月在本院分娩的产妇,病例纳入均符合以下标准:(1)纳入孕周为37~41周的宫内单胎头位妊娠者;(2)纳入胎儿体重估计值为2500~4000g者;(3)纳入无剖宫产指征者;(4)纳入已配合对知情同意书进行签署者;(5)排除合并严重妊娠并发症者;(6)合并头盆不对称者;(7)排除产道畸形者;(8)排除合并其他严重疾病者。依据第二产程体位差异,将95例产妇分为两组:对照组46例,年龄:22~36岁,平均(29.13±3.46)岁;孕周:37~41周,平均(39.12±0.57)周。实验组49例,年龄:21~36岁,平均(29.12±3.43)岁;孕周:38~41周,平均(39.10±0.58)周。本院医学伦理会已批准此研究,且对比两组资料差异无统计学意义(P>0.05),可展开对比研究。
1.2 方法
对照组予以固定体位:进入第二产程后,产妇宫缩时会有大便感产生,此时,指导并协助产妇屈膝,双手经外侧膝盖环抱住大腿,尽量将大腿贴近腹部,屏气用力,可见胎头露出时,协助产妇转变体位为膀胱截石位。
实验组予以自由体位:进入第二产程后,护理人员指导产妇以自己的喜好、舒适度为依据,自主选择体位,主要体如下:(1)半卧位。抬高床头50~60°,产妇向下用力时,指导其双脚置于较床高20~30cm的蹲脚架上,双手经外侧对两侧膝盖进行环抱,大腿尽量向腹部贴近、外展,宫缩间歇放平双腿休息。(2)侧卧位。指导产妇于待产床上侧卧,开始宫缩时挺直脊背,弯曲下腿与上腿膝部,双手于上腿膝盖环抱,上腿尽量与腹部贴近、外展,宫缩间歇将双腿放平稍作休息。(3)坐位。抬高床头近90°,指导产妇靠于床头,宫缩时协助产妇经膝盖外侧对大腿环抱,尽量使大腿贴近腹部,宫缩间歇则放平双腿休息。(4)蹲位。宫缩时,协助产妇于产床上下蹲,通过重力向下用力,宫缩间歇则进行休息。(5)膝胸卧位。抬高床头2~30°,宫缩开始时,协助产妇将前臂、双膝着地,胸部紧贴于床面,抬高双臀较胸部高,依据前臂力量支撑起身体,使臀角在90°以上,宫缩间歇休息。上述体位每个坚持5~6次宫缩后更换,可见胎头露出,准备接产时,将产妇体位更换为膀胱截石位。
1.3 观察指标
(1)产程时间。记录两组第二产程及总产程的时间。(2)分娩方式。统计两组自然分娩、阴道助产、剖宫产例数。(3)不良分娩结局发生情况。主要包括产程异常、产后出血、胎儿窘迫、新生儿窒息等。
1.4 统计学分析
本研究涉及数据均输入Excel表格展开统计处理,并以SPSS20.0软件分析,±s表示计量资料,t检验,[n(%)] 表示计数资料,x2检验,结果显示P<0.05,表明差异有统计学意义。
2 结 果
2.1 对比两组产程
实验组第二产程、总产程时间均较对照组短,差异有统计学意义(P<0.05),见表1。
表1 两组第二产程、总产程时间对比(±s,min)
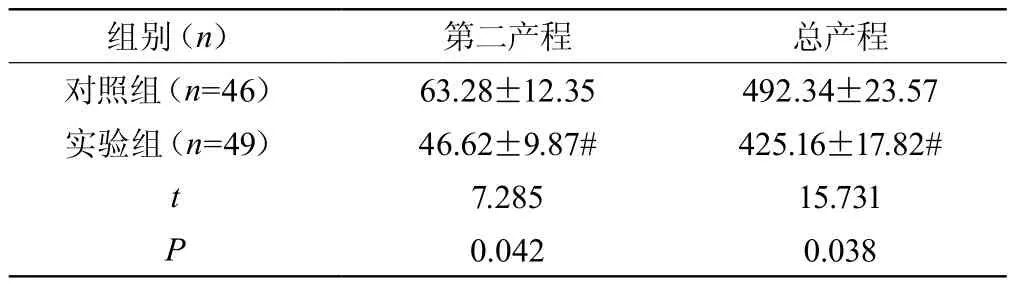
表1 两组第二产程、总产程时间对比(±s,min)
注:与对照组比较#P<0.05
组别(n) 第二产程 总产程对照组(n=46) 63.28±12.35 492.34±23.57实验组(n=49) 46.62±9.87# 425.16±17.82#t 7.285 15.731 P 0.042 0.038
2.2 对比两组分娩方式
实验组自然分娩率显著较对照组高,阴道助产率较对照组低,差异有统计学意义(P<0.05),两组剖宫产率对比则差异无统计学意义(P>0.05),见表2。
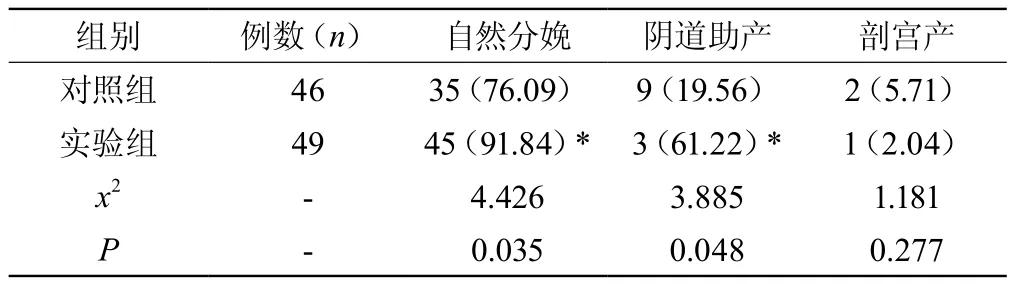
表2 两组分娩方式对比[n(%)]
2.3 对比两组不良分娩结局发生情况
实验组不良分娩结局发生率是4.08%,对照组是17.39%,组间对比实验组较低,差异有统计学意义(P<0.05),见表3。

表3 两组不良分娩结局发生情况对比[n(%)]
3 讨 论
对于女性而言,分娩属于正常生理过程,但顺利的阴道分娩受多方面因素的影响,如产道、胎儿情况、助产服务形式等[5]。此外,在分娩过程中,产妇会有剧烈疼痛产生,不仅会影响产妇情绪状态,而且还会影响产程的进展。因此,近年来临床上多予以产妇无痛分娩,即在产程进展的过程中,通过非药物或药物方法对产妇疼痛感进行缓解,以促进产程顺利进展[6]。但在无痛分娩过程中,需予以产妇相应的分娩体位指导,以往临床上多于第二产程予以产妇固定的膀胱截石位,此体位不仅难以确保回心血量,导致胎儿窘迫、胎心率异常发生的风险增大,而且难以确保宫颈顺利扩张,致使产程时间延长[7-8]。自由体位是近年来无痛分娩中常用的体位形式,可使产妇疼痛感有效缓解,并改善母胎循环,达到促进产程顺利进展,有助于改善分娩结局[9-10]。
整个产程中,第二产程是较为危险的阶段,平均时限约为60min,第二产程延长会导致不良分娩结局发生率增大[11-12]。不仅如此,第二产程延长后,产妇体力会被大量消耗,导致子宫收缩乏力,增加产后并发症的风险。本次研究发现,于第二产程中予以无痛分娩产妇自由体位指导有多方面优势,主要如下:(1)缩短第二产程与总产程;(2)促进自然分娩;(3)减少不良分娩结局。本次研究结果显示,实验组第二产程、总产程时间均较对照组短(P<0.05);实验组自然分娩率是91.84%,较对照组的76.09%高(P<0.05);实验组不良分娩结局发生率是4.08%,较对照组的17.39%高(P<0.05)。可见,于第二产程予以无痛分娩产妇自由体位指导可达到有效改善分娩质量的效果。
产妇进入第二产程后,于潜伏期予以自由体位指导可以从多种体位形式呈现出来,包括半卧位、侧卧位、坐位、蹲位、膝胸卧位等。其中,半卧位可使骨盆入口径线增大,使胎儿的供氧增多;侧卧位可减少胎儿对骶骨造成的重力压迫,胎儿下降时,盆骨可顺利向后方移动,可使胎儿枕后位旋转顺利实现;坐位可顺利将骨盆打开,并通过重力作用使胎头下降;蹲位可使骨盆入口增大,促进盆底肌放松,便于胎头下降[13-14]。通过协助产妇采取自由体位,在配合宫缩的基础上,使胎儿尽早顺利娩出,有助于缩短第二产程,进而使总产程缩短。对于异常胎位的产妇,头位难产发生率较高,导致手术助产、剖宫产风险增多。而通过自由体位指导后,可使枕横位、枕后位顺利转变为枕前位,促进自然分娩,减少阴道助产率、剖宫产率。不仅如此,在自由体位中,产妇在第二产程中无需过早用力,产妇体力消耗少,可降低继发性宫缩乏力发生率,进而使胎儿顺利娩出,并减少产程异常及产后出血发生率。此外,通过予以自由体位指导,可使腹主动脉、盆腔血管免受压迫,对子宫、胎盘、胎儿灌注量进行改善,保证胎儿血氧供应,进而减少胎儿窘迫、新生儿窒息发生率。
综上,临床上可积极于无痛分娩第二产程予以自由体位指导,以缩短产程,促进自然分娩,并有效改善分娩结局。本次研究所选样本量较小,需进一步增加样本量展开研究,以进一步探讨自由体位指导应用于无痛分娩产妇第二产程的临床价值。
