念珠菌所致深部皮肤软组织感染的回顾性分析
2018-11-01陈萍周亚彬李东明
陈萍 周亚彬 李东明
(1.北京大学第三医院皮肤科,北京100191; 2.青岛市妇女儿童医院,青岛 266034)
念珠菌属(Candidaspp.)是人体机会致病真菌中最常见的,包含300多个菌种。临床常见的致病念珠菌包括白念珠菌(C.albicans)、光滑念珠菌(C.glabrata)、热带念珠菌 (C.tropicalis)、近平滑念珠菌 (C.parapsilosis)、克柔念珠菌 (C.krusei)和季也蒙念珠菌 (C.guilliermondii)等10余种。
皮肤软组织感染(skin and soft tissue infections,SSTI),暨皮肤及皮肤结构感染(skin and skin structure infections,SSSI),系皮肤及其附属器官及皮下组织受病原微生物(包括细菌、真菌、病毒、寄生虫等)侵袭后所引起的感染性疾病。由真菌所致的SSSI被称为皮肤及皮肤结构真菌感染(skin and skin structure fungal infections,SSSFI)。念珠菌所致的浅表皮肤、黏膜,内脏及中枢念珠菌感染已有较多报道,而其所致深部皮肤软组织感染的报道较少,且临床表现多种多样,为进一步系统了解其临床特征及诊疗和预后,本研究系统回顾分析了自1984年至今的国内外念珠菌所致皮肤软组织感染的病例。
1 对象及方法
在中国期刊全文数据库(CNKI)、万方数据库中以“假丝酵母菌” “念珠菌病”和“皮下组织感染”为关键词进行检索,在pubmed中以“Candiasis”AND“Subcutaneous(Mesh terms)”为关键词进行检索,发表时间限定为1984年1月1日-2017年5月30日。共检索到中文文献4篇,英文文献59篇。排除重复报道病例、无病例及念珠菌所致表浅皮肤黏膜感染病例报道的文献,共获得病例报告类文献32篇,涉及35例患者。采用Excel建立数据库,并对数据进行分析。记录其报道年份、年龄、性别、地区、所致疾病、病程、临床表现、基础病/诱因、治疗方案、预后、致病菌种等。
2 结果
2.1 对纳入文献的概括性描述
共纳入病例报告类的文献32 篇,涉及35 例患者,详见表1。
2.2 念珠菌所致深部皮肤软组织感染的一般描述
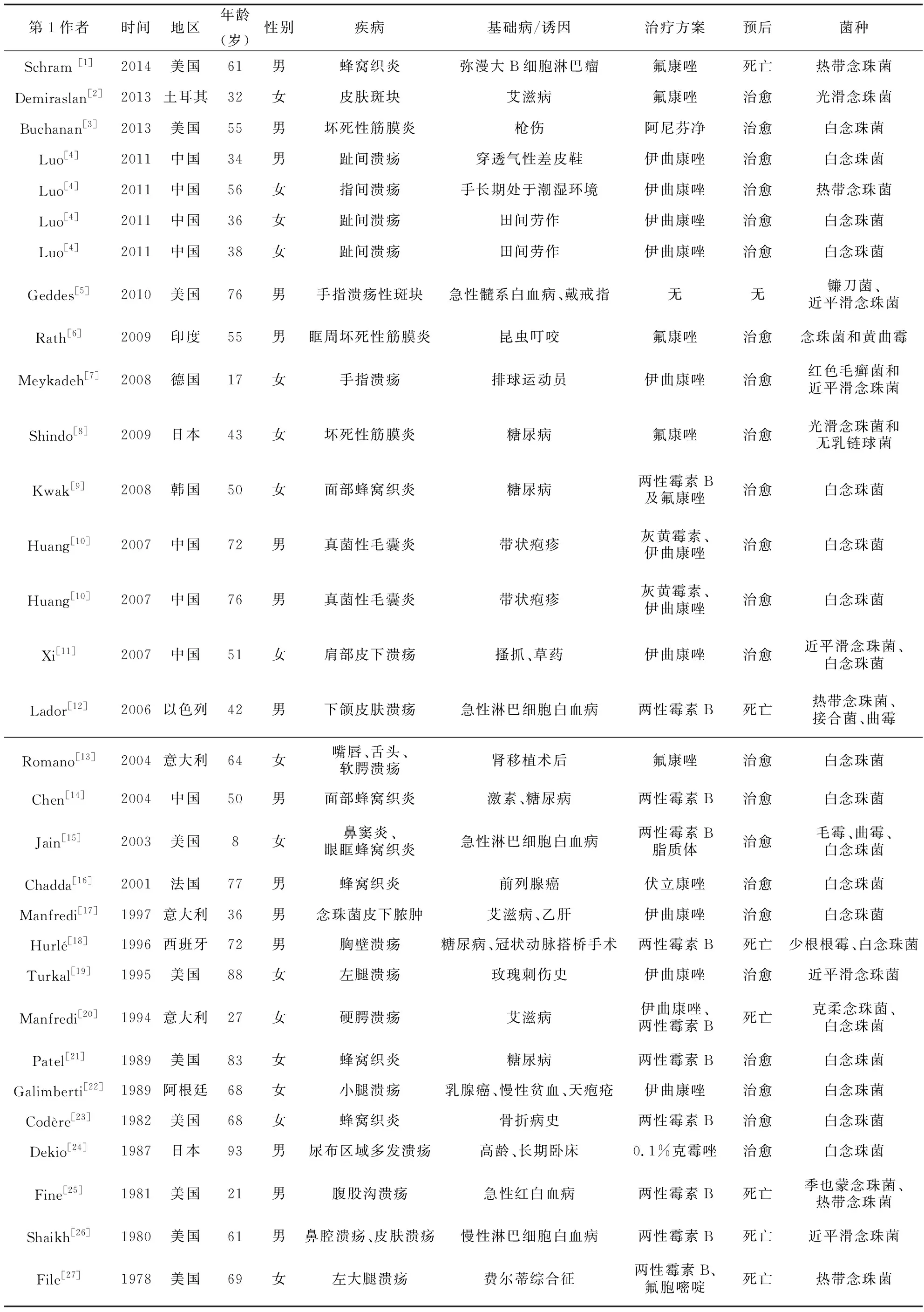
表1 纳入病例报告文献概括性描述

第1作者时间地区年龄(岁)性别疾病基础病/诱因治疗方案预后菌种卢伟[28]2008中国67女手臂溃疡骨折、敷草药伊曲康唑治愈光滑念珠菌、伞枝横梗霉黄静[29]2014中国57女面部溃疡外伤、口服激素伊曲康唑治愈热带念珠菌陈启红[30]2011中国50男毛囊炎长期接触化学物质伊曲康唑治愈白念珠菌韦无边[31]2011中国31男下肢溃疡枪伤史伊曲康唑、特比萘芬治愈白念珠菌
对已经获得的32篇文献,共计35例念珠菌所致皮肤软组织感染病例进行分析。年龄范围跨度大,从8岁到93岁(见图1),平均年龄53.82±20.72 岁。男性17例,女性18例,男女比例为0.94: 1。地区分布中,中国报道念珠菌所致深部皮肤软组织感染病例占比最高,达34.29%(12/35),其次是美国,占28.57%(10/35),其他国家分别为意大利3 例,日本2 例,印度、德国、土耳其、以色列、法国、西班牙、韩国、阿根廷各1例。
2.3 念珠菌所致深部皮肤软组织感染的疾病描述
我们将从念珠菌所致深部皮肤软组织感染病程、临床表现、基础病及诱因、实验室检查及辅助检查、治疗、转归及致病菌种等几个方面进行描述,详见表1。
病程 在35例患者中,病程最短为2d,最长3年。约34.29%(12/35)患者为急性发病,大部分患者呈慢性经过,跨度1个月~3年不等。

图1 念珠菌所致深部皮肤软组织感染病例年龄分布柱状图
Fig.1Age distribution of subcutaneous soft tissue infection caused by Candida
临床表现 念珠菌所致深部皮肤软组织感染临床表现多种多样。
在所收集的35例患者中,约一半以上57.14%(20/35)表现为皮肤溃疡。其中面部中线区域溃疡占14.29%(5/35)。3例表现为足趾间的深在性溃疡,1例表现为手指间的深在性溃疡。这4例溃疡最初均表现为瘙痒,而后出现疼痛性溃疡。念珠菌所致深部皮肤软组织感染的溃疡多为疼痛性,且大部分溃疡表面覆盖黑色或黑褐色痂皮。
35例患者中,7例表现为蜂窝织炎。念珠菌所致蜂窝织炎,病程多成亚急性至慢性,红肿热痛等临床表现同细菌所致蜂窝织炎相比较轻。3例表现为坏死性筋膜炎。3例表现为面部的毛囊炎,其中2例发生在带状疱疹后,表现为面部带状疱疹发病区域的红斑、丘疹、脓疱;1例表现为面部的红斑、丘疹、脓疱及囊肿。1例表现为皮下脓肿,1例表现为皮肤斑块。
基础病及诱发因素 在所收集的35例念珠菌所致深部皮肤软组织感染的患者均存在原发疾病或长期卧床、外伤、长期接触化学物质等诱发因素(见表1)。9例有局部外伤病史,其中1例为昆虫叮咬。6例为血液系统肿瘤化疗后。5例合并糖尿病,3例合并艾滋病,2例为实体肿瘤放化疗后。2例为面部患带状疱疹后发病。1例为肾移植术后,1例因费尔蒂综合征长期口服激素,1例患者高龄长期卧床,1例患者有长期接触化学物质病史,1例趾间溃疡患者长期穿透气性差的皮鞋,2例趾间溃疡患者长期穿靴子田间劳作,1例指间溃疡患者手部长期接触水。
实验室及辅助检查 影像学表现 在所收集的35例患者中,有9例患者行影像学检查。影像学检查一般无特异性表现。
病理学表现 收集的35例患者中,有20例患者进行了组织病理检查,12例在显微镜下见念珠菌的假菌丝和(或)孢子,其中4例在HE染色及PAS染色中均见假菌丝及孢子;4例在PAS下见假菌丝及孢子,在HE染色下未见真菌结构;3例GMS下见假菌丝和(或)孢子, HE染色未见真菌结构;1例在PAS和GMS下均见假菌丝及孢子。在12例组织病理中发现念珠菌结构的患者中,在HE染色中能观察到念珠菌结构的仅占33.33%(4/12),由此可见在HE染色下较难发现念珠菌的假菌丝及孢子,因此在怀疑念珠菌所致皮肤软组织感染的病例中,如条件允许,应尽可能行PAS或GMS等特殊染色,有助于临床诊断。20例患者中,4例患者合并其他真菌感染,PAS或GMS下可见其他真菌结构,未见念珠菌的假菌丝和(或)孢子。4例患者在组织病理中未见真菌结构,仅见到中性粒细胞、淋巴细胞、多核巨细胞及巨噬细胞等混合炎细胞浸润。
病原学检查 所纳入的35例念珠菌所致深部皮肤软组织感染病例中,10例分泌物或组织真菌镜检见假菌丝和(或 )孢子,全部病例分泌物或组织真菌培养阳性。1例鉴定到念珠菌属,34例鉴定到种,共发现6种致病病原体,分别是白念珠菌、热带念珠菌、近平滑念珠菌、光滑念珠菌、季也蒙念珠菌和克柔念珠菌。其中有3例是2种念珠菌合并感染,1例近平滑念珠菌合并白念珠菌, 1例克柔念珠菌合并白念珠菌,1例季也蒙念珠菌合并热带念珠菌。其余31例患者中,19例为白念珠菌(61.29%,19/31),5例为热带念珠菌(16.13%,5/31),4例近平滑念珠菌(12.90%,4/31),3例光滑念珠菌(9.68%,3/31)。也有若干例念珠菌合并丝状真菌的感染,详见表1。
治疗及预后 35例念珠菌所致深部皮肤软组织感染患者中,有1例文献中未报道所应用的抗菌药物,其余34例患者中,共有16例系统性应用抗真菌药物伊曲康唑,其中2例合用灰黄霉素,1例因合并红色毛癣菌感染合用特比萘芬,应用伊曲康唑治疗的患者全部治愈。11例系统应用了两性霉素B或两性霉素B脂质体,其中1例患者合用氟康唑,1例患者合用伊曲康唑,1例患者合用5-氟胞嘧啶治疗,应用两性霉素B或两性霉素B脂质体治疗的患者中6例死亡。5例系统性使用氟康唑治疗,1例死亡。1例系统性使用伏立康唑治疗,治愈。1例系统性使用阿尼芬净,治愈。1例外用0.1%克霉唑软膏,治愈。其中所有皮肤溃疡的患者均联合外科清创、换药,皮下脓肿的患者联合切开引流或抽吸脓液治疗。基础病较轻或病损较局限患者预后较好,基础病(如血液系统肿瘤、艾滋病)较重患者预后不良。
20例溃疡患者中的6例患者,3例毛囊炎患者中的1例患者,3例坏死性筋膜炎患者中的1例患者,7例蜂窝织炎的患者均曾被误诊为细菌感染应用大量抗生素或激素治疗,导致诊断延迟,病程延长,甚至延误病情,导致患者死亡。
3 讨论
本文概述的念珠菌所致深部皮肤软组织感染,这里所提到的深部皮肤软组织是指除表皮、黏膜、甲等浅表部位外的较深部位的皮肤感染。引起皮肤软组织感染的念珠菌常见的有白念珠菌、热带念珠菌、光滑念珠菌、近平滑念珠菌、克柔念珠菌、季也蒙念珠菌等,可以是单独一种念珠菌致病,也可2种念珠菌合并感染,文献报道中白念珠菌所占比率最高。
念珠菌是一种条件致病菌,多感染免疫功能受损人群,如血液系统疾病、实体器官肿瘤、骨髓移植、器官移植、全身应用糖皮质激素、HIV 感染、糖尿病和局部外伤的患者[32]。本文的35例病例中,2例为面部患带状疱疹后继发真菌性毛囊炎发病,较为少见,应引起临床医生注意。既往已有许多带状疱疹发病后在带状疱疹发病区域出现继发性皮肤损伤的报道,其中最常见的报道为恶性肿瘤和肉芽肿反应,如基底细胞癌、鳞状细胞癌、乳腺癌、肿瘤转移、血管肉瘤、卡波西肉瘤,白血病、皮肤淋巴瘤、肉芽肿性血管炎和结节病等,较少见的报道有扁平苔藓、硬化性萎缩性苔癣、痤疮等[33-40]。带状疱疹后除了防范细菌感染,也要提高对真菌感染的警惕。4例指趾间溃疡患者均为患病区域长期处于潮湿坏境中(1例趾间溃疡患者长期穿透气性差的皮鞋,2例趾间溃疡患者长期穿靴子田间劳作,1例指间溃疡患者手部长期接触水),这导致皮肤吸收过多水分,进而出现浸渍、糜烂并逐渐发展为溃疡。 这提醒我们临床医生应向患者做好卫生宣教工作,教育患者穿透气性能好的衣物,并注意保持个人清洁卫生,防止皮肤感染。
念珠菌所致深部皮肤软组织感染,临床表现多种多样,最为多见的表现是皮肤溃疡。在所收集的35例患者中,有20例患者(57.14%)表现为皮肤溃疡。其中面部中线区域溃疡占14.29%(5/35),导致面部毁损。念珠菌所致深部皮肤软组织感染可模拟多种疾病表现,如毛囊炎、蜂窝织炎、坏死性筋膜炎等,因其影像学检查及实验室常规化验并无特异性表现,且国内外深部皮肤软组织念珠菌感染报道较少,临床医生对这些疾病认识不足,临床上极易造成误诊。文献中报道的20例溃疡患者有中6例,3例坏死性筋膜炎中有1例,3例毛囊炎中有1例,7例蜂窝织炎患者全部曾被误诊为细菌感染,应用大量抗生素治疗无效,导致诊断延迟,病程延长,甚至导致患者死亡。因念珠菌所致深部皮肤软组织感染临床表现多种多样,缺乏特异性表现,诊断主要依靠组织病理及真菌学检验,组织病理是诊断的金标准,一般HE染色下不易发现念珠菌孢子及假菌丝,而在PAS、GMS、PASM等特殊染色下多可发现椭圆形的真菌孢子和(或)假菌丝。此种方法耗时较短,有助于早期诊断,及时治疗。但组织病理阳性率并不高,文献中有20例患者进行了组织病理检查,只有12例在显微镜下见念珠菌的假菌丝和(或)孢子,因此需要临床医生仔细阅片避免漏诊。真菌学检验包括真菌镜检、真菌培养及培养后鉴定,组织培养阳性对诊断念珠菌感染意义非常重大,一般选用感染部位的体液或组织进行真菌培养。临床上对于抗生素治疗无效的疑似皮肤感染的患者,不要忽略真菌感染的可能,应行组织病理及真菌学检查,同时行PAS、GMS、PASM等特殊染色,减少误诊率,缩短病程。
在治疗方面,对于病情较轻的的患者可单独系统性应用1种抗真菌药物,对于病情较重或存在耐药情况的患者可联合应用2种或2种以上抗真菌药物。对于病情较轻且皮损较局限的患者可外用抗真菌药物,文献中有报道局限性皮损仅依靠外用药物治愈的病例[24]。念珠菌所致深部皮肤软组织感染多数需要联合外科换药、清创引流、手术等治疗方案。
念珠菌所致深部皮肤软组织感染在临床上较为少见,文献报道的病例多使用伊曲康唑进行抗真菌治疗,应用伊曲康唑治疗的患者全部治愈。其次是应用两性霉素B或两性霉素B脂质体进行治疗,另外还有氟康唑、伏立康唑、阿尼芬净、米卡芬净、灰黄霉素、5-氟胞嘧啶、克霉唑软膏等抗真菌药物治疗的报道,部分病情较重或菌株耐药患者使用两种或两种以上抗真菌药物联合治疗。有严重基础病如血液系统肿瘤、艾滋病等的患者皮肤软组织感染念珠菌后预后均不佳,文献中6例基础病为血液系统肿瘤患者,1例未提及治疗及预后,1例应用两性霉素B脂质体后治愈,其余4例均死亡。无严重基础疾病或病损较局限患者多能治愈,但大部分遗留瘢痕及皮肤萎缩等后遗症,尤其是面部中线区域溃疡患者,多导致面部毁损。对于分离出的致病念珠菌可先进行体外药物敏感试验,根据药敏结果选用抗真菌药物,并且给予规范、足疗程治疗,避免引起致病菌耐药,影响治疗效果。药敏结果出来之前,可先经验性用药,做到早期诊断,及时治疗,以免延误病情。
念珠菌所致深部皮肤软组织感染多发于免疫功能受损或有诱发因素的患者,致病菌大部分为白念珠菌。大部分患者呈慢性病程。临床主要表现为皮肤溃疡,面部中线区域的溃疡占14.29%,易导致面部毁损,应引起临床重视。诊断主要依靠组织病理及真菌培养。治疗上多选用唑类药物,对于复杂、重症及患有严重基础病的患者可联合应用抗真菌药物,同时不能忽略换药、清创引流及手术等治疗的重要性。早期诊断、及时有效的治疗有利于疾病及早治愈,减少后遗症的发生。
