内镜下支架置入与胃空肠吻合术治疗恶性幽门梗阻的对照研究
2018-11-01张诚周超
张诚 周超
上海交通大学医学院附属仁济医院胃肠外科,上海 200127
恶性幽门梗阻是由进展期肿瘤引发的幽门梗阻,多由胃癌、十二指肠乳头癌、壶腹周围癌等上消化道肿瘤所致[1]。数据表明,超过75%的恶性幽门梗阻患者确诊时已罹患不可切除的恶性肿瘤,故临床治疗恶性幽门梗阻的原则主要在于缓解症状、恢复进食、改善生活质量[2]。既往临床常选用手术转流、姑息切除治疗恶性幽门梗阻,但存在创伤大、恢复时间长等弊端[3]。20世纪90年代初,有学者将自膨式金属支架应用于幽门梗阻的治疗,该方法在减小创伤、缩短术后恢复时间等方面具有优势[4]。本研究就内镜下支架置入与手术治疗恶性幽门梗阻的效果与安全性进行了对比。
1 对象与方法
1.1 研究对象
2014年8月—2017年8月收治的经内镜检查明确恶性幽门梗阻诊断[5]患者103例。排除同时合并其他消化道梗阻者以及入院前已有支架或手术治疗史者。接受内镜下支架置入的42例患者纳入支架组,手术组61例患者接受姑息性胃空肠吻合术,手术类型根据肿瘤部位、肿瘤类型及患者整体情况调整,胃空肠吻合旷置病变段[6]。
1.2 内镜下支架置入
患者取左侧卧位,置入内镜,观察病变部位,若管腔径满足内镜通过调条件,则将胃镜或超细胃镜送过幽门,观察病变详细情况及长度,并给予初步扩张;若管腔径不满足内镜通过条件,则经活检孔插入引导钢丝至幽门以下,退镜后沿导丝置入球囊或水囊,并给予逐级扩张[7]。再次进镜,准确测量病变长度并选择合适型号的支架(确保支架长度超出梗阻段上下缘各2.5 cm以上),沿导丝置入支架置放器,进镜,于胃镜直视下将支架置于合适部位。退出支架置放器及导丝,观察支架开放情况,明确未见出血、穿孔等即时并发症后,以生理盐水冲洗,通畅后吸尽残余气体,退镜。
1.3 判断标准
技术成功:胃空肠吻合顺利完成(手术组);幽门支架顺利置入,支架扩张良好(支架组)[8];临床成功:进食状态改善,胃出口梗阻评分系统(GOOSS)评分提升至2~3分。GOOSS评分标准[9],0分:完全不能进食;1分:只能进流食;2分:可进软食;3分:可进食低渣或近乎正常饮食。根据术后1个月GOOSS评分评价两组患者治疗效果[10],显效:GOOSS评分提高≥2分;有效:GOOSS评分提高1分;无效:GOOSS评分未提高或较术前下降;总有效率=显效率+有效率。
1.4 恢复情况分析
对比两组患者开放进食时间,以及术前、开放进食1 d、开放进食3 d、开放进食5 d、开放进食10 d时GOOSS评分变化。此外,整理两组患者住院时间、并发症发生情况行组间比较。
1.5 统计学分析
对本临床研究的所有数据采用SPSS 18.0进行分析,计数资料以(n/%)表示,并采用χ2检验,计量资料以()表示,并采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 技术成功率及临床成功率
支架组技术成功率、临床成功率分别为100.00%(42/42)、95.24%(40/42),与手术组的100.00%(61/61)、91.80%(56/61)比较,差异无统计学意义(P>0.05);术后1个月,支架组、手术组总有效率分别为90.48%、83.61%,组间比较差异无统计学意义(P>0.05)。
2.2 开放进食时间及GOOSS评分变化
支架组术后开放进食时间为(0.58±0.11)d,低于手术组的(6.13±0.75)d,差异有统计学意义(P<0.05);两组患者开放进食1 d时GOOSS评分均较术前升高,支架组开放进食1 d、3 d、5 d时GOOSS评分高于手术组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者围术期GOOSS评分变化比较(分,)
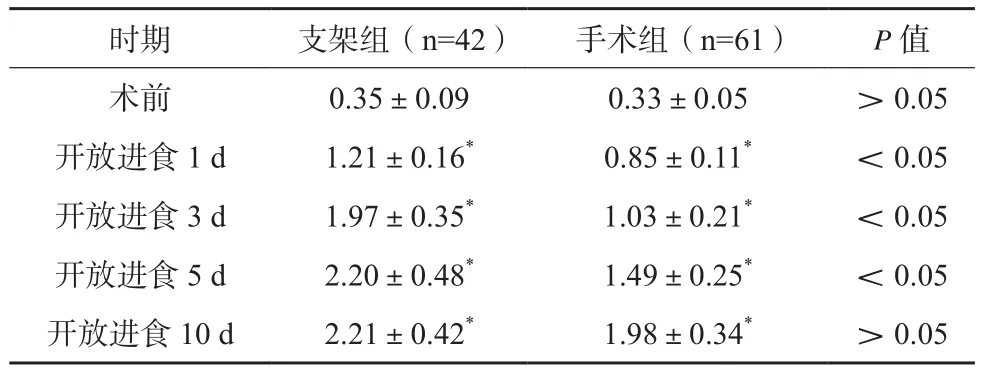
表1 两组患者围术期GOOSS评分变化比较(分,)
时期 支架组(n=42) 手术组(n=61) P值术前 0.35±0.09 0.33±0.05 >0.05开放进食1 d 1.21±0.16* 0.85±0.11* <0.05开放进食3 d 1.97±0.35* 1.03±0.21* <0.05开放进食5 d 2.20±0.48* 1.49±0.25* <0.05开放进食10 d 2.21±0.42* 1.98±0.34* >0.05
2.3 住院时间及并发症
支架组住院时间(11.35±2.08)d低于手术组的(23.29±6.81)d,差异有统计学意义(P<0.05)。
支架组术后一周发生1例(2.38%)消化道穿孔;手术组术后一周内14例(22.95%)出现并发症(低热4例、切口渗液3例、胆道感染3例、吻合口瘘2例、腹腔积液1例、高血压危象1例)。支架组手术一周后10例(23.81%)出现并发症(支架堵塞6例、支架移位2例、幽门管溃疡1例);手术组一周后4例(6.56%)出现并发症(肺部感染2例、切口裂开2例)。支架组一周内并发症发生率低于手术组,一周后并发症发生率高于后者,差异有统计学意义(P< 0.05)。
3 讨论
晚期消化道肿瘤所致恶性幽门梗阻的手术治疗多是姑息性治疗,主要目的是改善患者进食能力[11]。随着微创外科的发展,消化内镜的作用已由过往的单纯诊断进展至诊断与治疗结合的新阶段,内镜下金属支架置入也已成为食管梗阻的有效治疗方法[12]。
本研究42例内镜下支架置入患者成功率达到100%,95.24%的患者术后进食状态明显改善,且其技术成功率、临床成功率与手术组无明显差异,说明内镜下支架置入与手术治疗均可有效解除梗阻、恢复消化道通畅,对于改善患者进食、减轻临床症状亦有着积极意义[13]。需要注意的是,虽然两组患者术后即刻均多数达到临床成功标准,但其开放进食1 d时GOOSS评分仅在1分左右,考虑与进食后腹痛、恶心呕吐等症状重新出现有关[14-15]。在GOOSS评分的对比中,可以发现,虽然两组患者术前、开放进食10 d时GOOSS评分组间比较差异无统计学意义,但支架组开放进食1 d、3 d、5 d时GOOSS评分均高于手术组,这主要得益于内镜下支架置入的微创优势,而外科手术作为一项侵入性治疗,机体需更长的恢复时间以适应新的结构,也相应地造成进食功能恢复缓慢[16]。
内镜下支架置入的一周内并发症发生率仅为2.38%,但一周后并发症发生率高达23.81%,显著高于手术组的6.56%,考虑与支架自身移位风险较高有关,同时,肿瘤易沿支架生长,也是造成支架再梗阻率居高不下的主要原因[17]。手术治疗后,患者主要并发症包括重症感染、吻合口瘘,常需承受巨大痛苦,甚至需行二次手术,但内镜下支架置入再干预过程简便、患者痛苦小,说明内镜下支架置入治疗恶性幽门梗阻的安全性亦值得肯定,但支架移位与梗阻的防治仍需要得到重点关注。除此之外,支架规格和形状的选择也是提高治疗效果的重要前提,有学者指出,双喇叭口形交叉网格支架两端钝圆,不会对胃窦、十二指肠黏膜造成损伤,且能够有效防止支架置入后移位的发生[18],值得参考。而在支架长度选择方面,建议确保支架覆盖狭窄段上下缘2.5 cm即可,以避免支架过长、近端突出于胃窦腔引发的胃内容物排空受阻。
综上所述,内镜下支架置入与手术治疗恶性幽门梗阻的效果相当,前者在缩短术后恢复时间方面具有更为积极的作用,但其晚期并发症发生率较高且以支架堵塞、移位为主,仍存在一定优化空间。
