链格孢菌致角膜溃疡2例
2018-10-31孙珊珊高明宏陈颖欣
孙珊珊,高明宏,陈颖欣
(1.大连医科大学 研究生院,辽宁 大连 116044;2.原沈阳军区总医院 眼科,辽宁 沈阳 110016)
1 临床资料
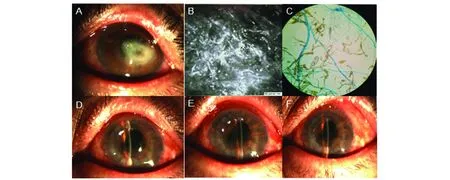
病例1:患者,男,49岁,因泥沙崩入右眼后出现眼红、眼痛、异物感、畏光流泪和视力下降40 d,进行性加重1周,于2017年9月2日就诊于原沈阳军区总医院眼科门诊,门诊以“右眼角膜溃疡”为诊断收入院。自述发病初期,曾就诊于当地医院,取右眼角膜溃疡组织行微生物检查(具体结果不详)后,给予左氧氟沙星滴眼液和氟康唑滴眼液行抗细菌和真菌治疗1月余,但未见好转。追溯病史得知,发病时正于田间劳作。全身体格检查均未见异常,无高血压、糖尿病等全身疾病,也无食物、药物过敏史。入院眼科查体:视力 右眼50 cm/指数,左眼 1.0。右眼眼睑轻度水肿,混合性充血(+++),瞳孔区角膜略偏鼻下方可见一大小约3 mm×3 mm的灰白色浸润灶,深至基质层,呈苔垢状、圆形,病灶略高起,表面可见分泌物附着,溃疡周围呈浅沟状改变,边界不清,可见卫星灶,周边可见少量新生血管长入,其他部分角膜光滑透明,角膜知觉(-),前房常深,周边可见虹膜纹理清,余窥不入。眼前节情况见图1A。右眼角膜共焦显微镜检查可见少量真菌菌丝,见图1B。初步诊断:右眼真菌性角膜溃疡。入院后取右眼角膜溃疡组织行细菌、真菌涂片和培养,给予氟康唑滴眼液(点右眼6次/d)、注射用伏立康唑(进口,400 mg,2次/d,静脉输液)行局部和全身抗真菌治疗,第2日调整注射用伏立康唑用药剂量(200 mg,2次/d,静脉输液)。为防止角膜溃疡病灶加深致穿孔,于2017年9月5日局麻下行右眼深板层角膜移植术(角膜材料为脱细胞猪角膜基质,艾欣瞳),植片大小为5.25 mm,厚度为300 μm,术中伏立康唑注射液给予前房冲洗和层间注射。术后次日开放点眼(那他霉素滴眼液,点右眼,6次/d),联合全身抗真菌治疗。注意全身抗真菌治疗期间定期监测肝肾功能和口服保肝药物,且疗程满1周后改伏立康唑胶囊口服(200 mg,2次/d)。2017年9月6日右眼角膜溃疡病灶真菌培养结果为链格孢菌生长(图1C),进一步明确了诊断,治疗方案同前。经抗真菌治疗后好转,于2017年9月13日出院。术后15天于我科门诊复查:右眼视力0.1(未矫正),右眼角膜植片混浊,且颞侧3:00-5:00可见新生血管层间植入,疑似角膜植片发生排斥,给予环孢素滴眼液抗排斥治疗(点右眼,6次/d),余治疗同出院时,眼前节情况见图1D。术后1个月我科门诊复查:右眼视力0.02(未矫正),角膜植片混浊较前加重,植片中央大量新生血管层间植入,周边可见少量新生血管,诊断为右眼角膜移植术后排斥反应,调整用药方案:他克莫司滴眼液(点右眼,2次/d)、醋酸泼尼松龙滴眼液(点右眼,1次/h),余同前,眼前节情况见图1E。术后3个月我科门诊复查:右眼视力0.4(暗室下),角膜植片混浊较前减轻,新生血管部分褪去,调整醋酸泼尼松龙滴眼液剂量为3次/d,眼前节情况见图1F。术后1、3个月,行角膜共焦显微镜检查,均未见复发。术后15天、1个月和3个月眼前节情况见图1D、1E、1F。

A:术前右眼眼前节,可见大小约3 mm×3 mm圆形角膜灰白色浸润灶,边界不清,深至基质层,呈苔垢状,表面可见分泌物附着,溃疡周围呈浅沟状改变,周边角膜可见卫星灶和少量新生血管长入;B:右眼角膜共焦显微镜:可见少量可疑真菌菌丝;C:右眼角膜溃疡病灶刮片真菌培养提示链格孢菌生长(光学显微镜下,棉兰染色×40);D:术后15天眼前节情况;E:术后1个月眼前节图片;F:术后3个月眼前节图片图1 病例1相关图片Fig 1 Pictures of case 1
病例2:患者,男,55岁,因左眼被树枝刮伤后眼红、眼痛、视力下降10 d,于2017年12月02日就诊于原沈阳军区总医院眼科门诊,门诊以“左眼角膜溃疡(穿孔)”为诊断收入院治疗。自述发病期间,曾于当地医院就诊,给予抗感染治疗(具体用药不详),但未见好转。全身体格检查见右手食指第一关节缺如,其他部分检查均未见异常。入院专科查体:视力 右眼 0.4(矫正1.0),左眼 眼前/手动。左眼眼睑轻度水肿,混合性充血(++),角膜中央可见一大小约5 mm×3 mm的溃疡灶,表面覆以大量灰白色分泌物,呈苔垢样,4:00方向可见虹膜膨出堵塞角膜穿孔处,溃疡灶周边角膜轻度水肿,可见伪足,其他部分角膜光滑透明,前房浅,KP(+),Tyn(-),虹膜纹理清,表面可见新生血管,瞳孔不圆,直径约4 mm×5 mm,对光反射(-),余窥不入,眼前节情况见图2A。眼压(指测):T-1。左眼角膜共焦显微镜检查:可见真菌菌丝,见图2B。诊断:左眼真菌性角膜溃疡(穿孔)。入院后取病灶处角膜溃疡组织行细菌、真菌涂片和培养;同时给予局部和全身抗真菌治疗:那他霉素滴眼液(点左眼,6次/d)、注射用伏立康唑(300 mg,2次/d,静脉输液)。因患者左眼角膜已穿孔,向患者及家属详细交代目前可选治疗方案后,于2017年12月5日局麻下左眼穿透性角膜移植术(捐献角膜),植片直径为7.75 mm。2017年12月6日左眼角膜溃疡组织真菌培养结果为链格孢菌生长见图2C,进一步明确了真菌性角膜溃疡的诊断。经抗真菌治疗后好转,于2017年12月11日出院。术后15天复查:右眼视力为0.1(未矫正),角膜植片透明,植片与植床对合良好,眼前节情况见图2D。术后1个月和3个月眼前节情况见图2E、2F,复查角膜共焦显微镜均未见真菌菌丝。
2 讨 论
真菌性角膜溃疡是由致病真菌感染所引起的一种感染性角膜病,是致盲性角膜病之一。若治疗不及时,可因角膜穿孔、感染性眼内炎等致眼球摘除,严重影响患者的生活质量。近年来随着广谱抗生素、糖皮质激素、免疫抑制剂和角膜接触镜的广泛应用等诸多因素,使得真菌性角膜溃疡的发生率呈逐年上升的趋势[1]。在发展中国家,镰刀菌和曲霉菌是真菌性角膜炎的主要致病菌[2],链格孢菌感染致真菌性角膜炎相对少见,但近年来也呈现出上升的趋势[3-5]。研究发现,植物性外伤是链格孢菌感染致真菌性角膜溃疡的主要诱因,其病灶主要表现为伪足、前房积脓和卫星灶[3]。
链格孢菌是属暗色真菌家族的一种丝状真菌,是一类广泛存在于土壤、植物、食物和室内空气环境中的一群深色色素霉菌[6]。该菌寄生性不强,但适应性强,相对较低或较高的温度只能减缓而不会抑制其生长繁殖,昼夜变温更有利于孢子形成,链格孢菌生长繁殖快,对营养要求低,产孢能力强,这是导致其致病力强的主要原因[7]。这种真菌可引起条件性人类感染,如皮肤和皮下感染(74.3%)、眼真菌病(9.5%)、侵袭性和非侵袭性鼻窦炎(8.1%)和甲癣(8.1%)。其中由链格孢菌感染引起的眼真菌病主要是角膜炎,多见于有免疫缺陷的眼表、眼部手术史和眼外伤的患者[6]。链格孢菌感染致真菌性角膜炎于1975年被首次发现,是一种不常见的角膜感染致病菌,约占角膜炎的3.3%~8.7%[6]。
A:左眼术前眼前节,可见一大小约5.0 mm×3.0 mm的角膜溃疡浸润灶,边界不清,表面污秽,中央穿孔处可见虹膜嵌顿;B:左眼角膜共焦显微镜:可见真菌菌丝;C:左眼角膜溃疡病灶刮片真菌培养,可见链格孢菌生长(光学显微镜下,棉兰染色40×);D:术后15天眼前节情况;E:术后1个月眼前节情况;F:术后3个月眼前节情况图2 病例2相关图片Fig 2 Pictures of case 2
链格孢菌性角膜溃疡的确诊,主要借助于眼部外伤史、体征、角膜共焦显微镜检查和角膜溃疡组织刮片培养的结果。本报道中2例患者均为中老年男性,均有眼部外伤史,分别有与土壤和植物接触的诱因,共焦显微镜检查均可见真菌菌丝,病灶刮片培养均可见链格孢菌生长,因此可确诊为链格孢菌感染。真菌性角膜溃疡的治疗包括局部或全身抗真菌治疗和手术治疗。早期可单纯药物治疗;病变累及角膜浅、中基质层且有明显苔被组织时,采用切除病变后再联合药物治疗;累及深基质层且药物治疗不佳时,采用(深)板层或者穿透性角膜移植术[5]。局部或全身抗真菌药物多指广谱三唑类,如氟康唑滴眼液、那他霉素滴眼液和注射用伏立康唑等。目前尚无针对特定真菌种类的抗真菌药物,那他霉素仍然是抗真菌治疗的基础,5%的那他霉素滴眼液是丝状真菌性角膜炎首选治疗方法[2]。既往研究表明伏立康唑联合那他霉素治疗真菌性角膜溃疡,疗效显著[8]。因那他霉素滴眼液眼内穿透性差,在眼内达不到有效浓度,对角膜深层感染效果并不理想,而伏立康唑具有很好的血-眼屏障穿透功能,给药后眼内血药浓度是全身血药浓度的6~8倍,药物会蓄积在眼球内,故二者联合应用,可在增加治疗效果同时,降低复发率[8]。研究发现0.02%氟康唑滴眼液、1%伏立康唑注射液、酮康唑和两性霉素B滴眼液均可控制链格孢菌性角膜炎的进展[9]。出现以下情况:(1)病灶直径<6.0 mm的活动性真菌性角膜溃疡,且病灶位于光学区;(2)病灶深度>150 μm且<300 μm;(3)对药物反应不佳,早期行深板层角膜移植术可获得良好的效果[10]。穿透性角膜移植术能够全面的清除坏死的角膜及病变组织,术中可行抗真菌药物前房冲洗后再植入新鲜角膜供体,以达到清除病灶和恢复视力的双重目的[11]。当病灶深度达深基质层或后弹力层、角膜穿孔或濒临穿孔者,穿透性角膜移植术是挽救视力、保留眼球的有效方法[1]。本报道中病例1就诊于我科时已行抗真菌治疗40 d,未见好转,同时病灶位于光学区内且深度<300 μm,符合行深板层角膜移植术的指征。而病例2就诊我科时,已经出现角膜穿孔,必须行穿透性角膜移植术[12],以挽救眼球。2例患者在给予那他霉素滴眼液和注射用伏立康唑行局部和全身抗真菌治疗的基础上联合手术治疗,术后随访期间,均未见原病复发的迹象。
本报道中的2例患者在给予局部和全身抗真菌治疗的基础上,采取了角膜移植手术,均控制了病情进展,但在术后视力功能性提高和角膜植片恢复方面,却相差甚远。行深板层角膜移植术的患者,术后15天角膜植片即开始出现排斥反应,植片明显混浊,且可见新生血管层间植入。经过抗排斥治疗,术后3个月排斥反应得到了控制,暗室下视力为0.3(未矫正),但角膜植片仍浑浊,视力提高考虑与暗室下瞳孔扩大,光线入射量增加有关。虽然该患者术后视力并不理想,也未改善外观,但未出现原病复发的现象,可为将来行增视性角膜移植手术奠定基础。行穿透性角膜移植术的患者,跟预想的一样,既获得了很好的视觉效果,也控制了疾病的进展。术后15天视力即可达0.1(未矫正)。可知深板层角膜移植和穿透性角膜移植术在控制真菌性角膜溃疡疾病进展方面疗效显著,与既往研究发现一致[13]。
因此真菌性角膜溃疡是一种难治性的致盲性眼部,其致病菌种复杂。卫星灶和伪足是丝状真菌感染的代表性临床特征,早期诊断和治疗是控制感染和保护视力的关键因素。感染后若想获得良好的愈后,必须尽早诊断和治疗,否则延误诊治可有角膜穿孔的风险。链格孢菌属感染性角膜溃疡虽然少见,但其发病率已呈逐年上升的趋势,因此作为一位临床眼科医师,我们必须提高认识,使可疑病例尽快得到确诊,以免延误病情。
