窄带成像技术结合内镜在早期胃癌及癌前病变诊断中的临床价值分析
2018-10-25吴琦玮伊利萍
吴琦玮 张 莉 高 杨 伊利萍 沈 榕
胃癌属临床常见消化道恶性肿瘤之一,其发病率在我国恶性肿瘤中均居第二位。目前临床治疗胃癌特别早期胃癌主要以内镜微创治疗为主,但胃癌患者能否接受此类手术治疗,主要在于胃癌是否能早期发现,同时早期胃癌和癌前病变的发现是提高患者生存质量的关键[1]。目前内镜检查已成为我国公认的筛查早期胃癌及癌前病变的最有效手段之一,但随着我国内镜技术的不断发展,窄带成像技术(NBI)作为新兴的内镜技术,以使用RGB滤光器滤过白光宽带光谱,留下红、蓝、绿色窄带光波为基本原理,已在消化道疾病诊断中广泛应用[2]。本次研究选取160例具有反复上消化症状史3年以上患者作为研究对象,旨在探讨NBI结合内镜诊断早期胃癌及癌前病变的临床价值,现将结果报道如下。
资料与方法
一、一般资料
1.研究对象
选取2010年5月至2017年5月在本院消化内科接受治疗的160例具有反复上消化道症状(嗳气、反酸、腹胀、腹痛)病史3年以上患者,按随机数字表法分为NBI内镜组(80例)与白光内镜组(80例)。其中,NBI内镜组男42例,女38例,年龄 30~75岁,平均(55.7±8.4)岁;体质量指数 22~24.5 kg/m2,平均(23.2 ± 0.8)kg/m2。 白光内镜组男 44 例,女36例,年龄31~78岁,平均(56.2±7.9)岁;体质量指数22.5~ 25.0 kg/m2,平均(23.5 ± 1.0)kg/m2。 两组性别、年龄、体质量指数等一般资料比较差异无统计学意义(P>0.05)。
2.纳入标准
①根据《中国慢性胃炎共识意见--全国第二届慢性胃炎共识会议(2006年上海)》[3]对胃体、胃窦、胃角及内镜下可疑病变进行活检和NBI内镜检查;②检查时出现单发或多发淡黄色结节,结节表面为细颗粒状或绒毛状,呈扁平状突出,直径约2~3 mm;③检查时出现单发或多发细小结节,结节表面光滑,呈瓷白色透明装;④镜下出现胃小区条状扩大,呈鱼鳞状排列,呈弥漫性或条片状分布;⑤检查发现胃黏膜呈颗粒状,色泽灰暗,血管显露,皱襞细小;⑥检查时出现局部黏膜凹陷、微隆或充血糜烂,颜色异常。
3.排除标准
①存在严重心脏病、肺部疾病、肾功能衰竭、糖尿病、出血性疾病及慢性肝病者;②既往精神病史和幽门螺杆菌感染根除治疗史;③近2周内使用非甾体类消炎药者;④内镜检查不耐受,应激反应强烈者;⑤胃内潴留物较多,难以抽吸干净者;⑥有胃部手术史者。
二、方法
1.检查装置
CV-260sL电子处理器、CLV-260SL内镜灯光照明系统、奥林巴斯GIF-H260电子胃镜[4]。
2.检查方法
叮嘱患者检查前1 d晚上进食清淡饮食,检查前当天早上禁食,口服胃镜胶(生产企业:新余市博源生化医用品有限责任公司,批准文号:国食药监械(准)字2014第3660292号),或选择盐酸达克罗宁胶浆(生产厂家:扬子江药业集团有限公司,批准文号:国药准字H20041523)行咽喉部麻醉[5]。其中白光内镜组给予普通白光内镜检查,内镜探入胃腔,仔细探查确认可疑病灶,发现如胃黏膜凹陷、隆起或色泽较周围黏膜发白、发红等异常,NBI内镜组在白光内镜组基础上结合NBI检查,将内镜操作按钮切换至NBI功能,对其胃黏膜病变轮廓、胃黏膜微细结构进行检查,确认病灶界限范围是否清晰,黏膜表面腺管开口形态是否规则、消失,局部血管是否出现中断、迂曲、增粗或颜色加深。若提示存在蓝中带白斑片区,应再次行NBI联合内镜检查,并对其中浅蓝色嵴状结构取样送检,若无浅蓝色嵴状结构,可在患者大弯、小弯、前壁、后壁及胃窦等部位进行取样活检[6]。经NBI联合内镜检查发现不规则表面黏膜结构或不规则微血管结构伴有分界线,均可确诊为早期胃癌。同时胃小凹采用Sakaki胃小凹分型标准[7]进行Ⅰ~Ⅵ级分型。经NBI联合内镜检查后发现的所有可疑病灶进行组织活检后行病理学检查。
三、观察指标
1.图片清晰度
参照相关内镜图像评分标准,评定患者胃黏膜病变轮廓及胃黏膜微细结构等图像的清晰度,以1~4分计算,其中内镜图像显示模糊,胃黏膜病变轮廓及微细结构辨别困难计1分,内镜图像显示模糊,但胃黏膜病变轮廓及微细结构可基本辨别计2分,内镜图像显示清晰,胃黏膜病变轮廓及微细结构可有效辨别计3分,内镜图像显示清晰,胃黏膜病变轮廓及微细结构可准确辨别计4分。
2.病理学检查
以病理组织学诊断为金标准判定NBI联合内镜检查早期胃癌和癌前组织病变的准确性。
四、统计方法
采用统计学软件SPSS 10.0对本研究数据进行处理。计数资料以%表示,采用χ2检验;等级分类资料采用秩和检验。计量资料以x±s表示,采用t检验。P<0.05为差异有统计学意义。
结 果
一、两组内镜图像清晰度对比
NBI内镜组在病变轮廓、微血管形态及胃小凹形态方面的内镜图像清晰度明显优于白光内镜组,差异有统计学意义(P < 0.05),见表 1。

表1 两组内镜图像清晰度对比 (n)
二、两组结果与病理比较
80例NBI内镜组患者中共发现病灶数100处,80例白光内镜组患者中共发现病灶数98处。NBI结合内镜诊断与病理诊断结果一致性较好(kappa=0.826),白光内镜与病理诊断一致性较差(kappa=0.026),见表2。NBI内镜组诊断早期胃癌和癌前病变的病灶符合率、敏感性均明显高于白光内镜组,差异有统计学意义(P<0.05),而两组特异性比较,差异无统计学意义(P>0.05)见表3。

表2 两组病灶内镜检查结果与病理检查结果比较 (n)
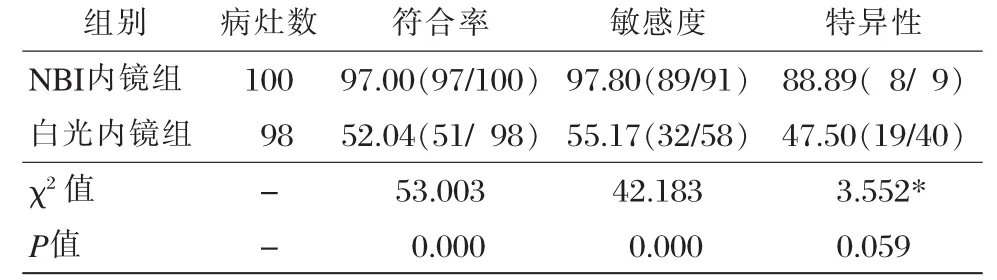
表3 两组病灶诊断符合率、敏感度及特异性比较 [%(n/N)]
讨 论
胃癌的发生多与遗传、饮食、环境、不良生活习惯及幽门螺杆菌感染等密切相关[8]。胃癌早期病情隐匿,早期胃癌诊断率少于10%,多数患者确诊时已处于中晚期,病情较为严重,影响其生活质量和生存质量。据相关数据报道指出,进展期胃癌术后患者5年生存率仅在20%左右,而早期胃癌术后患者5年生存率约在90%以上[9]。由此可见,临床及时进行早期胃癌及癌前病变诊断,是提高胃癌患者生存率及改善其预后的关键。
近年来,随着内镜技术的发展及完善,在临床早期胃癌及癌前病变诊断中得到广泛应用。目前临床主要采用常规内镜、NBI联合放大内镜及靛胭脂染色内镜等多种内镜诊断技术,其中NBI是专用于消化道检查的一项重要措施,具有操作简便、安全,可清晰显示病灶轮廓、病灶黏膜微血管结构等,并与内镜结合使用,可有效鉴别病灶黏膜组织、黏膜表面改变情况,且在病变位置进行染色的情况下,可实下腺管开口的分型,而有效提高了NBI的诊断准确率[10]。由于早期胃癌患者多出现胃黏膜下微血管和胃小凹形态的双重改变,虽目前相关研究较多,但尚无统一评价标准,而NBI结合内镜在临床消化道良、恶性肿瘤诊断中的临床价值已获得肯定[11]。
早期胃癌病灶多位于胃内胃窦处,尤其位于胃小弯侧处较多,因此临床内镜检查病变轮廓、胃小凹形态和微血管形态尤为必要[12]。NBI窄带光波具有难扩散、可被血液吸收特点,可明显增加黏膜下血管和上皮清晰度,加强病变轮廓、胃小凹形态和微血管形态辨别,与内镜结合后,腺管结构和黏膜微血管形态显示清晰,有利于病变性质判断[13]。本次研究结果显示,NBI内镜组在病变轮廓、微血管形态及胃小凹形态方面的内镜图像清晰度明显优于白光内镜组 (P<0.05)。结果表明NBI结合内镜检查,可清晰显示病变轮廓、胃小凹形态和微血管形态结构,提高内镜图像清晰度,以避免因个体差异而影响诊断准确性。
在内镜图像增强的情况下,毛细血管形态和黏膜微细形态分辨清晰,早期胃癌及癌前病变诊断率提高,同时根据镜下黏膜变化,选择性进行活检后,可明显提高标本阳性率[14]。部分研究证实,NBI结合内镜检查可全面观察病灶改变情况,提高检查准确性和特异性,并清晰反应镜下微小病变和平坦型病变,指导活检,提高早期胃癌和癌前病变检出率[15]。本次研究结果显示,NBI内镜组诊断早期胃癌和癌前病变的符合率(97.00%)、敏感性(97.80%)均明显高于白光内镜组符合率(52.04%)、敏感性(55.17%)(P < 0.05);,而两组诊断早期胃癌和癌前病变的特异性分别为88.89%、47.50%,差异无统计学意义(P>0.05)。NBI结合内镜诊断与病理诊断结果一致性较好(kappa=0.826),白光内镜与病理诊断一致性较差(kappa=0.026)。结果表明,NBI结合内镜检查可进一步指导活检,提高早期胃癌和癌前病变诊断准确率。
综上所述,应用NBI结合内镜检查有上消化道史3年以上患者,能够清晰反应其病变轮廓、胃小凹形态和微血管形态,增强病变性质判定,提高早期胃癌及癌前病变检出的准确率,值得推广应用。
